การติดเชื้อโดยตรง
การติดเชื้อเส้นประสาทโดยตรงผ่านโพรงเลือดดำคาเวอร์นัส: ความเสียหายของเส้นประสาทตาจากการที่ VZV เข้าสู่เส้นประสาทตาโดยตรงจากปมประสาทไทรเจมินัลผ่านโพรงเลือดดำคาเวอร์นัส

โรคเส้นประสาทตาอักเสบจากงูสวัด (Herpes Zoster Optic Neuritis; HZON) เป็นโรคเส้นประสาทตาอักเสบที่พบได้ยาก ซึ่งเกิดขึ้นเป็นภาวะแทรกซ้อนภายหลังของงูสวัดที่ตา (HZO) โดยเกิดขึ้นร่วมกับงูสวัดในบริเวณสาขาที่หนึ่งของเส้นประสาทไทรเจมินัล (เส้นประสาทตา)
HZO เกิดขึ้นในประมาณ 10-20% ของผู้ป่วยงูสวัดทั้งหมด และประมาณครึ่งหนึ่งมีภาวะแทรกซ้อนทางตาบางอย่าง HZON เป็นภาวะแทรกซ้อนที่พบได้ยากในบรรดาภาวะแทรกซ้อนทางตาเหล่านี้ และมีรายงานว่าพบเส้นประสาทตาอักเสบในประมาณ 1.9% ของตาที่เป็น HZO 1
เครื่องหมาย Hutchinson คือการพบผื่นที่ปลายจมูกและปีกจมูก ซึ่งสอดคล้องกับบริเวณที่เส้นประสาทนาโซซิเลียรี (nasociliary nerve) ไปเลี้ยง หากเครื่องหมาย Hutchinson เป็นบวก ความถี่ของภาวะแทรกซ้อนทางตาจะสูงขึ้นอย่างมีนัยสำคัญ
งูสวัดแบบไม่มีผื่น (Zoster sine herpete; ZSH) อาจมีเฉพาะอาการทางระบบประสาทโดยไม่มีผื่นที่ผิวหนัง ในกรณีนี้ ต้องสังเกตว่าการวินิจฉัยทำได้ยาก
หากพบ HZO รุนแรงในผู้ป่วยอายุน้อย ควรพิจารณาถึงการติดเชื้อ HIV ในภาวะภูมิคุ้มกันบกพร่องที่มีจำนวนลิมโฟไซต์ CD4+ ต่ำกว่า 500/μL งูสวัดมักจะรุนแรง
มีรายงานว่าเกิดขึ้นพร้อมกับ HZO หรือนานถึง 10 สัปดาห์หลังจากเริ่มมี HZO มีรายงานผู้ป่วยที่เป็นโรคเส้นประสาทตาอักเสบประมาณหนึ่งเดือนหลังจากมีผื่น 2 และผู้ป่วยประมาณ 45 วันหลังจากนั้น 3 ซึ่งบ่งชี้ว่าการมองเห็นลดลงอาจเกิดขึ้นหลังจากมีผื่น HZO ไปสักระยะ การเปลี่ยนแปลงการมองเห็นในผู้ป่วย HZO จำเป็นต้องได้รับการติดตามอย่างต่อเนื่อง
อาการทางระบบของ HZO เอง ได้แก่ ไข้ อ่อนเพลีย ปวดศีรษะบริเวณสาขาที่ 1 ของเส้นประสาทไทรเจมินัล และปวดตา ก่อนที่ผื่นจะปรากฏ ผู้ป่วยอาจบ่นว่ารู้สึกไม่สบายหรือปวดบริเวณที่เส้นประสาทไทรเจมินัลเลี้ยง
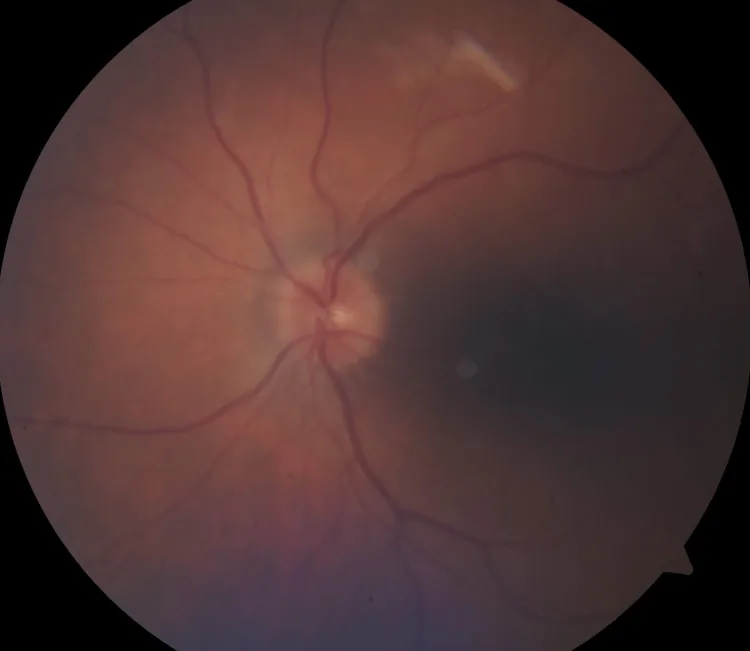
ในฐานะที่เป็นอาการของโรคประสาทตาอักเสบ อาการหลักคือ การมองเห็นลดลง ในตาข้างที่ได้รับผลกระทบ
สาเหตุของ HZON คือ การกลับมา active ของเชื้อ varicella-zoster virus (VZV) ที่แฝงอยู่ในปมประสาท
ต่างจาก HSV VZV จะถูกทำให้ inactive ทันทีที่ออกจากเซลล์ เมื่อกลับมา active มันจะปรากฏบนผิวหนังโดยตรงผ่านเส้นประสาท ดังนั้นผื่นจึงจำกัดอย่างเคร่งครัดในบริเวณที่เส้นประสาทเลี้ยง
ปัจจัยต่อไปนี้เพิ่มความเสี่ยงของ HZON:
การวินิจฉัยทางคลินิกของ HZON ทำเมื่อเกิดโรคเส้นประสาทตาส่วนหน้าหรือส่วนหลังเฉียบพลันข้างเดียวหรือสองข้างระหว่างการดำเนินโรคของ HZO หรือภายในประมาณ 3 เดือนหลังจากเริ่มมีอาการ
วิธีการตรวจหลักแสดงไว้ด้านล่าง
| การตรวจ | ผลการตรวจ / วัตถุประสงค์ |
|---|---|
| MRI เบ้าตา | การเพิ่มความเข้มของสารทึบรังสีและการจำกัดการแพร่ในเส้นประสาทตาข้างที่ได้รับผลกระทบ สัญญาณเส้นตรงสูงในนิวเคลียสเส้นประสาทไทรเจมินัลในภาพ T2 |
| การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA) | การย้อมสีช่วงปลายของจานประสาทตาข้างที่ได้รับผลกระทบ |
| การเจาะน้ำไขสันหลังและการวิเคราะห์น้ำไขสันหลัง | การตรวจหา VZV โดย PCR และการตรวจทางซีรั่มวิทยา (มีรายงานผู้ป่วยที่ PCR ให้ผลลบ) |
MRI เป็นการตรวจทางเลือกแรกสำหรับโรคของเส้นประสาทตา ภาพตัดแนวโคโรนาลใน STIR และ T1 ที่มีการฉีดสารทึบรังสีมีประโยชน์ การจำกัดการแพร่ ในเส้นประสาทตาได้รับการเสนอเป็นปัจจัยพยากรณ์การฟื้นตัวของการมองเห็นที่ไม่ดี 1 หากพบสัญญาณความเข้มสูงเป็นเส้นตรงในนิวเคลียสและทางเดินประสาทไทรเจมินัลในก้านสมองในภาพ T2 อาจบ่งชี้ถึงภาวะแทรกซ้อนที่เกี่ยวข้องกับ VZV 1 มีรายงานผู้ป่วยรุนแรงที่มีการเพิ่มความเข้มของสารทึบรังสีตลอดความยาวของเส้นประสาทตาส่วนในเบ้าตา ร่วมกับภาวะเส้นประสาทตาขาดเลือด 4
ในการตรวจอัลตราซาวนด์ดอปเปลอร์ การไหลเวียนเลือดมักจะปกติ ซึ่งช่วยในการแยกจากภาวะเส้นประสาทตาจากหลอดเลือด
การตรวจเลือดที่จำเป็นสำหรับการวินิจฉัยแยกโรค ได้แก่ การนับเม็ดเลือดอย่างสมบูรณ์ อัตราการตกตะกอนของเม็ดเลือดแดง CRP การตรวจซีรั่มซิฟิลิส ANA แอนติบอดี AQP4 และแอนติบอดี MOG
สิ่งสำคัญคือต้องแยกจากโรคต่อไปนี้:
การแยกโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์เป็นเรื่องเร่งด่วน อาจจำเป็นต้องตรวจอัตราการตกตะกอนของเม็ดเลือดแดง CRP และการตัดชิ้นเนื้อหลอดเลือดแดงขมับ
พื้นฐานของการรักษาคือ การให้ยาต้านไวรัสทางระบบ
ใช้ตามความรุนแรงของโรคดังนี้:
ในการรักษามาตรฐานของญี่ปุ่น การให้ยาต้านไวรัสทางระบบก็เป็นพื้นฐานเช่นกัน และในกรณีรุนแรงจะให้ทางหลอดเลือดดำหลังเข้ารับการรักษาในโรงพยาบาล สำหรับผื่น HZO ให้ใช้ยาทาตาอะไซโคลเวียร์ร่วมด้วย ในกรณีที่ไม่รุนแรงในผู้ที่มีภูมิคุ้มกันปกติ มีรายงานการฟื้นตัวของการมองเห็นที่ดีด้วยวาลาไซโคลเวียร์ชนิดรับประทาน 5
กลไกการออกฤทธิ์ของอะไซโคลเวียร์: ถูกฟอสโฟรีเลตโดยไทมิดีนไคเนส (TK) ที่ผลิตโดย VZV และรูปแบบไตรฟอสเฟตจะยับยั้ง DNA polymerase ของไวรัสอย่างจำเพาะ เนื่องจากไม่ถูกฟอสโฟรีเลตในเซลล์ปกติของโฮสต์ จึงมีความเป็นพิษจำเพาะสูง
ยังมีการถกเถียงเกี่ยวกับการใช้สเตียรอยด์ร่วม
สำหรับโรคกระจกตาอักเสบแบบ pseudodendritic ใน HZO สามารถใช้ยาหยอดตาสเตียรอยด์ได้ ซึ่งแตกต่างจากโรคกระจกตาอักเสบจาก HSV
ในโรคประสาทตาอักเสบจากการติดเชื้อ ไม่ควรให้การรักษาด้วยสเตียรอยด์แบบ pulse (เมทิลเพรดนิโซโลน 1,000 มก. หยดเป็นเวลา 3 วัน) เพียงอย่างเดียว แต่ควรให้ความสำคัญกับการรักษาสาเหตุด้วยยาต้านไวรัส
ไม่แนะนำให้ใช้โดยทั่วไป ในกรณีที่มีการอักเสบภายในตาอย่างชัดเจน อาจพิจารณาใช้ร่วมกัน แต่ต้องประเมินข้อบ่งชี้อย่างระมัดระวังเนื่องจากอาจเพิ่มความเสี่ยงของจอประสาทตาอักเสบจาก VZV หลักการคือพิจารณาใช้หลังจากให้ยาต้านไวรัสอย่างเพียงพอแล้ว มีการทบทวนวรรณกรรมอย่างเป็นระบบที่ชี้ว่าการรักษาด้วยยาต้านไวรัสและสเตียรอยด์ร่วมกันตั้งแต่เนิ่นๆ อาจช่วยพยากรณ์การมองเห็นดีขึ้น 6
มีการเสนอกลไกทางพยาธิสรีรวิทยาสามประการสำหรับการเกิด HZON
การติดเชื้อโดยตรง
การติดเชื้อเส้นประสาทโดยตรงผ่านโพรงเลือดดำคาเวอร์นัส: ความเสียหายของเส้นประสาทตาจากการที่ VZV เข้าสู่เส้นประสาทตาโดยตรงจากปมประสาทไทรเจมินัลผ่านโพรงเลือดดำคาเวอร์นัส
การทำลายปลอกไมอีลินจากการอักเสบ
การทำลายปลอกไมอีลินจากการอักเสบ: กลไกที่การอักเสบเฉพาะที่จากการติดเชื้อ VZV ทำลายปลอกไมอีลินของเส้นประสาทตา กลไกนี้มีส่วนร่วมกับพยาธิสรีรวิทยาของโรคประสาทตาอักเสบ
การตอบสนองทางภูมิคุ้มกัน
อาการบวมของจานประสาทตาจากการตอบสนองทางภูมิคุ้มกันแบบปฏิกิริยา: กลไกที่การตอบสนองทางภูมิคุ้มกันของโฮสต์ต่อการติดเชื้อทั่วร่างกายหรือระบบประสาทส่วนกลางทำให้เกิดอาการบวมที่จานประสาทตา
หลังการติดเชื้อปฐมภูมิ (อีสุกอีใส) VZV จะแฝงตัวตลอดชีวิตในปมประสาทรับความรู้สึก รวมถึงปมประสาทไทรเจมินัล เมื่อมีการกระตุ้นอีกครั้งเนื่องจากอายุหรือภูมิคุ้มกันลดลง ไวรัสจะแพร่กระจายย้อนกลับไปตามแอกซอนของเส้นประสาทไปยังผิวหนังและเนื้อเยื่อตา ทำให้เกิดงูสวัด
อาการปวดเส้นประสาทหลังงูสวัด (PHN) ที่เกิดขึ้นหลัง HZO เป็นปัญหาสำคัญเนื่องจากความเจ็บปวดรุนแรงที่กินเวลานานหลายเดือนถึงหลายปี
ปัจจุบันมีสามกลไกที่ถูกเสนอ: การติดเชื้อโดยตรงของเส้นประสาทตาผ่านโพรงเลือดดำคาเวอร์นัส, การทำลายปลอกไมอีลินของเส้นประสาทตาจากการอักเสบ, และอาการบวมของจานประสาทตาจากการตอบสนองทางภูมิคุ้มกันต่อการติดเชื้อทั่วร่างกายหรือระบบประสาทส่วนกลาง 6 เชื่อว่าความเสียหายของเส้นประสาทตาเกิดจากหลายกลไกร่วมกัน ไม่ใช่กลไกเดียว
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2