全身性疾病導致的角膜神經增厚

角膜神經增厚
一目了然的要點
Section titled “一目了然的要點”1. 什麼是角膜神經肥厚?
Section titled “1. 什麼是角膜神經肥厚?”角膜神經肥厚(prominent corneal nerves)是指通常僅在角膜周邊部透過裂隙燈顯微鏡可見的角膜基質神經,在角膜中央部或瞳孔區域變得粗大、明顯的狀態。
角膜是人體神經支配最豐富的組織之一,游離神經末梢的密度是皮膚的300~600倍2)。角膜的感覺神經來源於三叉神經第一支(眼神經V1)。鼻睫神經的分支——長後睫狀神經穿過鞏膜,從角膜緣進入基質。在基質內放射狀走行後,穿過鮑曼層,向上皮全層提供游離神經末梢。
在健康人中,最粗的角膜基質神經(軸索束)僅在角膜周邊1/3處可透過裂隙燈顯微鏡觀察到。如果在角膜中央部發現肥厚的神經,可能是重要全身性疾病的早期徵兆。特別是發現未診斷的MEN2B可透過預防性甲狀腺全切除術挽救生命,因此尋找角膜神經肥厚的原因極為重要。
在角膜最周邊部觀察到粗大的神經幹是正常的,並非病理性。臨床上具有意義的「角膜神經肥厚」是指通常不可見的角膜中央部或瞳孔區域出現粗大神經的情況。但輕度肥厚也可能是正常變異,需要結合其他臨床所見和全身症狀進行評估。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”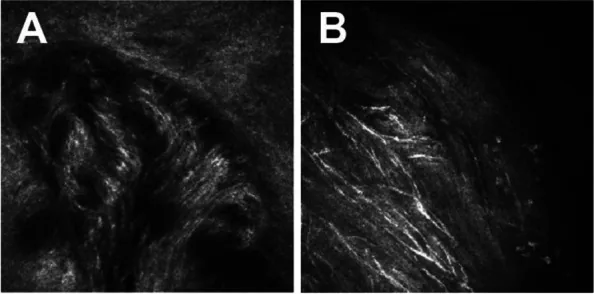
角膜神經增厚本身通常無症狀。若有自覺症狀,則源自原發疾病。
- 裂隙燈顯微鏡所見:觀察為角膜基質內走行的粗大白色線狀結構。通常從角膜緣向中央放射狀延伸,伴有分支。在MEN2B中常到達瞳孔區。
- IVCM所見:可在高達800倍放大倍率下評估角膜神經微結構。在MNS病例中,前基質可見高反射增厚的神經叢,顯示分支、環狀形成和結節樣擴張 1)
- 伴隨所見(MEN2B):眼瞼緣黏膜神經瘤導致的波浪狀增厚與眼瞼外翻、結膜神經瘤、乾眼(67%攜帶者)
3. 原因與風險因素
Section titled “3. 原因與風險因素”角膜神經增厚可由全身疾病和角膜本身疾病引起。
角膜疾病導致的角膜神經增厚
圓錐角膜:角膜前表面向前突出,伴隨角膜神經增厚3)。
棘阿米巴角膜炎:表現為放射狀角膜神經炎,伴有神經周圍浸潤。
Fuchs角膜內皮營養不良:可能伴有角膜神經增厚。
後部多形性角膜營養不良:已有角膜神經增厚的報導。
疱疹性角膜炎:與單純疱疹和帶狀疱疹相關。
| 疾病 | 遺傳方式 | 特徵性發現 |
|---|---|---|
| MEN2B | AD(RET) | 黏膜神經瘤、馬凡樣體型 |
| MNS | AD(SOS1) | 有黏膜神經瘤,無內分泌腫瘤 |
| 雷夫敘姆病 | AR | 視網膜色素變性、魚鱗癬 |
| NF1 | AD | 咖啡牛奶斑、利施結節 |
| 痲瘋病 | 感染性疾病 | 串珠狀角膜神經增厚 |
此外,在萊利-戴症候群(家族性自主神經失調症)、類脂質蛋白沉積症(皮膚黏膜透明變性)和先天性魚鱗癬中也報告有角膜神經增厚。
兩者在臨床上相似,均表現為角膜神經增厚和黏膜神經瘤,但MNS無RET基因突變,且不併發甲狀腺髓樣癌或嗜鉻細胞瘤等內分泌腫瘤。MNS中已報告有SOS1基因的框移突變1)。鑑別診斷必須進行RET基因檢測,這對於決定是否需要預防性甲狀腺全切除術至關重要。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”- 裂隙燈顯微鏡檢查:系統觀察整個角膜,評估是否存在延伸至中央區的增厚神經。放大倍率最高約40倍,僅能觀察到粗大的基質神經。
- 活體共聚焦顯微鏡(IVCM):以高達800倍的放大倍率非侵入性評估角膜神經的微細結構。可量化神經密度、走行模式、分支、環狀形成和結節狀擴張1)。
- RET基因檢測:懷疑MEN2時進行。對MEN2B的確診至關重要。
- 內分泌篩查:包括降鈣素測定、甲狀腺超音波和腎上腺MRI。
- 全身檢查:檢查口腔黏膜神經瘤、馬凡樣體型、咖啡斑、Lisch結節和皮膚表現。
存在與角膜神經增厚外觀相似的所見。
| 類似所見 | 鑑別要點 |
|---|---|
| 鬼影血管 | 血管來源;更粗更白 |
| 格子狀線(格子狀營養不良) | 更不透明且重疊較多 |
| Waite-Beckham線 | 位於Descemet膜水平的深垂直紋 |
放射狀角膜神經炎是棘阿米巴角膜炎的典型表現,但也見於綠膿桿菌角膜炎,並非完全具有病徵性。
5. 標準治療方法
Section titled “5. 標準治療方法”角膜神經增厚本身沒有直接的治療方法。治療主要針對原發疾病。
全身疾病的治療
Section titled “全身疾病的治療”- MEN2B/2A:預防性甲狀腺全切除術是最重要的介入措施。如果在甲狀腺髓樣癌轉移前發現,手術有望根治。有許多病例報告指出,眼科醫師以角膜神經增厚為線索轉診,從而早期發現甲狀腺髓樣癌。
- MNS:由於無RET突變且內分泌腫瘤合併風險低,預防性甲狀腺全切除術並非必需1)。建議定期追蹤和遺傳諮詢。
- 雷夫蘇姆病:透過限制飲食中的植烷酸來抑制症狀進展。
角膜疾病的治療
Section titled “角膜疾病的治療”6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”角膜神經的正常結構
Section titled “角膜神經的正常結構”角膜的感覺神經來源於三叉神經第一支(眼神經V1)。從角膜緣進入基質的神經在基質前2/3走行,然後穿過鮑曼層,在上皮基底細胞層正下方形成基底下神經叢2)。
約60%的角膜感覺神經含有降鈣素基因相關肽(CGRP),約20%含有P物質2)。電生理學上分為三種類型。
- 機械感受器/機械性傷害感受器(約20%):對機械刺激有反應。
- 多覺型傷害感受器(約70%):對機械、化學和溫度刺激有反應,是反射性淚液分泌的主要驅動力2)。
- 冷覺受器(約10-15%):對溫度變化作出反應
角膜神經增厚的機轉
Section titled “角膜神經增厚的機轉”增厚的角膜神經的形態學基礎因原發疾病而異。
- MEN2B:RET原癌基因突變導致神經嵴細胞來源的組織中軸突和許旺細胞增生。角膜神經的軸突數量和許旺細胞增加,導致神經束直徑增大。
- MNS:涉及SOS1基因的框移突變1)。雖未發現RET突變,但表現型與MEN2B相似的角膜神經增厚。
- 棘阿米巴角膜炎:原蟲沿角膜神經擴散,引起神經周圍發炎浸潤。這表現為放射狀角膜神經炎。
- 痲瘋病:痲瘋桿菌感染角膜神經,導致神經腫脹和串珠狀變化。
- 髓鞘形成異常:正常情況下角膜內無髓鞘的神經纖維異常髓鞘化時,光反射增加,呈現增厚的外觀。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”SOS1突變與黏膜神經瘤症候群(MNS)
Section titled “SOS1突變與黏膜神經瘤症候群(MNS)”Yin等人報告了一例41歲男性,表現為角膜神經增厚和結膜神經瘤,但無RET突變1)。
基因檢測發現SOS1基因雜合框移突變(c.3263dup)。內分泌篩查顯示降鈣素輕度升高,但甲狀腺影像學檢查和頭部CT/MRI未發現明顯腫瘤性病變1)。
該報告表明,當出現角膜神經增厚和黏膜神經瘤時,不僅應考慮MEN2B,還應考慮MNS的可能性1)。由於MNS不需要預防性甲狀腺全切除術,準確鑑別對於避免過度侵入性干預至關重要。
IVCM對角膜神經的定量評估
Section titled “IVCM對角膜神經的定量評估”活體共軛焦顯微鏡(IVCM)正逐漸成為一種非侵入性、高解析度評估角膜神經形態的技術1)。未來,角膜神經密度、直徑和分支模式的定量指標可能用於全身性疾病的篩查和追蹤。
8. 參考文獻
Section titled “8. 參考文獻”- Yin L, Wang YNZ, Zhu J, Tan CY, Sun C, Yao Y. Prominent corneal nerves in pure mucosal neuroma syndrome, a clinical phenotype distinct from multiple endocrine neoplasia type 2B. BMC Ophthalmol. 2023;23:260.
- Dartt DA. Neural regulation of lacrimal gland secretory processes: relevance in dry eye diseases. Prog Retin Eye Res. 2009;28(3):155-177.
- American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco: AAO; 2024.
