BCS 1型(ZNF469突變)

脆性角膜症候群
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是脆性角膜症候群?
Section titled “1. 什麼是脆性角膜症候群?”脆性角膜症候群(BCS;OMIM 229200, 614170)是一種罕見的體染色體隱性遺傳結締組織疾病,以進行性角膜變薄和藍色鞏膜為特徵。1968年由Stein等人首次報導2)。盛行率估計低於百萬分之一1)。截至2021年,累計報告86例,其中許多病例有近親結婚的家族史1)。
BCS根據致病基因分為兩型1)。兩種型別均編碼參與維持細胞外基質恆定的轉錄因子1)2)。膠原沉積和纖維組裝的障礙導致角膜基質的結構脆弱性1)。
BCS 2型(PRDM5突變)
致病基因:PRDM5(4q27)是一個16外顯子基因,編碼630個胺基酸1)
報告患者數:33例(已鑑定出14種突變)1)
主要突變類型:所有報導均為純合突變1)
特別說明:也參與視網膜微血管和布魯赫膜的發育1)
BCS以前被認為是脊柱後側凸型埃勒斯-丹洛斯症候群(EDS VI型)的一部分。然而,分子遺傳學分析已證實它是一種獨立的疾病1)。EDS VI由PLOD1基因突變導致的離胺醯羥化酶缺乏引起。可透過尿中去氧吡啶啉/吡啶啉比值升高來鑑別,而BCS中該比值正常1)。EDS VI因動脈破裂預後不良,而BCS的預期壽命被認為是正常的。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”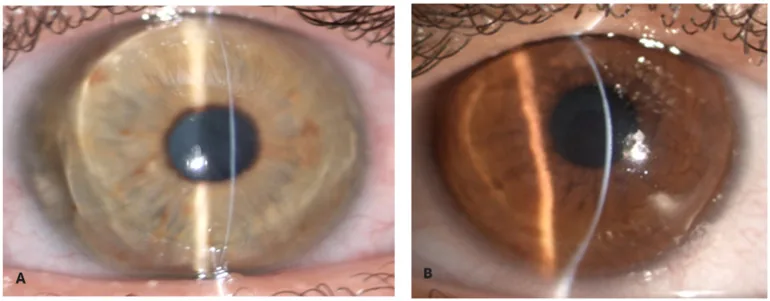
進行性近視和不規則散光導致的視力下降是主要主訴3)。角膜穿孔時會出現突然的疼痛和視力喪失5)。也可能自覺聽力下降導致的聽覺障礙1)。
整個角膜(從角膜緣到角膜緣)變薄是最具特徵性的表現。中央角膜厚度(CCT)通常小於400 μm1)。在一份三兄弟的報告中,CCT為243–304 μm5)。在阿爾巴尼亞裔姐弟中,分別為189 μm和157 μm3)。在紐西蘭的兩兄弟中,確認了極度的變薄,分別為167 μm和149 μm4)。
角膜穿孔平均發病年齡為4.3歲(範圍1.5-19歲)1)。超過三分之二的報告病例出現眼球穿孔1)。半數以上病例發生永久性視力喪失1)。藍色鞏膜是最常見的眼部表現,78例中有72例出現1)。
| 系統 | 主要發現 | 頻率 |
|---|---|---|
| 眼部 | 角膜變薄/穿孔、藍色鞏膜 | >90% 1) |
| 關節 | 小關節過度活動 | 64/78例 1) |
| 聽覺 | 感音神經性、傳導性或混合性聽力損失 | 32/78例 1) |
關節過度活動是最常見的眼外表現1)。先天性髖關節發育不良、脊柱側彎和扁平足也有報告1)。聽力損失傾向於更嚴重地影響高頻1)。鼓膜過度順應性是特徵1)。皮膚柔軟、過度伸展且易出現瘀傷1)。
近年來骨脆性的報告也有所增加。兩名帶有ZNF469複合雜合突變的兄弟有超過10次骨折和骨量減少4)。提示約16%的BCS患者可能存在骨脆性4)。骨活檢顯示皮質骨變薄和皮質骨孔隙率顯著降低4)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”BCS是一種體染色體隱性遺傳疾病,由兩個基因的雙對偶基因突變引起1)。
ZNF469參與前房和角膜的正常發育1)。全基因組關聯分析顯示其與中央角膜厚度相關4)。PRDM5直接調控纖維膠原基因的轉錄4)。兩個基因的功能喪失型突變(框架位移突變和無義突變)佔比很高1)。
ZNF469的異合子突變與中央角膜厚度減少相關2),但不一定會導致角膜變薄。一名64歲中國男性帶有ZNF469異合子突變,角膜厚度正常(約550μm),但出現角膜混濁和上皮缺損2)。
近親結婚是重要的風險因素,會增加同合子突變的發生機率1)。在三例土耳其病例中,發現共同的PRDM5 c.17T>G, p.(Val6Gly)突變,提示可能存在創始者突變1)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”臨床診斷基於角膜整體變薄(中央角膜厚度小於400μm)、藍色鞏膜以及關節過度活動、聽力喪失等全身症狀3)。角膜厚度測量和Pentacam等角膜地形圖檢查必不可少3)。前段OCT有助於詳細評估角膜結構2)3)。
確診需要對ZNF469和PRDM5進行基因檢測3)。全外顯子組測序(WES)可有效識別致病性變異3)。基因檢測也為遺傳諮詢和家庭計劃提供有用資訊3)。攜帶者可能出現近視和輕度角膜變薄2)。
| 鑑別疾病 | 與BCS的區別 |
|---|---|
| 脊柱後側彎型EDS | 動脈破裂風險、尿中離胺酸吡啶啉比值上升1) |
| 成骨不全症 | 反覆骨折為主要特徵、牙齒形成不全4) |
| 馬凡氏症候群 | 主動脈剝離、身高過高、水晶體脫位 |
在BCS中,與脊柱後側彎型EDS(kEDS-PLOD1)的鑑別尤其重要。kEDS-PLOD1發生眼球破裂時,鞏膜比角膜更容易破裂1)。kEDS-PLOD1中脊柱側彎、肌肉張力低下和血管併發症更為顯著1)。
角膜穿孔的平均發病年齡為4.3歲,穿孔後的外科修復極為困難5)。超過一半的報告病例導致永久性視力喪失1)。早期診斷可以採取佩戴防護眼鏡和外傷預防教育1)。兄弟姐妹的篩檢對早期發現也很重要5)。
5. 標準治療方法
Section titled “5. 標準治療方法”BCS管理的最重要項目是預防角膜穿孔1)。建議持續佩戴聚碳酸酯防護眼鏡5)。也可考慮預防性使用降眼壓藥物。由於角膜變薄和外傷風險,限制使用隱形眼鏡1)。
穿透性角膜移植術(PKP)
適應症:用於嚴重角膜變薄或穿孔後的視力恢復3)
手術方式:使用8.0mm環鑽,16根10-0尼龍線間斷縫合3)
結果:阿爾巴尼亞裔兄妹的最佳矯正視力(BCVA)從20/200改善至20/30和20/253)
經過:7年內無併發症3)
深層板層角膜移植術(DALK)
角膜穿孔修復中,組織極度脆弱是一個問題。三兄弟的報告顯示,使用長縫線咬合、氰基丙烯酸酯黏合劑和繃帶式隱形眼鏡有效5)。仔細製作角鞏膜隧道可減少併發症5)。一名64歲的BCS患者接受了PKP,出院時矯正視力為0.22)。
兩名中央角膜厚度小於280μm的兒童BCS患者接受了經上皮CXL(根據角膜厚度調整紫外線照射劑量)3)。報告顯示視力改善和內皮細胞密度維持3)。然而,標準德勒斯登方案要求中央角膜厚度至少400μm,對於小於200μm的超薄角膜禁忌使用3)。方案修改有望擴大適應症,但目前仍有限。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”ZNF469和PRDM5均編碼轉錄因子1)。ZNF469在C端有三個C2H2型鋅指結構域1)。它調節細胞外基質基因(CLU、GPC6、PCOLCE2、THBS1)的表達1)。PRDM5具有PR SET結構域,通過與RNA聚合酶II結合直接調節膠原基因的轉錄4)。它還參與Wnt信號通路的調節。
這些基因突變導致角膜基質中膠原沉積和纖維組裝受損1)。ZNF469突變導致第一型膠原(COL-I)表現降低和結構改變2)。PKP後角膜組織的免疫螢光染色顯示COL-I減少和第三型膠原增加2)。Masson染色也證實膠原纖維量明顯減少2)。
共聚焦顯微鏡顯示前部角膜基質中有高反射的網狀條紋組織2)。無發炎細胞浸潤2)。這表明BCS的角膜病變源於膠原結構的原發性異常。
在骨組織中,PRDM5也與第一型膠原基因的外顯子DNA結合4)。骨切片顯示皮質骨變薄和皮質骨孔隙率顯著降低(1.3%;正常值6.3±0.6%)4)。28基因骨脆弱性面板未檢測到其他致病突變,提示ZNF469突變本身可能導致骨脆弱性4)。
ZNF469和PRDM5參與全身結締組織細胞外基質的轉錄調控1)。膠原纖維的結構異常不僅限於角膜,還影響全身結締組織,包括鞏膜(藍色變色)、關節(過度活動)、皮膚(過度伸展)、骨骼(骨質減少)和鼓膜(過度順應)4)。有骨質減少和骨折的報告,提示BCS可能具有骨脆弱性表型4)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”基因治療的進步為BCS帶來了新的可能性。CRISPR基因組編輯和RNA干擾(RNAi)有望成為穩定或改善角膜變薄的治療方法3)。
生物工程角膜植入物(BPCDX)是由醫用豬膠原製成的無細胞透明水凝膠3)。透過飛秒雷射製作2-3毫米的基質內口袋,以微創方式植入3)。24個月的觀察顯示角膜厚度增加、最大角膜曲率平坦化18D、矯正視力改善3)。無排斥反應,結果穩定3)。
間質幹細胞角膜基質內注射也在研究中3)。將脂肪來源和骨髓來源的幹細胞注入飛秒雷射製作的層狀切開部位,可能延緩PKP的需求3)。目前僅用於圓錐角膜患者,但有望應用於BCS患者3)。
8. 參考文獻
Section titled “8. 參考文獻”- Sanri A, Demir S, Gurkan H. Homozygous Val6Gly Variation in PRDM5 Gene Causing Brittle Cornea Syndrome: A New Turkish Case. Mol Syndromol. 2023;14:129-135.
- Geng X, Zhu L, Li J, Li Z. Brittle cornea syndrome: A novel mutation. Heliyon. 2024;10:e32506.
- Zeppieri M, Gentile M, Acquaviva A, et al. Brittle Cornea Syndrome: Molecular Diagnosis and Management. Diagnostics. 2025;15:1596.
- Cundy T, Vincent A, Robertson S. Does brittle cornea syndrome have a bone fragility phenotype? Bone Rep. 2021;15:101124.
- Mandlik K, Betdur RA, Rashmita R, Narayana S. Brittle cornea syndrome: A tale of three brothers. Indian J Ophthalmol. 2022;70:2594-2597.
