常见眼部症状

皮肤T细胞淋巴瘤的眼部表现
一目了然的要点
Section titled “一目了然的要点”1. 皮肤T细胞淋巴瘤的眼部症状
Section titled “1. 皮肤T细胞淋巴瘤的眼部症状”皮肤T细胞淋巴瘤(CTCL)是一组恶性T淋巴细胞浸润皮肤的非霍奇金淋巴瘤。约占所有非霍奇金淋巴瘤的4%,男性发病率是女性的两倍。平均发病年龄为50-60岁。
最常见的亚型是蕈样肉芽肿(MF),占CTCL病例的60% 1)。塞扎里综合征(SS)是MF的侵袭性变异型,占5%,以红皮病、淋巴结肿大和血液中塞扎里细胞为三联征。
CTCL表现为红斑性斑片、斑块和肿瘤,伴有瘙痒、脱屑和溃疡。通常呈慢性、低度恶性病程,有缓解和复发 1)。早期MF类似特应性皮炎或银屑病,早期诊断困难 1)。
仅约2%的CTCL患者有眼部异常,但晚期可出现眼睑和眶周病变。眼部表现包括脂溢性眼睑结膜炎、瘢痕性眼睑外翻、睑板腺炎、霰粒肿和睫毛脱落。
蕈样肉芽肿(MF)是最常见的亚型,占CTCL的60%,始于红斑性斑片和斑块,进展为肿瘤或红皮病 1)。塞扎里综合征(SS)是MF的侵袭性变异型,表现为红皮病、淋巴结肿大和血液中塞扎里细胞(具有脑回状核的异型T细胞)三联征。SS的临床病程更具侵袭性。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”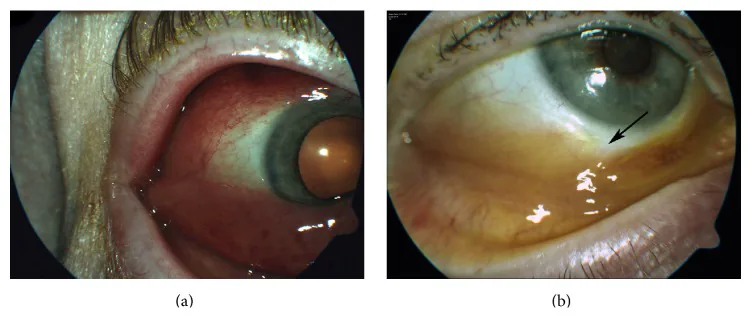
其他眼部症状
霰粒肿:睑板腺或蔡氏腺阻塞引起的眼睑肿块。可能复发。
睫毛脱落(madarosis):反映眼睑缘的肿瘤浸润或严重炎症。是提示恶性肿瘤的重要体征。
眼睑斑块和肿瘤:表现为弥漫性增厚、水肿和皮肤异色病样改变。
早期CTCL患者的眼睑病变可能模仿良性皮炎。据报道,CTCL倾向于发生在既往外伤或手术瘢痕部位,可能加重瘢痕并导致睑外翻。
也有病例报告显示,球结膜病变是外周T细胞淋巴瘤的唯一首发症状。
3. 病因和风险因素
Section titled “3. 病因和风险因素”CTCL的确切病因尚不清楚,但推测与遗传易感性、环境因素和病毒感染有关。T细胞功能和免疫监视机制的失调是该病的本质。
在早期阶段,Th1细胞和CD8阳性细胞抑制恶性CD4阳性细胞的增殖。在晚期,Th1信号传导缺陷和调节细胞减少导致恶性T细胞增殖,Th2型免疫应答占优势。
- 年龄:50-60岁为高峰
- 性别:男性发病率是女性的两倍
- 免疫调节异常:免疫监视机制破坏
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”- 临床评估:检查眼睑红斑、斑块、弥漫性增厚和睫毛脱落。
- 裂隙灯显微镜检查:评估结膜炎、睑板腺炎和角膜暴露情况。
- 眼底检查:检查有无眼内浸润。
- 皮肤活检和组织病理学检查:检测CD4阳性脑回状核异型T细胞、表皮向性和Pautrier微脓肿 1)
- 免疫表型分析:T细胞表面标志物分析。
- 分子生物学检查:鉴定T细胞受体基因的单克隆性重排。
- 临床分期:使用mSWAT、CLIPi等评分工具。
5. 标准治疗方法
Section titled “5. 标准治疗方法”脂溢性眼睑结膜炎的管理
Section titled “脂溢性眼睑结膜炎的管理”- 眼睑清洁:热敷5-10分钟,每周2-3次眼睑缘按摩,用婴儿洗发水清洗
- 局部抗生素软膏:使用红霉素或杆菌肽4-8周
- 口服抗生素:四环素类或大环内酯类。保守治疗不足时加用
瘢痕性眼睑外翻的管理
Section titled “瘢痕性眼睑外翻的管理”以手术修复为主。
| 术式 | 特点 |
|---|---|
| Z成形术 | 瘢痕松解的基本技术 |
| 全层游离植皮 | 前层延长 |
| 外侧睑板条带术 | 眼睑松弛矫正 |
非手术矫正方法——注射透明质酸填充剂也在考虑之中。该技术通过拉伸粘连的皮肤来矫正前层缩短,效果可持续12至18个月。
睑板腺炎和霰粒肿的管理
Section titled “睑板腺炎和霰粒肿的管理”- 热敷和眼睑清洁:基础管理
- 睑板腺探通:机械扩张腺体开口和导管
- LipiFlow:通过热脉冲解除睑板腺阻塞
- 霰粒肿干预:病灶内注射曲安奈德(缓解率高达94%)或切开刮除术
CTCL的全身治疗
Section titled “CTCL的全身治疗”- 光化学疗法(PUVA):紫外线照射被认为是最有效的治疗方法1)
- 局部治疗:外用糖皮质激素、外用氮芥、外用贝沙罗汀1)
- 全身化疗:甲氨蝶呤、吗替麦考酚酯等
- 生物制剂:莫格利珠单抗(靶向CCR4)、本妥昔单抗(靶向CD30)1)
瘢痕性外翻的治疗主要是手术修复。通过Z成形术、肌皮瓣或全层植皮松解瘢痕,并结合外侧睑板条术矫正眼睑松弛。也有报道采用非手术方法如透明质酸填充剂注射,通过拉伸粘连皮肤矫正前层缩短,效果可持续12至18个月。但如果基础疾病是CTCL,眼睑病变可能因全身治疗而改善,因此多学科制定治疗方案很重要。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”CTCL的整体病理生理
Section titled “CTCL的整体病理生理”CTCL是一种多因素疾病,遗传、表观遗传和免疫因素共同促进恶性T细胞的克隆增殖。早期阶段,良性Th1细胞和CD8阳性细胞抑制少量恶性CD4阳性细胞的增殖。
进展期,Th1信号缺陷和良性调节细胞减少加速恶性T细胞增殖。Th2型免疫应答占优势,健康T细胞和NK细胞减少,导致免疫监视机制崩溃。
眼部症状的发病机制
Section titled “眼部症状的发病机制”恶性T细胞浸润眼睑引起慢性炎症,导致脂溢性眼睑结膜炎和睑板腺炎。慢性炎症导致前层瘢痕化和退行性改变,引起瘢痕性外翻。
据报道,CTCL倾向于定位于既往外伤或手术瘢痕部位,可能加重现有瘢痕并促进外翻。睫毛脱落反映了肿瘤浸润或眼睑缘严重炎症导致的毛囊破坏。
CTCL通常呈慢性低度恶性病程,但治疗抵抗是一个问题1)。大多数病例会出现复发1)。眼部症状可能随全身治疗而改善,但若不处理,瘢痕性外翻可能导致角膜暴露、溃疡和视力丧失的风险。
早期发现和多学科团队管理可带来最佳眼科结局。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”8. 参考文献
Section titled “8. 参考文献”- Ojeaburu L, Larsen T. Mycosis Fungoides. Brown Hospital Medicine. 2023;2(4). doi:10.56305/001c.85106.
- Day A, Abramson AK, Patel M, Warren RB, Menter MA. The spectrum of oculocutaneous disease: Part II. Neoplastic and drug-related causes of oculocutaneous disease. J Am Acad Dermatol. 2014;70(5):821.e1-19. PMID: 24742849.
- Meekins B, Proia AD, Klintworth GK. Cutaneous T-cell lymphoma presenting as a rapidly enlarging ocular adnexal tumor. Ophthalmology. 1985;92(9):1288-93. PMID: 3877264.
