กลุ่มอาการ VDT (โรคตาจากไอที) เป็นคำรวมสำหรับอาการทางร่างกายและจิตใจที่หลากหลายซึ่งมีศูนย์กลางอยู่ที่ระบบการมองเห็น เกิดจากการใช้สมาร์ทโฟน คอมพิวเตอร์ และเกมวิดีโอเป็นเวลานานและภายใต้สภาวะที่ไม่เหมาะสมประมาณการว่า 50-90% ของผู้ปฏิบัติงาน VDT มีอาการทางตาบางอย่าง1) และจำนวนนี้เพิ่มขึ้นหลังการระบาดของโควิด-19 เนื่องจากการแพร่หลายของการทำงานทางไกล3)
อาการทางตาหลัก ได้แก่ ตาล้า ปวด ตาแห้ง และตามัว มักมีอาการทางร่างกาย (ปวดคอ ไหล่ แขน และหลัง) และทางจิตใจ (นอนไม่หลับและซึมเศร้า) ร่วมด้วย
พยาธิสรีรวิทยาหลักคือภาวะตาแห้ง จากการทำงานเนื่องจากการกระพริบตาลดลงระหว่างทำงาน VDT และการหยุดชะงักของการทำงานร่วมกันระหว่างการปรับโฟกัส การหดตัวของรูม่านตา และการมองเห็น แบบสองตา
การวินิจฉัยส่วนใหญ่เป็นการวินิจฉัยแยกโรค โดยประกอบด้วยการตรวจวัดสายตา การตรวจตำแหน่งตา เครื่องวิเคราะห์การทำงานของการปรับโฟกัส และการตรวจน้ำตา
การรักษาผสมผสานระหว่างการปรับปรุงสภาพแวดล้อมการทำงาน การแก้ไขสายตาที่เหมาะสม และการรักษาด้วยยา (น้ำตาเทียม ยาหยอดตาชุ่มชื้น ยาหยอดตา Midrin M เป็นต้น)
การทบทวนของ Cochrane (2023) สรุปว่าหลักฐานไม่เพียงพอที่จะสนับสนุนประสิทธิภาพของเลนส์กรองแสงสีฟ้าในการลดอาการล้าตา 6)
การเกิดอาการทางร่างกายและจิตใจต่างๆ ที่มีศูนย์กลางอยู่ที่ระบบการมองเห็น (ตา) เนื่องจากการใช้สมาร์ทโฟน จอคอมพิวเตอร์ และเกมวิดีโอเป็นเวลานานและภายใต้สภาวะที่ไม่เหมาะสม เรียกว่ากลุ่มอาการ VDT (จอแสดงผลแบบภาพ) หรือที่รู้จักกันในชื่อโรคตาจากความเครียดทางเทคโนโลยีหรือโรคตาจากไอที ในช่วงไม่กี่ปีที่ผ่านมา ยังเรียกว่า “อาการล้าตาจากดิจิทัล ” (Digital Eye Strain: DES) และเพิ่มขึ้นตามการแพร่หลายของสมาร์ทโฟนในทุกเจเนอเรชัน1)
ประมาณการว่า 50-90% ของผู้ปฏิบัติงาน VDT มีอาการทางตา1) และได้รับการยอมรับในระดับนานาชาติว่าเป็นโรคตาจากการประกอบอาชีพ กระทรวงสาธารณสุข แรงงาน และสวัสดิการของญี่ปุ่นได้ออก “แนวทางการจัดการสุขภาพอาชีพสำหรับการทำงานกับอุปกรณ์สารสนเทศ” (ปรับปรุงปี 2019) โดยกำหนดให้นายจ้างจัดการสุขภาพของพนักงาน2) ตั้งแต่ปี 2020 การแพร่หลายของการทำงานทางไกลและการใช้หน้าจอเป็นเวลานานเนื่องจากการระบาดของโควิด-19 ทำให้จำนวนผู้ป่วยเพิ่มขึ้นอีก3)
สถานการณ์หลักที่กลุ่มอาการ VDT กลายเป็นปัญหาแสดงไว้ด้านล่าง
การสัมผัสจากการทำงาน : ความเสี่ยงที่เพิ่มขึ้นจากการทำงานกับ VDT 4 ชั่วโมงขึ้นไปต่อวัน 2) เวลาหน้าจอที่ยาวนาน : ในเด็กและวัยรุ่น กำลังศึกษาความสัมพันธ์กับสายตาสั้น 7) การใช้หน้าจอ 3 มิติ : ผลกระทบต่อระบบประสาทอัตโนมัติเนื่องจากการแยกตัวระหว่างการปรับตาและการหักเหของตาสภาพแวดล้อมการทำงานที่ไม่เหมาะสม : การรวมกันของปัจจัยแวดล้อม เช่น แสงสว่าง ตำแหน่งหน้าจอ และความแห้งในห้อง
Q
กลุ่มอาการ VDT และโรคตา IT (IT eye disease) เป็นสิ่งเดียวกันหรือไม่?
A
กลุ่มอาการ VDT , โรคตา IT, โรคตาเทคโนสเตรส (technostress eye disease) และอาการล้าตาจากดิจิทัล (DES) ล้วนเป็นชื่อเรียกที่แตกต่างกันของโรคเดียวกัน กลุ่มอาการ VDT (จอแสดงผล) เป็นชื่อทางการแพทย์ดั้งเดิม ในขณะที่โรคตา IT เป็นสำนวนที่ใช้ในชีวิตประจำวันมากกว่า ในช่วงไม่กี่ปีที่ผ่านมา คำว่า “อาการล้าตาจากดิจิทัล ” (Digital Eye Strain) ถูกใช้มากขึ้นในระดับสากล และคำจำกัดความและพยาธิสรีรวิทยาก็เหมือนกัน
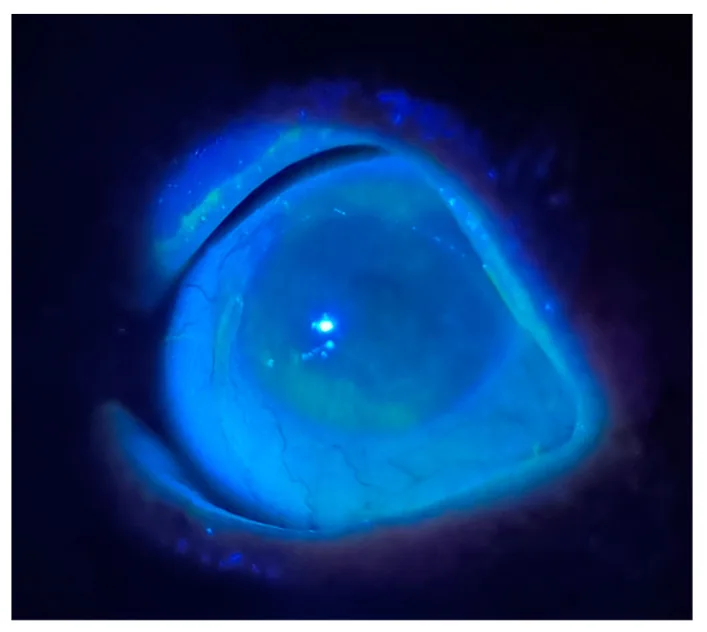
ภาพการย้อมฟลูออเรสซีนและการส่องแสงสีน้ำเงินของความเสียหายที่กระจกตาจากตาแห้ง Wierzbowska J, et al. Dry Eye Disease in Primary Care Practice. Medicina (Kaunas). 2025;61(3):460. Figure 2. PM
CI D: PMC11943967. License: CC BY.
ภาพถ่ายการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) ของผู้ป่วยหญิงอายุ 68 ปีที่มีภาวะตาแห้ง หลังจากหยดฟลูออเรสซีน เข้าตาและส่องแสงสีน้ำเงินจากกล้องตรวจตาด้านใน (ophthalmoscope) ในห้องมืดเพื่อแสดงความเสียหายที่กระจกตา พื้นผิวกระจกตา แสดงการย้อมสีเยื่อบุผิวอย่างกว้างขวาง (การเรืองแสงสีเขียว) ซึ่งบ่งชี้รูปแบบความเสียหายของเยื่อบุผิวจากตาแห้ง ซึ่งสอดคล้องกับผลการตรวจทางกายภาพของตาแห้ง ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
อาการของกลุ่มอาการ VDT แบ่งออกเป็นสามกลุ่ม: อาการทางตา อาการทางระบบ และอาการทางจิตใจ
อาการทางตา
อาการล้าและปวดตา : ส่วนใหญ่เกิดจากความเมื่อยล้าของการปรับตา (accommodation fatigue) เนื่องจากกล้ามเนื้อปรับเลนส์ (ciliary muscle) หดตัวมากเกินไป
ตาแห้ง และตาพร่า ตาแห้ง ตามหน้าที่ (functional dry eye)
ความผิดปกติของการปรับตาและการหักเหของตา : การทำงานร่วมกันระหว่างการปรับตา การหดตัวของรูม่านตา และการหักเหของตาเสียไป ทำให้ยากต่อการเปลี่ยนระหว่างการมองใกล้และมองไกล
อาการทางระบบ
อาการตึงคอ-ไหล่-แขน และปวดหลัง : การสะสมของภาระต่อระบบกล้ามเนื้อและกระดูกเนื่องจากท่าทางที่ไม่ดีเป็นเวลานาน
อาการอ่อนเพลียและชาที่มือและเท้า : อาการปลายประสาทเนื่องจากการไหลเวียนเลือดบกพร่องและความตึงเครียดของกล้ามเนื้ออย่างต่อเนื่อง
ประจำเดือนมาไม่ปกติ : ผลกระทบต่อระบบต่อมไร้ท่อผ่านการรบกวนของระบบประสาทอัตโนมัติ
อาการทางจิตใจ
อาการนอนไม่หลับ : การรบกวนจังหวะชีวภาพจากแสงสีฟ้า9) และการทำกิจกรรมทางความคิดที่มากเกินไปอย่างต่อเนื่อง
อาการซึมเศร้าและสมาธิลดลง : อาการทางจิตใจจากความเครียดเรื้อรังและผลกระทบต่อระบบประสาทอัตโนมัติ
ภาวะเครียดจากเทคโนโลยี : ภาระทางจิตใจจากการสัมผัสกับหน้าจอและข้อมูลมากเกินไป
อัตราการกระพริบตาระหว่างทำงานกับ VDT ลดลงจากประมาณ 20 ครั้ง/นาที เหลือประมาณ 7 ครั้ง/นาที4) เมื่อรวมกับสภาพแวดล้อมในสำนักงานที่แห้ง ทำให้เกิดภาวะตาแห้ง จากการทำงาน นอกจากนี้ยังพบว่าช่วงเวลาการแตกตัวของฟิล์มน้ำตา (BUT ) สั้นลง5) หลังเลิกงาน บางครั้งอาจพบอัตราการกระพริบตาเพิ่มขึ้นแบบชดเชย
หลังทำงานกับ VDT การทำงานร่วมกันขององค์ประกอบสามอย่างของการตอบสนองการมองใกล้ (การปรับตา, การหดตัวของรูม่านตา , การลู่เข้า) จะเสียไป ทำให้เกิดความไม่สอดคล้องในการเหนี่ยวนำพร้อมกัน ในเครื่องวิเคราะห์การทำงานของการปรับตา จะพบการตอบสนองปกติต่อเป้าหมายระยะไกล แต่ตรวจพบรูปแบบการเกร็งของการปรับตาจนถึงการหดเกร็งของการปรับตาสำหรับเป้าหมายระยะใกล้
การมีความผิดปกติของการหักเหของแสง (โดยเฉพาะสายตาสั้น และสายตายาวตามอายุ ) หรือความผิดปกติของตำแหน่งตา (เช่น ตาเหล่ แบบออกนอกเนื่องจากความบกพร่องของการลู่เข้า) จะทำให้อาการแย่ลงอย่างมาก ในผู้ที่มีอายุมากกว่า 40 ปี ตาเหล่ แบบออกนอกเนื่องจากความบกพร่องของการลู่เข้าบนพื้นฐานของสายตายาวตามอายุ จะเกิดขึ้นได้ง่าย ต้องระวังในการตรวจ
Q
ทำไมกลุ่มอาการ VDT จึงมีอาการนอกตา?
A
ท่าทางที่ไม่ดีร่วมกับการทำงาน VDT เป็นเวลานานทำให้เกิดภาระต่อระบบกล้ามเนื้อและกระดูกที่คอ ไหล่ แขน และหลังอย่างต่อเนื่อง ทำให้เกิดอาการตึงและปวด นอกจากนี้ ความเครียดจากการประมวลผลข้อมูลที่มากเกินไปและการมีสมาธิอย่างต่อเนื่องทำให้สมดุลของระบบประสาทอัตโนมัติเสียไป นำไปสู่อาการทางจิตใจ เช่น นอนไม่หลับและซึมเศร้า ยิ่งไปกว่านั้น การรบกวนจังหวะชีวภาพจากแสงสีฟ้ายังส่งเสริมความผิดปกติของการนอนหลับ ผลกระทบรวมต่อระบบกล้ามเนื้อและกระดูก จิตใจ และประสาทอัตโนมัติเหล่านี้ก่อให้เกิดอาการทางระบบต่างๆ มากมาย ซึ่งเป็นลักษณะเฉพาะของกลุ่มอาการ VDT
กลุ่มอาการ VDT ไม่ได้เกิดจากสาเหตุเดียว แต่เกิดจากหลายปัจจัยร่วมกัน
ปัจจัยที่เกี่ยวข้องกับการทำงาน :
การทำงานกับ VDT เป็นเวลานาน (ความเสี่ยงเพิ่มขึ้นอย่างมีนัยสำคัญเมื่อ ≥4 ชั่วโมง/วัน) 2)
การกระพริบตาลดลง: การยับยั้งการกระพริบตาจากสมองส่วนหน้าเนื่องจากสมาธิทำให้เกิดภาวะตาแห้ง เชิงหน้าที่ 4)
ท่าทางที่ไม่ดี: การเอียงคอไปข้างหน้าและการรองรับปลายแขนที่ไม่เหมาะสมทำให้เกิดภาระต่อระบบกล้ามเนื้อและโครงกระดูก
ปัจจัยทางจักษุวิทยาที่เป็นพื้นฐาน :
ความผิดปกติของการหักเหของแสง ที่ไม่ได้รับการแก้ไขหรือแก้ไขมากเกินไป (โดยเฉพาะสายตาสั้น สายตายาว สายตาเอียง )
สายตายาวตามอายุ ในผู้ที่มีอายุมากกว่า 40 ปี: การโฟกัสที่ระยะกลาง (หน้าจอคอมพิวเตอร์) ทำได้ยากความผิดปกติของตำแหน่งตา (ตาเหล่ แบบ exophoria หรือ esophoria ร่วมกับ convergence insufficiency): ต้องใช้ความพยายามมากเกินไปสำหรับการมองเห็น ด้วยสองตา
ประวัติภาวะตาแห้ง มาก่อน: อาการแย่ลงเนื่องจากการกระพริบตาลดลง
ปัจจัยด้านสิ่งแวดล้อม :
แสงสว่างที่ไม่เหมาะสม: แสงจ้าและการกะพริบของแสงเพิ่มภาระในการปรับโฟกัส
ตำแหน่งและระยะห่างของหน้าจอ: ระยะห่างระหว่างตากับจอภาพ <40 ซม. หรือ >70 ซม. ทำให้อาการแย่ลง
อากาศในห้องแห้ง: ความชื้นต่ำจากเครื่องปรับอากาศเร่งการระเหยของน้ำตา 5)
ลมโดยตรงจากเครื่องทำความร้อน/เครื่องปรับอากาศ: การระคายเคืองแห้งต่อกระจกตา
จอภาพ 3 มิติและสมาร์ทโฟน :
เมื่อดูจอภาพ 3 มิติ: ตำแหน่งของการปรับโฟกัสอยู่ที่หน้าจอ แต่จุดบรรจบของสายตาเบี่ยงเบนไปจากหน้าจอ ซึ่งอาจส่งผลต่อระบบประสาทอัตโนมัติ
เวลาอยู่หน้าจอนาน: ในเด็กและวัยรุ่น มีความเกี่ยวข้องกับสายตาสั้น 7)
การวินิจฉัยโรคตาจากจอภาพดิจิทัลส่วนใหญ่เป็นการวินิจฉัยโดยการแยกโรคออก โรคพื้นเดิมและโรคทางตาและระบบอื่นๆ จะถูกแยกออกไป ขณะเดียวกันก็ประเมินความสัมพันธ์ระหว่างสภาพแวดล้อมการทำงานและอาการ
การซักประวัติ :
รายละเอียดสภาพแวดล้อมการทำงาน (ชนิดของจอภาพ ตำแหน่ง ระยะทาง แสงสว่าง)
ระยะเวลาทำงานกับ VDT ต่อวันและระยะเวลาต่อเนื่อง
การมีอาการที่ไม่เกี่ยวกับตา (นอนไม่หลับ อาการทางจิตใจ)
การตรวจสอบยาที่ใช้ (ยาออกฤทธิ์ต่อจิตประสาท ยาแก้แพ้ ฯลฯ): ยาเหล่านี้อาจทำให้ความผิดปกติของการปรับโฟกัสและตาแห้ง แย่ลง
การตรวจทางจักษุวิทยา :
การตรวจวัดสายตา และการหาค่าสายตาการตรวจตำแหน่งตา : ประเมินตำแหน่งตาระยะไกลและใกล้ด้วยการทดสอบปิดตา โดยใช้ปริซึม หลังจากอายุ 40 ปี มักพบตาเหล่ แบบ exophoria จากภาวะบกพร่องของการบรรจบตาเครื่องวิเคราะห์การปรับตา : ตรวจหารูปแบบของความตึงตัวของการปรับตาจนถึงการเกร็งของการปรับตาเมื่อมองเป้าหมายใกล้การตรวจน้ำตา : การทดสอบ Schirmer (ปริมาณการหลั่งน้ำตา) และการวัด BUT (ระยะเวลาการแตกตัวของฟิล์มน้ำตา )5) การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด กระจกตา และเยื่อบุตา (ตาแห้ง , เยื่อบุตาอักเสบจากภูมิแพ้ )การตรวจอวัยวะภายในลูกตา : แยกโรคทางโครงสร้างของตา เช่น ต้อกระจก และต้อหิน
โรคที่ต้องแยก จุดที่ใช้แยก ตาแห้ง มีลักษณะ BUT สั้นและการย้อมฟลูออเรสซีน ที่กระจกตา เป็นบวก มักเกิดร่วมกับกลุ่มอาการ VDT ความผิดปกติของการปรับตา เครื่องวิเคราะห์การปรับตาตรวจพบความผิดปกติ มีเพียงการมองเห็น ระยะใกล้ลดลง ภาวะรวมแสงไม่พอ ตาเหล่ แบบออกเพิ่มขึ้นเมื่อมองใกล้, เห็นภาพซ้อน และล้าตาเมื่อทำงานระยะใกล้สายตายาวตามอายุ อายุมากกว่า 40 ปี การมองเห็น ระยะใกล้ลดลง อาการหายไปเมื่อใช้แว่นที่เหมาะสม กลุ่มอาการโจเกรน (Sjögren’s syndrome) มีอาการปากแห้งและอาการทางระบบร่วมด้วย ตรวจพบแอนติบอดีต่อ SS-A/SS-B เป็นบวก โรคต้อหิน (Glaucoma) ความดันลูกตา สูง การเปลี่ยนแปลงของหัวประสาทตา ความผิดปกติของลานสายตา อาการล้าตา อาจเป็นอาการเริ่มแรกโรคข้อเสื่อมของกระดูกสันหลังส่วนคอ (Cervical spondylosis) อาการปวดคอ-บ่า-แขนเป็นหลัก ร่วมกับอาการทางระบบประสาท (ปฏิกิริยารีเฟลกซ์เอ็น กล้ามเนื้ออ่อนแรง ฯลฯ)
Q
กลุ่มอาการ VDT วินิจฉัยได้อย่างไร?
A
ไม่มีเกณฑ์การวินิจฉัยที่จำเพาะสำหรับกลุ่มอาการ VDT การวินิจฉัยส่วนใหญ่เป็นการวินิจฉัยแยกโรค ขั้นแรก ซักประวัติโดยละเอียดเกี่ยวกับสภาพแวดล้อมการทำงาน เวลาทำงาน และอาการ จากนั้นตรวจวัดสายตา ตรวจตำแหน่งตา ตรวจวิเคราะห์การปรับตา และตรวจน้ำตา เพื่อประเมินปัจจัยทางจักษุวิทยา หลังจากแยกโรคหรือประเมินโรคทางกาย เช่น ตาแห้ง ความผิดปกติของการปรับตา ภาวะการเหล่ไม่พอ สายตายาวตามอายุ และต้อหิน แล้ว จะวินิจฉัยหากมีความสัมพันธ์ทางเวลาและปริมาณกับการทำงาน VDT สิ่งสำคัญคือต้องตรวจสอบอย่างละเอียดว่ามีโรคพื้นเดิมหรือไม่
การรักษากลุ่มอาการ VDT ประกอบด้วยการปรับปรุงสภาพแวดล้อมการทำงาน การแก้ไขสายตาที่เหมาะสม การใช้ยา และการจัดการอาการทางระบบกล้ามเนื้อและกระดูกและทางจิตใจร่วมกัน
การปรับสภาพแวดล้อมการทำงานให้เหมาะสมที่สุดคือการแทรกแซงการรักษาที่พื้นฐานที่สุด
การพักเป็นระยะ : พัก 10-15 นาทีทุกชั่วโมง ในช่วงพัก พยายามมองไกลๆการปรับระยะห่างหน้าจอ : ระยะห่างระหว่างตากับหน้าจอคอมพิวเตอร์โดยทั่วไปประมาณ 40-70 ซม.การปรับตำแหน่งหน้าจอ : ปรับความสูงของหน้าจอให้แนวสายตาอยู่ต่ำลงเล็กน้อย (ต่ำกว่าแนวนอน 15-20 องศา)การปรับปรุงแสงสว่าง : หลีกเลี่ยงแสงแดดโดยตรงและแสงจ้า รักษาแสงในห้องให้สว่างเพียงพอการระบายอากาศและการควบคุมความชื้น : ระวังไม่ให้ลมเย็นหรือร้อนจากเครื่องปรับอากาศปะทะใบหน้าและดวงตาโดยตรงกฎ 20-20-20 : สร้างนิสัยมองวัตถุที่อยู่ห่าง 20 ฟุต (ประมาณ 6 เมตร) เป็นเวลา 20 วินาที ทุก 20 นาที
อาการล้าตา ในที่ทำงาน
มาตรวจสอบรายการต่อไปนี้กันเถอะ
สภาพแวดล้อมการทำงาน : ระยะห่างระหว่างคุณกับหน้าจอประมาณ 40-70 ซม. หรือไม่? สายตาของคุณเอียงลงเล็กน้อยหรือไม่? แสงแดดโดยตรงจากหน้าต่างสะท้อนบนหน้าจอหรือไม่?
นิสัยการพัก : คุณพัก 10-15 นาทีทุกชั่วโมงหรือไม่? ระหว่างพัก คุณมองไกลหรือไม่?
มาตรการป้องกันตาแห้ง : ลมจากเครื่องปรับอากาศปะทะดวงตาคุณโดยตรงหรือไม่? ความชื้นในห้องเหมาะสม (40-60%) หรือไม่?
การตรวจตาเป็นประจำ : ครั้งสุดท้ายที่คุณไปพบจักษุแพทย์คือเมื่อไหร่? สำหรับผู้ที่มีอายุมากกว่า 40 ปี อาจถึงเวลาใช้แว่นอ่านหนังสือ
การแก้ไขค่าสายตาที่ผิดปกติอย่างเหมาะสม : สายตาสั้น สายตายาว และสายตาเอียง ควรได้รับการแก้ไขอย่างแม่นยำการจัดการสายตายาวตามอายุ ในผู้ที่มีอายุมากกว่า 40 ปี : แว่นสายตาไกลเพียงอย่างเดียวไม่เพียงพอสำหรับการโฟกัสในระยะกลาง (หน้าจอคอมพิวเตอร์) เลนส์โปรเกรสซีฟหรือแว่นเฉพาะสำหรับระยะกลางมีประสิทธิภาพการจัดการความผิดปกติของตำแหน่งตา : ในกรณีเช่นตาเหล่ออก ด้านนอกจากการทำงานประสานตาไม่ดี (convergence insufficiency) แว่นปริซึมอาจช่วยได้ กรณีรุนแรงพิจารณาผ่าตัดตาเหล่
ประเภทของยา ชื่อยาและความแรง วิธีใช้ วัตถุประสงค์ น้ำตาเทียม ยาหยอดตา Soft Santear 2-3 หยด วันละ 5-6 ครั้ง ทดแทนน้ำตาและหล่อลื่นผิวตา ยาหยอดตาชุ่มชื้น (กรดไฮยาลูโรนิก) ยาหยอดตา Hyalein (0.1%) 1 หยด วันละ 5-6 ครั้ง ปกป้องกระจกตา และรักษาน้ำตา กระตุ้นการหลั่งเมือก ยาหยอดตา Mucosta UD (2%) 1 หยด วันละ 5-6 ครั้ง ส่งเสริมการผลิตเมือก กระตุ้นการหลั่งเมือก ยาหยอดตา Diquas (3%) 1 หยด วันละ 5-6 ครั้ง กระตุ้นการหลั่งน้ำและเมือก การรักษาอาการเกร็งของกล้ามเนื้อปรับตา ยาหยอดตา Midrin M (0.4%) วันละ 1 ครั้งก่อนนอน บรรเทาการหดเกร็งมากเกินไปของกล้ามเนื้อซิลิอารี การรักษาอาการล้าตา ยาหยอดตา Sancoba (0.02%) วันละ 3–5 ครั้ง เสริมวิตามินบี 12 และปรับปรุงอาการล้าตา
ยาหยอดตาหล่อลื่นมักใช้ร่วมกับ Hyalein และ Mucosta หรือ Diquas ยาหยอดตา Midrin M (ประกอบด้วย tropicamide 0.4% และ phenylephrine) หยอดก่อนนอนช่วยบรรเทาการหดเกร็งมากเกินไปของกล้ามเนื้อซิลิอารี (อาการเกร็งของกล้ามเนื้อปรับตา) หลังจากทำงานกับ VDT
การปรับสภาพแวดล้อม : ตรวจสอบการจัดโต๊ะ เก้าอี้ และหน้าจอใหม่เพื่อแก้ไขท่าทางที่ไม่ดีการออกกำลังกายบำบัด : ทำให้การออกกำลังกายเบาๆ การเดิน และการยืดเหยียดเป็นนิสัยการร่วมมือกับผู้เชี่ยวชาญ : ร่วมมือกับแพทย์กระดูกและข้อหากอาการปวดคอ ไหล่ แขน หรือหลังรุนแรงการจัดการอาการทางจิตใจ : การให้คำปรึกษา และหากจำเป็น ให้จ่ายยาคลายกังวล ยาต้านเศร้า หรือยานอนหลับโดยร่วมมือกับจิตแพทย์หรือแพทย์เวชศาสตร์จิตสังคม
Q
ยาหยอดตาชนิดใดที่ได้ผลสำหรับกลุ่มอาการ VDT?
A
มีการใช้ยาหยอดตาหลายชนิดร่วมกันตามอาการ สำหรับอาการแห้ง น้ำตาเทียม (Soft Santear ครั้งละ 2-3 หยด วันละ 5-6 ครั้ง) และยาหยอดกรดไฮยาลูโรนิก (Hyalein 0.1% วันละ 5-6 ครั้ง) เป็นพื้นฐาน การเพิ่มยาหยอด Mucosta (2%) หรือ Diquas (3%) ที่ส่งเสริมการหลั่งเมือกมีประสิทธิภาพ หากสงสัยว่ามีภาวะเกร็งของกล้ามเนื้อปรับโฟกัส (กล้ามเนื้อปรับโฟกัสตึงเกินไป) ให้หยอดยาหยอด Mydrin M (0.4%) ก่อนนอน สำหรับอาการล้าตา ทั่วไป ยังใช้ยาหยอด Sancoba (0.02%) ด้วย
ระหว่างการทำงานกับ VDT การจดจ่อกับสิ่งเร้าทางสายตาทำให้เกิดการยับยั้งการกระพริบตาจากสมองส่วนหน้า ลดอัตราการกระพริบตาจากประมาณ 20 ครั้ง/นาที เหลือประมาณ 7 ครั้ง/นาที 4) การกระพริบตาจำเป็นต่อการรักษาชั้นน้ำตา การกระพริบตาลดลงทำให้น้ำตาระเหยเร็วขึ้นและทำให้ชั้นน้ำตาไม่เสถียร สภาพแวดล้อมที่มีความชื้นต่ำจากเครื่องปรับอากาศในสำนักงานยิ่งทำให้แย่ลง เวลาการแตกตัวของชั้นน้ำตา (BUT ) สั้นลง 5) เกิดวงจรอุบาทว์ของตาแห้ง จากการสัมผัสและความแห้งของเยื่อบุกระจกตา มีรายงานความชุกของตาแห้ง ในผู้ทำงาน VDT สูงกว่าประมาณ 60% ในพนักงานออฟฟิศ 11)
การตอบสนองการมองใกล้เป็นปฏิกิริยาทางสรีรวิทยาที่องค์ประกอบสามอย่าง—การปรับโฟกัส (การโฟกัส), การหดตัวของรูม่านตา (การหดของรูม่านตา ), และการลู่เข้า (การเคลื่อนเข้าด้านในของดวงตา)—ถูกกระตุ้นพร้อมกันอย่างประสานงานทางระบบประสาท หลังจากทำงาน VDT เป็นเวลานาน การประสานงานนี้เสียไป ทำให้เกิดความไม่สอดคล้องในการกระตุ้นพร้อมกันขององค์ประกอบทั้งสาม แม้เมื่อพยายามมองไกล การคลายตัวของการปรับโฟกัสก็ไม่เกิดขึ้นอย่างเพียงพอ และภาวะเกร็งของการปรับโฟกัสหรือการลู่เข้ามากเกินไปยังคงอยู่
เป็นตัวบ่งชี้ความล้าของกล้ามเนื้อซิลิอารี การเพิ่มขึ้นขององค์ประกอบความถี่สูง (HFC) ของความผันผวนเล็กน้อยของการปรับโฟกัสเป็นที่ทราบกันดี 8) การเพิ่มขึ้นของ HFC สามารถตรวจพบได้ด้วยเครื่องวิเคราะห์การทำงานของการปรับโฟกัส ทำให้สามารถประเมินความล้าของกล้ามเนื้อซิลิอารีได้อย่างเป็นกลาง
แสงสีฟ้า (380-500 นาโนเมตร) กระตุ้นเซลล์ปมประสาทจอประสาทตา ที่ไวต่อแสง โดยธรรมชาติ (ipRGC ) ซึ่งมีเมลาโนพซินอย่างรุนแรง 9) สัญญาณจาก ipRGC ผ่านนิวเคลียสซูปราไคแอสมาติกควบคุมจังหวะชีวภาพ และการได้รับแสงสีฟ้าอย่างรุนแรงในเวลากลางคืนสามารถยับยั้งการหลั่งเมลาโทนินและทำให้เกิดความผิดปกติของการนอนหลับ 9) กลไกที่การใช้สมาร์ทโฟน/แท็บเล็ตก่อนนอนนำไปสู่อาการนอนไม่หลับและคุณภาพการนอนหลับที่ลดลงอยู่ที่นี่
มีรายงานความเสียหายต่อกระจกตา จากคลื่นแม่เหล็กไฟฟ้าความถี่ต่ำมากที่ปล่อยออกมาจากจอคอมพิวเตอร์และสมาร์ทโฟน นอกจากนี้ สารเคมีที่ระเหยจากผลิตภัณฑ์คอมพิวเตอร์สมัยใหม่ยังอาจมีส่วนทำให้อาการซับซ้อนขึ้นได้
เมื่อดูจอแสดงผล 3 มิติ จุดโฟกัสของการปรับตา (accommodation) จะอยู่ที่หน้าจอ (ระยะคงที่) ในขณะที่จุดบรรจบ (convergence) จะเลื่อนออกจากหน้าจอเพื่อรับรู้ความลึกและความนูน การแยกกันระหว่างการปรับตาและการบรรจบนี้รบกวนการประสานงานทางสรีรวิทยาของการตอบสนองการมองใกล้ ส่งผลต่อระบบประสาทอัตโนมัติและทำให้เกิดความรู้สึกไม่สบาย
เนื้อหาต่อไปนี้รวมถึงหัวข้อที่ยังอยู่ในระยะวิจัยหรือยังเป็นที่ถกเถียง ส่วนนี้นำเสนอหลักฐานในปัจจุบันอย่างเป็นกลาง และไม่รับประกันประสิทธิภาพของผลิตภัณฑ์หรือการแทรกแซงใด ๆ
ว่าเลนส์แว่นตาตัดแสงสีฟ้ามีประโยชน์ต่ออาการล้าตา การนอนหลับ และสุขภาพจอประสาทตา หรือไม่นั้นเป็นที่ถกเถียงกันมานาน การทบทวนวรรณกรรมของ Cochrane โดย Downie และคณะ (2023) ซึ่งวิเคราะห์อภิมานจากการทดลองแบบสุ่มมีกลุ่มควบคุม 28 ฉบับ สรุปว่าหลักฐานไม่เพียงพอที่จะสนับสนุนว่าเลนส์ตัดแสงสีฟ้าช่วยลดอาการล้าตา ในเวลากลางวัน และไม่มีพื้นฐานพอที่จะแนะนำให้ใช้6) สำหรับผลต่อการนอนหลับหรือการป้องกันโรคจอประสาทตา หลักฐานในปัจจุบันก็ยังไม่เพียงพอที่จะสนับสนุนคำแนะนำ6)
ความสัมพันธ์ระหว่างเวลาหน้าจอกับการดำเนินของสายตาสั้น ได้รับการตรวจสอบในการทบทวนวรรณกรรมอย่างเป็นระบบ7) และการใช้สมาร์ทโฟนเป็นเวลานานในเด็กและวัยรุ่นถือเป็นปัจจัยเสี่ยงต่อการดำเนินของสายตาสั้น มีการชี้ให้เห็นถึงความสับสนกับเวลาทำกิจกรรมกลางแจ้งที่ลดลง7) และการผสมผสานระหว่างการจำกัดเวลาหน้าจอและการส่งเสริมกิจกรรมกลางแจ้งได้รับการแนะนำเพื่อป้องกันสายตาสั้น
การเปลี่ยนไปทำงานทางไกลและการเพิ่มขึ้นอย่างรวดเร็วของการใช้หน้าจอเป็นเวลานานหลังการระบาดของ COVID-19 ทำให้ความชุกของกลุ่มอาการ VDT เพิ่มขึ้นอย่างมีนัยสำคัญ3) การศึกษาของ Mohan และคณะ (2021) รายงานรายละเอียดเกี่ยวกับความชุกของอาการล้าตาจากดิจิทัล และปัจจัยเสี่ยงที่เกี่ยวข้องระหว่างการระบาด3) และคาดว่าแนวโน้มนี้จะดำเนินต่อไปแม้หลังจากการทำงานแบบผสมผสานจะคงที่แล้ว
กำลังมีการวิจัยเกี่ยวกับระบบสนับสนุน AI ที่วิเคราะห์ท่าทาง ความถี่ในการกระพริบตา และระยะห่างระหว่างตากับหน้าจอแบบเรียลไทม์จากภาพกล้องระหว่างทำงาน ในอนาคต คาดว่าจะมีการนำเครื่องมือจัดการสุขภาพ VDT แบบครบวงจรที่ผสานรวมกับการปรับสภาพแวดล้อมการทำงานอัตโนมัติและการแจ้งเตือนให้พัก
กำลังมีการพัฒนายาใหม่สำหรับโรคตาแห้ง ที่เกี่ยวข้องกับการทำงาน VDT นอกเหนือจากยาที่มีอยู่ เช่น ไดควาโฟซอลและรีบามิไพด์แล้ว กำลังมีการทดลองทางคลินิกกับยากลไกใหม่ที่กระตุ้นการหลั่งน้ำตา (เช่น ตัวกระตุ้นตัวรับเบต้า-3)10) และคาดว่าจะมีทางเลือกเพิ่มขึ้นในอนาคต
Sheppard AL, Wolffsohn JS. Digital eye strain: prevalence, measurement and amelioration. BMJ Open Ophthalmol. 2018;3(1):e000146.
厚生労働省. 情報機器作業における労働衛生管理のためのガイドラインについて. 2019(令和元年7月12日基発0712第3号). https://www.mhlw.go.jp/content/000539604.pdf
Mohan A, Sen P, Shah C, et al. Prevalence and risk factor assessment of digital eye strain during COVID-19 pandemic. Indian J Ophthalmol. 2021;69(6):1420-1426.
Tsubota K, Nakamori K. Dry eyes and video display terminals. N Engl J Med. 1993;328(8):584.
Uchino M, Schaumberg DA, Dogru M, et al. Prevalence of dry eye disease among Japanese visual display terminal users. Ophthalmology. 2008;115(11):1982-1988.
Downie LE, Keller PR, Busija L, et al. Blue-light filtering spectacle lenses for visual performance, sleep, and macular health in adults. Cochrane Database Syst Rev. 2023;8(8):CD013244.
Lanca C, Saw SM. The association between digital screen time and myopia: a systematic review. Ophthalmic Physiol Opt. 2020;40(2):216-229.
Iwasaki T, Kurimoto S. Objective evaluation of eye strain using measurements of accommodative oscillation. Ergonomics. 1987;30(3):581-587.
Tosini G, Ferguson I, Tsubota K. Effects of blue light on the circadian system and eye physiology. Mol Vis. 2016;22:61-72.
Rosenfield M. Computer vision syndrome: a review of ocular causes and potential treatments. Ophthalmic Physiol Opt. 2011;31(5):502-515.
Courtin R, Pereira B, Naughton G, et al. Prevalence of dry eye disease in visual display terminal workers: a systematic review and meta-analysis. BMJ Open. 2016;6(1):e009675.