โรคกล้ามเนื้อตาหดเกร็งจากเส้นประสาท (ONM) เป็นความผิดปกติของการเคลื่อนไหวตาที่พบได้ยาก โดยมีอาการกล้ามเนื้อนอกตาหดเกร็งแบบเกร็งเป็นพักๆ
สาเหตุที่พบบ่อยที่สุดคือการฉายรังสีในกะโหลกศีรษะ (โดยเฉพาะหลังการรักษาเนื้องอกบริเวณเซลล่า เทอร์ซิกาและพาราเซลลาร์) และเกิดขึ้นตั้งแต่ไม่กี่เดือนถึง 18 ปีหลังการฉายรังสี
เส้นประสาทสมองคู่ที่ 3 (oculomotor) หรือเส้นประสาทสมองคู่ที่ 6 (abducens) มักถูกกระทบมากที่สุด
การจ้องมองเป็นเวลาหลายวินาทีในทิศทางการทำงานของกล้ามเนื้อที่ได้รับผลกระทบจะทำให้ตาค้าง และเมื่อพยายามกลับสู่ตำแหน่งแรกเริ่ม จะเกิดการกระตุกและภาพซ้อน
การส่งสัญญาณแบบ ephaptic (การรบกวนทางไฟฟ้า) ระหว่างเส้นใยประสาทที่สูญเสียปลอกไมอีลินถือเป็นกลไกพื้นฐานของอาการชัก
ยาตัวแรกคือยารักษาเสถียรภาพเยื่อหุ้มเซลล์ เช่น คาร์บามาซีปีน แต่มักกลับมาเป็นซ้ำเมื่อหยุดยา
ในกรณีที่ดื้อต่อการรักษาด้วยยา มีรายงานว่าอาการกระตุกแบบ paroxysmal หายไปหลังการผ่าตัดตาเหล่ (การผ่าตัด recession)
ภาวะกล้ามเนื้อตาหดเกร็งจากเส้นประสาท (Ocular Neuromyotonia; ONM) เป็นความผิดปกติของการเคลื่อนไหวตาที่พบได้ยาก โดยมีอาการเกร็งแบบโทนิค (tonic spasms) เป็นระยะและต่อเนื่องในกล้ามเนื้อนอกลูกตา หนึ่งมัดหรือมากกว่า ผู้ป่วยจะมีตาเหล่ และเห็นภาพซ้อน แบบ paroxysmal ซ้ำๆ กลไกที่สันนิษฐานคือการปล่อยกระแสประสาทโดยไม่ตั้งใจจากเส้นประสาทที่เสียหายและการคลายตัวของกล้ามเนื้อที่ล่าช้าทำให้เกิดอาการเกร็ง
ผู้ป่วยส่วนใหญ่เป็นข้างเดียวและเกิดในผู้ใหญ่เป็นหลัก เส้นประสาทสมองคู่ที่ 3 (oculomotor) หรือเส้นประสาทสมองคู่ที่ 6 (abducens) มักได้รับผลกระทบมากที่สุด กรณีทั่วไปเกิดขึ้นหลังการฉายรังสีรักษาเนื้องอกบริเวณแอ่งเซลลา เทอร์ซิกา (sella turcica) และพาราเซลลาร์ (parasellar) โดยระยะเวลาตั้งแต่ฉายรังสีจนถึงเริ่มมีอาการอยู่ระหว่าง 2 เดือนถึง 18 ปี 1)
ONM ที่ไม่เกี่ยวข้องกับการฉายรังสีพบได้น้อย แต่ก็เกิดขึ้นในผู้ป่วยที่ไม่มีประวัติฉายรังสีเช่นกัน มีรายงานกรณีที่เกิดหลังการทำ peribulbar block 1)
Q
ภาวะกล้ามเนื้อตาหดเกร็งจากเส้นประสาทพบมากในคนกลุ่มใด?
A
พบมากในผู้ใหญ่ที่มีประวัติการฉายรังสี โดยเฉพาะหลังการรักษาเนื้องอกบริเวณแอ่งเซลลา เทอร์ซิกาและพาราเซลลาร์ (เช่น เนื้องอกต่อมใต้สมอง) มักเป็นข้างเดียว และเกิดขึ้นในช่วงเวลาที่กว้างตั้งแต่ไม่กี่เดือนถึง 18 ปีหลังการฉายรังสี 1)
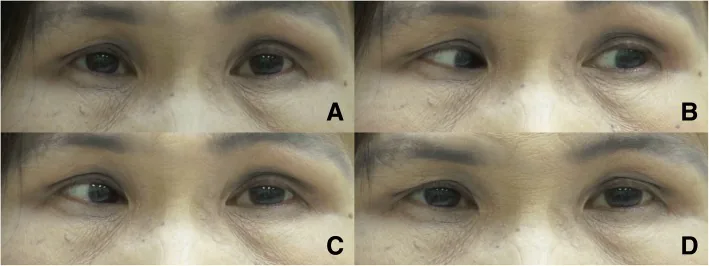
การหุบตาเข้าด้านในจากภาวะกล้ามเนื้อตากระตุกจากเส้นประสาท Bilateral oculomotor ocular neuromyotonia: a case report. BMC Neurol. 2018 Sep 3; 18:137. Figure 2. PM
CI D: PMC6120096. License: CC BY.
ภาวะกล้ามเนื้อ
ตากระตุก จากเส้นประสาทสมองคู่ที่ 3 ข้างขวา ตำแหน่งปกติมีลักษณะ
ตาเหล่ ตรง (a) หลังจากมองเบี่ยงซ้าย 30 วินาที (b) ผู้ป่วยเกิดการหดตัวโดยไม่ตั้งใจของกล้ามเนื้อเรกตัสมีเดียลิสข้างขวา ส่งผลให้
ตาเหล่เข้า ในข้างขวาเมื่อกลับตาทั้งสองข้างสู่ตำแหน่งปกติ (c)
ตาเหล่เข้า ในข้างขวานานประมาณ 2 นาที แล้วหายไปเอง (d)
ภาพซ้อน แบบเฉียบพลันภาพซ้อน ชั่วคราวที่เกิดขึ้นเองหรือหลังจากมองไปด้านข้าง (ตำแหน่งตาเบี่ยงเบน)ระยะเวลาของอาการ : แต่ละครั้งนานจากไม่กี่วินาทีถึงไม่กี่นาทีอาจไม่เกิดซ้ำระหว่างการตรวจ : เนื่องจากอาการเป็นๆ หายๆ อาจไม่พบอาการกำเริบในขณะที่มาตรวจ
ในกรณีหลังการฉีดยาชาบริเวณหลังลูกตา (Zhang 2025) ชายอายุ 60 ปี มีอาการภาพซ้อน ในแนวตั้งแบบเป็นๆ หายๆ หลายสัปดาห์หลังผ่าตัดต้อเนื้อ ตาซ้าย อาการเด่นชัดในตอนเช้าและเย็น เกิดขึ้นประปรายในตอนกลางวัน (โดยเฉพาะขณะขับรถ) และคงที่ตั้งแต่เริ่มมีอาการ1)
การตรึงลูกตาจากการจ้อง : หลังจากจ้องไปในทิศทางการทำงานของกล้ามเนื้อที่ได้รับผลกระทบ ลูกตาจะถูกตรึงในตำแหน่งนั้น การพยายามกลับสู่ตำแหน่งปกติจะกระตุ้นให้เกิดอาการกระตุกหรือภาพซ้อน ต่อเนื่องการทดสอบการจ้องนาน : สามารถกระตุ้นได้โดยการจ้องเบี่ยงเบนประมาณ 10 วินาที ซึ่งเป็นกุญแจสำคัญในการวินิจฉัยไม่มีการจำกัดหรืออ่อนล้าของการเคลื่อนไหวลูกตา : ไม่พบการจำกัดการเคลื่อนไหวของตาเดียว (duction) หรืออาการอ่อนล้าความผันผวนของปริมาณตาเหล่ : เมื่อมองใกล้ ตาอยู่ในตำแหน่งตรง แต่เมื่อมองไกล ตาเหล่ เป็นระยะอาจเพิ่มขึ้นสูงสุดถึง 25Δ ในบางกรณี1) .
Q
จะยืนยันอาการกำเริบของกล้ามเนื้อตาหดเกร็งได้อย่างไร?
A
เมื่อจ้องไปในทิศทางการทำงานของกล้ามเนื้อที่ได้รับผลกระทบเป็นเวลาไม่กี่วินาทีถึง 10 วินาที ตาจะถูกตรึงไว้ และเมื่อพยายามกลับสู่ตำแหน่งแรก จะเกิดการเกร็งและภาพซ้อน “การตรึงตาที่เกิดจากการจ้อง” นี้เป็นกุญแจสำคัญในการวินิจฉัยทางคลินิก
โรคเส้นประสาทตาจากรังสีรักษา
การฉายรังสีในกะโหลกศีรษะ : สาเหตุที่พบบ่อยที่สุด มักเกิดหลังการรักษาเนื้องอกบริเวณแอ่งเซลลาและพาราเซลลา
เคมีบำบัดร่วมกับการฉายรังสี : การใช้ซิสพลาตินและฟลูออโรยูราซิลอาจเกี่ยวข้องในบางกรณี
ระยะเวลาก่อนเกิดอาการ : ตั้งแต่ 2 เดือนถึง 18 ปีหลังการฉายรังสี
โรคเส้นประสาทตาที่ไม่ใช่จากรังสีรักษา
การกดทับเส้นประสาทจากหลอดเลือดหรือเยื่อหุ้มสมอง : กลไกคือการกดทับเส้นประสาทสมองโดยตรง
โรคภูมิต้านตนเอง : มีกรณีที่เกี่ยวข้องกับโรคกล้ามเนื้ออ่อนแรง (myasthenia gravis) และโรคต่อมไทรอยด์
การบล็อกหลังลูกตา (retrobulbar block) : การบาดเจ็บเส้นประสาทจากการฉีดยาชาเฉพาะที่ Zhang et al. (2025) รายงานเป็นครั้งแรกในเอกสาร1)
สาเหตุที่พบได้น้อยอื่นๆ ได้แก่ การขาดวิตามินบี 12 หรือดี การทำลายปลอกไมอีลินของก้านสมอง การฉีดโบทูลินัมทอกซิน และการผ่าตัดต้อกระจก
ในตาเหล่ แนวตั้งหลังการบล็อกรอบลูกตา (peribulbar block) มีความเสี่ยงต่อการบาดเจ็บของกล้ามเนื้อเรคตัสส่วนล่าง การบาดเจ็บจากเข็มเนื่องจากยาชาเฉพาะที่ และ/หรือผลของยาชาต่อเส้นใยประสาทที่เลี้ยงกล้ามเนื้อนอกลูกตา อาจทำให้เกิดการส่งสัญญาณแบบ ephaptic
วิตามินบี 12 เป็นสารอาหารที่จำเป็นต่อการบำรุงรักษาและพัฒนาเปลือกไมอีลิน หากสงสัยว่าการขาดวิตามินบี 12 เป็นสาเหตุ อาการอาจดีขึ้นหลังการเสริม ควรรับประทานอาหารที่มีประโยชน์ให้เพียงพอ
ONM สามารถวินิจฉัยได้ทางคลินิก การใส่ใจประวัติโรคอย่างเพียงพอและการตรวจการเคลื่อนไหวของตาอย่างละเอียดโดยสังเกตสภาพตาในตำแหน่งแรกและหลังจากมองไปด้านข้างเป็นเวลาสองสามวินาทีเป็นพื้นฐาน
การทดสอบการจ้องตาเนื่องจากการมองนาน : ให้ผู้ป่วยมองไปในทิศทางการทำงานของกล้ามเนื้อที่ได้รับผลกระทบประมาณ 10 วินาที หากยืนยันการจ้องตาที่ตำแหน่งเนื่องจากการมอง จะสนับสนุนการวินิจฉัยอย่างมากMRI สมอง (ด้วยการฉีดแกโดลิเนียม) : ทำเพื่อแยกสาเหตุทุติยภูมิ ประเมินเนื้องอก รอยโรคหลอดเลือด และรอยโรคทำลายปลอกไมอีลิน 1) การตรวจการทำงานของต่อมไทรอยด์ : แนะนำให้ทำเพื่อแยกความผิดปกติของต่อมไทรอยด์ที่แฝงอยู่อื่นๆ : การตรวจคลื่นไฟฟ้ากล้ามเนื้อ การตรวจคลื่นไฟฟ้าจอตา การบันทึกวิดีโอการเคลื่อนไหวของลูกตา และการตัดชิ้นเนื้อกล้ามเนื้อสามารถวิเคราะห์อาการกระตุกเพิ่มเติมได้
โรคที่ต้องแยกวินิจฉัยหลักมีดังนี้
โรค จุดที่ใช้แยกโรค กล้ามเนื้อเฉียงบนกระตุกเป็นจังหวะ การหดตัวเป็นจังหวะของกล้ามเนื้อเฉียงบน พบได้บ่อยในผู้ใหญ่ตอนต้นที่มีสุขภาพดี อาการเกร็งของการหุบตา ตาทั้งสองข้างหุบเข้าด้านในเป็นระยะ ร่วมกับอาการเกร็งของการปรับโฟกัสและม่านตา หด โรคกล้ามเนื้อตาอ่อนแรงชนิดตา เหนื่อยง่าย เปลี่ยนแปลงตามช่วงวัน ดีขึ้นเมื่อทดสอบด้วยเทนซิลอน อัมพาตของเส้นประสาทกล้ามเนื้อตาแบบเป็นระยะ การเปลี่ยนแปลงของหนังตาตก และม่านตา หดเป็นระยะ โรคเกรฟส์ (ระยะเริ่มต้น) ตาโปน, อาการอักเสบของเบ้าตา
ยารักษาเสถียรภาพของเยื่อหุ้มเซลล์เป็นการรักษามาตรฐาน
คาร์บามาซีปีน (ยาทางเลือกแรก) : มีปฏิกิริยากับช่องทางบนเยื่อหุ้มเซลล์ประสาท ลดความถี่ของการเกิดศักยะงาน และลดการส่งสัญญาณแบบอีแฟปติก เริ่มต้นด้วย 100 มก. วันละสองครั้ง และปรับตามอาการ1) .กาบาเพนตินและฟีนิโทอิน : กลไกการรักษาเสถียรภาพของเยื่อหุ้มเซลล์คล้ายกับคาร์บามาซีปีน ใช้เป็นยาทางเลือกลาโคซาไมด์ : ยาทางเลือกสำหรับผู้ป่วยที่พบผลข้างเคียงจากคาร์บามาซีปีน ความเสี่ยงต่อปฏิกิริยาข้ามต่ำและผลข้างเคียงน้อยกว่าการเสริมวิตามิน : หากสาเหตุมาจากการขาดวิตามินบี12 หรือดี อาการอาจหายไปหลังการเสริมปริซึมเฟรสเนล : ใช้เป็นการรักษาตามอาการสำหรับภาพซ้อน สามารถใช้ร่วมกับการรักษาด้วยยา1)
ตรวจการทำงานของตับ การทำงานของไต และการนับเม็ดเลือดอย่างสมบูรณ์เมื่อเริ่มการรักษาและติดตามผลที่ 6 สัปดาห์
การผ่าตัดจะถูกพิจารณาในกรณีที่ดื้อต่อการรักษาด้วยยาหรือยากต่อการรับประทานยาในระยะยาว
การผ่าตัดตาเหล่ (การเลื่อนกล้ามเนื้อกลับ) : การผ่าตัดทำให้กล้ามเนื้อที่ได้รับผลกระทบอ่อนแรงลง จากรายงาน 7 ฉบับที่มีผู้ป่วย 13 ราย พบว่า 7 รายมีอาการชักแบบ paroxysmal หายไปหลังการผ่าตัดเลื่อนกล้ามเนื้อกลับ1) .การตัดให้สั้นหรือการจีบ (การผ่าตัดเสริมสร้าง) : อาจทำให้อาการกำเริบแย่ลง โดยหลักการแล้วควรหลีกเลี่ยงการผ่าตัดคลายเส้นประสาทด้วยกล้องจุลทรรศน์ : อาจมีประสิทธิภาพในกรณีที่เกิดจากเส้นเลือดกดทับเส้นประสาท
ในกรณีของ Zhang et al. (2025) ได้ทำการผ่าตัดเลื่อนกล้ามเนื้อเรคตัสล่างซ้าย 3.5 มม. (ด้วยการเย็บปรับได้) และอาการภาพซ้อน ดีขึ้นอย่างชัดเจนหลังผ่าตัด 4 เดือน ได้การมองเห็นสามมิติ 140 วินาทีเชิงมุม และการรวมภาพใกล้ไกลด้วยการทดสอบ Worth 4 Dot และไม่พบการแย่ลงของแนวตาเบี่ยงแม้เมื่อมองลงล่างเป็นเวลานาน1) .
Q
อาการจะกลับมาเป็นอีกหรือไม่หากหยุดคาร์บามาซีพีน?
A
เป็นที่ทราบกันดีว่าการหยุดยารักษาเสถียรภาพเยื่อหุ้มเซลล์มักทำให้เกิดอาการกำเริบ1) หากผลข้างเคียงเป็นปัญหา ทางเลือกต่างๆ ได้แก่ การเปลี่ยนเป็นลาโคซาไมด์ หรือการพิจารณาผ่าตัดตาเหล่
กลไกพื้นฐานของ ONM คือ การส่งสัญญาณแบบเอฟาพติก (ephaptic transmission) ซึ่งเกิดจากการทำลายปลอกไมอีลินแบบเป็นปล้องของเส้นประสาทสมองจากความเสียหายจากรังสี โรคกดทับ หรือโรคหลอดเลือดขนาดเล็กผิดปกติ
การส่งสัญญาณแบบเอฟาพติกเป็นปรากฏการณ์ที่เกิดการรบกวนสัญญาณ (crosstalk) ระหว่างเส้นใยประสาทที่อยู่ติดกันซึ่งถูกทำลายปลอกไมอีลิน ทำให้กระแสประสาทแพร่กระจายไปตามการสัมผัสด้านข้างโดยไม่ผ่านไซแนปส์ ซึ่งอธิบายการคงอยู่และการเกิดซ้ำของการหดตัวแบบเกร็งค้าง 1)
กลไกอื่นๆ ที่ถูกเสนอมีดังนี้
ความผิดปกติของช่องโพแทสเซียม : การกระตุ้นที่มากเกินไปของเยื่อหุ้มเซลล์ประสาททำให้เกิดการยิงกระแสประสาทผิดปกติของแอกซอนการเสื่อมถอยแบบย้อนกลับและการจัดระเบียบใหม่ส่วนกลาง : การเปลี่ยนแปลงการส่งสัญญาณประสาทเนื่องจากการสูญเสียประสาท และการจัดระเบียบรูปแบบการส่งออกของมอเตอร์ใหม่ในนิวเคลียสประสาทสมมติฐานวงจรสะท้อน (Eggenberger) : การสะท้อน (reflection) และการงอกของแอกซอน (sprouting axons) รวมกันก่อให้เกิดวงจรสะท้อนที่ผิดปกติซึ่งขยายสัญญาณที่กลับด้าน
ในโรคเบ้าตา ที่เกี่ยวข้องกับต่อมไทรอยด์ การเปลี่ยนแปลงการอักเสบและความหนาแน่นของเส้นประสาทกล้ามเนื้อตาและเซลล์กล้ามเนื้อทำให้เกิด ONM การแทรกซึมของเซลล์อักเสบในเอนโดไมเซียมและการสะสมของมิวโคโพลีแซ็กคาไรด์เพิ่มความตื่นเต้นง่ายของเส้นประสาท และแอนติบอดีต่อต้านไทรอยด์เปอร์ออกซิเดสอาจทำให้เกิดการทำลายปลอกไมอีลินโดยตรง
ใน ONM หลังการบล็อกเรโทรบัลบาร์ การบาดเจ็บจากเข็มและ/หรือยาชาเฉพาะที่อาจทำลายเส้นใยประสาทที่เลี้ยงกล้ามเนื้อนอกลูกตา ทำให้เกิดการส่งสัญญาณแบบอีแฟปติก การตอบสนองต่อการรักษาด้วยคาร์บามาซีพีนสนับสนุนสมมติฐานนี้1)
Q
ทำไมอาการชักจึงเกิดขึ้นเมื่อมองไปในทิศทางใดทิศทางหนึ่ง?
A
เนื่องจากการส่งสัญญาณแบบอีแฟปติกระหว่างเส้นใยประสาทที่ถูกทำลายปลอกไมอีลิน การจ้องที่กระตุ้นกล้ามเนื้อมัดหนึ่งยังส่งสัญญาณไปยังเส้นประสาทข้างเคียงที่เสียหาย ทำให้เกิดการหดตัวแบบเกร็งอย่างต่อเนื่อง1) นี่คือสาเหตุที่ตาถูก “ล็อก”
Zhang et al.(2025)は、球後局所麻酔後に発症したONMを文献上初めて報告した1) 。球後ブロックが新たなONM発症原因として提唱されており、球後ブロック後の垂直斜視例の一部にONMメカニズムが関与している可能性がある。測定値のばらつきとして見逃されている症例が存在すると著者らは指摘している。
Bodi et al. (2024) รายงานการศึกษาเกี่ยวกับลักษณะทางคลินิก การวินิจฉัย และผลลัพธ์ของ ONM 2) การหายเองตามธรรมชาติของ ONM นั้นพบได้น้อย และจำเป็นต้องมีการจัดการในระยะยาว
การศึกษาไปข้างหน้าทำได้ยากเนื่องจากความหายากและความหลากหลายของตาเหล่ แนวตั้งหลังการฉีดยาชา retrobulbar แต่จำเป็นต้องมีการศึกษาเพิ่มเติมเพื่อประเมินการมีส่วนร่วมของกลไก ONM อย่างแม่นยำ 1)
Zhang JJ, Nguyen MTB, Gaier ED. Ocular neuromyotonia after peribulbar block. J AAPOS. 2025;29(1):104096.
Bodi TB, Klaehn LD, Kramer AM, et al. Ocular neuromyotonia: clinical features, diagnosis and outcomes. Am J Ophthalmol. 2024;263:61-9.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต