放射性ONM
顱內放射治療:最常見原因。多發生於蝶鞍及鞍旁腫瘤治療後。
放射治療期間化療:可能與順鉑、氟尿嘧啶合併使用有關。
發病時間:照射後2個月至18年不等。

眼神經肌強直(Ocular Neuromyotonia; ONM)是一種罕見的眼球運動障礙,特徵為一個或多個眼外肌間歇性、持續性的強直性痙攣(tonic spasms)。患者會反覆出現發作性斜視和複視。其機制被認為是受損神經引起的不自主神經放電和肌肉放鬆延遲所致。
大多數病例為單側,主要發生於成人。動眼神經(第III對腦神經)或外展神經(第VI對腦神經)最常受影響。典型病例發生在蝶鞍或鞍旁區域腫瘤放射治療後,發病時間從放療後2個月至18年不等1)。
非放射性ONM罕見,但也可發生於無放射治療史的患者。也有報告指出球後阻斷可能誘發該病1)。
好發於有放射治療史的成人,主要發生在蝶鞍或鞍旁區域腫瘤(如腦下垂體瘤)治療後。多為單側,發病時間從放療後數個月至18年不等1)。
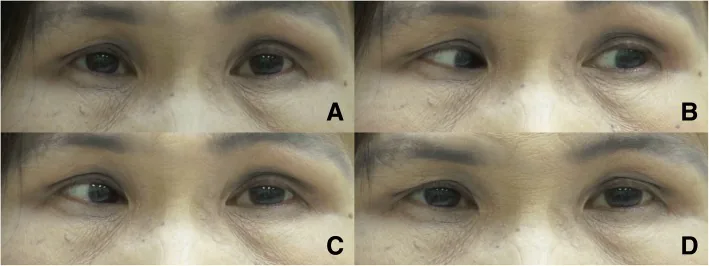
球後阻斷後的病例(Zhang 2025)中,一名60多歲男性在左眼翼狀胬肉手術後數週出現間歇性垂直複視。症狀在早晨和傍晚明顯,白天也偶有出現(尤其是駕駛時),發病後一直穩定1)。
讓患者向受影響肌肉作用方向注視數秒至10秒,眼球會固定,試圖回到第一眼位時會誘發痙攣和複視。這種「注視誘發性眼位固定」是臨床診斷的關鍵。
放射性ONM
顱內放射治療:最常見原因。多發生於蝶鞍及鞍旁腫瘤治療後。
放射治療期間化療:可能與順鉑、氟尿嘧啶合併使用有關。
發病時間:照射後2個月至18年不等。
非放射性ONM
血管性或腦膜性神經壓迫:機制為直接壓迫腦神經。
自體免疫疾病:例如重症肌無力、甲狀腺疾病。
球後阻斷:局部麻醉導致的神經損傷。Zhang等人(2025)首次在文獻中報告1)。
其他罕見原因包括維生素B12或D缺乏、腦幹脫髓鞘、肉毒桿菌毒素注射、白內障手術等。
球周阻斷後的垂直斜視與下直肌損傷風險相關。局部麻醉的針頭損傷和/或局部麻醉藥影響支配眼外肌的神經纖維,可能導致假突觸傳遞。
ONM可經由臨床診斷。詳細詢問病史,並進行徹底的眼運動檢查,觀察第一眼位及側方注視數秒後的眼部狀態是基礎。
主要鑑別疾病如下所示。
| 疾病 | 鑑別要點 |
|---|---|
| 上斜肌肌纖維顫搐 | 上斜肌節律性收縮。常見於健康年輕成人。 |
| 輻輳痙攣 | 陣發性雙眼內收。伴隨調節痙攣與瞳孔縮小 |
| 眼肌型重症肌無力 | 易疲勞性,日間波動。坦西隆測試改善 |
| 動眼神經週期性麻痺 | 週期性眼瞼下垂與瞳孔縮小變化 |
| 格雷夫斯病(早期) | 眼球突出、眼眶發炎症狀 |
膜穩定藥物是標準治療。
治療開始時及6週追蹤時檢查肝功能、腎功能和全血球計數。
對於藥物治療無效或長期服藥困難的病例,可考慮手術。
Zhang等(2025)的病例中,實施了左下直肌3.5mm後徙術(可調節縫線),術後4個月複視顯著改善。獲得立體視140秒角、Worth四點遠近融合,下方注視延長也未出現偏位加重1)。
已知停用膜穩定藥物後復發率較高1)。若副作用成為問題,可考慮更換為拉科醯胺或進行斜視手術。
ONM的基本機制是由於放射損傷、壓迫性疾病、微血管病變等引起的節段性腦神經脫髓鞘導致的神經纖維間接觸傳導(ephaptic transmission)。
神經纖維間接觸傳導是指脫髓鞘的相鄰神經纖維之間發生信號串擾,神經衝動不通過突觸而沿側面接觸傳遞的現象。這解釋了強直性收縮的持續和反覆 1)。
其他提出的機制如下:
在甲狀腺相關眼眶疾病中,發炎性變化與動眼神經及肌細胞密集導致ONM。肌內膜發炎細胞浸潤與黏多醣沉積增加神經興奮性,抗甲狀腺過氧化物酶抗體可能直接引起脫髓鞘。
球後阻斷後的ONM中,針頭損傷和/或局部麻醉藥可能損傷支配外眼肌的神經纖維,導致突觸外傳遞。對卡馬西平的治療反應支持此假說1)。
脫髓鞘神經纖維間的突觸外傳遞導致激活特定肌肉的注視訊號也擴散到鄰近受損神經,引起持續性強直收縮1)。這就是眼睛變得「固定」的原因。
Zhang et al.(2025)は、球後局所麻酔後に発症したONMを文献上初めて報告した1)。球後ブロックが新たなONM発症原因として提唱されており、球後ブロック後の垂直斜視例の一部にONMメカニズムが関与している可能性がある。測定値のばらつきとして見逃されている症例が存在すると著者らは指摘している。
Bodi等人(2024)報告了一項關於ONM臨床特徵、診斷和預後的研究2)。結果顯示ONM的自然緩解罕見,需要長期管理。
由於球後阻斷後垂直斜視的罕見性和異質性,前瞻性研究難以進行,但需要進一步研究以準確評估ONM機制的參與1)。