放射性ONM
颅内放射治疗:最常见原因。多见于鞍区及鞍旁肿瘤治疗后。
放疗期间化疗:可能与顺铂、氟尿嘧啶联合使用有关。
发病时间:照射后2个月至18年不等。

眼神经肌强直(Ocular Neuromyotonia; ONM)是一种罕见的眼球运动障碍,表现为一个或多个眼外肌间歇性、持续性强直性痉挛(tonic spasms)。患者反复出现发作性斜视和复视。其机制被认为是受损神经引起的不自主神经放电和肌肉松弛延迟所致。
大多数病例为单侧,主要发生于成人。动眼神经(第III脑神经)或外展神经(第VI脑神经)最常受累。典型病例发生在鞍区或鞍旁区肿瘤放射治疗后,发病时间从放疗后2个月到18年不等1)。
非放射性ONM罕见,但也可发生于无放射治疗史的患者。也有报道称球后阻滞可诱发该病1)。
多见于有放射治疗史的成人,主要发生在鞍区或鞍旁区肿瘤(如垂体瘤)治疗后。多为单侧,发病时间从放疗后数月至18年不等1)。
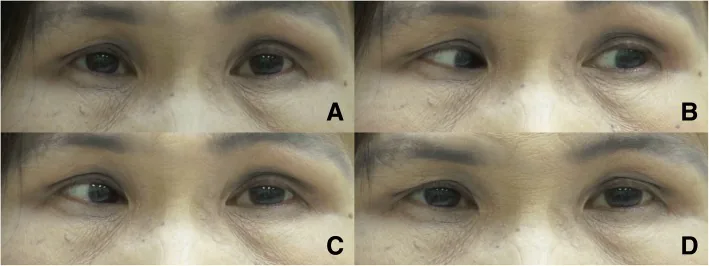
球后阻滞后的病例(Zhang 2025)中,一名60多岁男性在左眼翼状胬肉手术后数周出现间歇性垂直复视。症状在早晨和傍晚明显,白天也偶有出现(尤其是驾驶时),发病后一直稳定1)。
让患者向受累肌肉作用方向注视数秒至10秒,眼球会固定,试图回到第一眼位时会诱发痉挛和复视。这种“注视诱发性眼位固定”是临床诊断的关键。
放射性ONM
颅内放射治疗:最常见原因。多见于鞍区及鞍旁肿瘤治疗后。
放疗期间化疗:可能与顺铂、氟尿嘧啶联合使用有关。
发病时间:照射后2个月至18年不等。
非放射性ONM
血管性或脑膜性神经压迫:机制为直接压迫脑神经。
自身免疫性疾病:例如重症肌无力、甲状腺疾病。
球后阻滞:局部麻醉导致的神经损伤。Zhang等人(2025)首次在文献中报道1)。
其他罕见原因包括维生素B12或D缺乏、脑干脱髓鞘、肉毒杆菌毒素注射、白内障手术等。
球周阻滞后的垂直斜视与下直肌损伤风险相关。局部麻醉的针头损伤和/或局部麻醉药影响支配眼外肌的神经纤维,可能导致假突触传递。
ONM可通过临床诊断。详细询问病史,并进行彻底的眼运动检查,观察第一眼位和侧方注视数秒后的眼部状态是基础。
主要鉴别疾病如下所示。
| 疾病 | 鉴别要点 |
|---|---|
| 上斜肌肌纤维颤搐 | 上斜肌节律性收缩。常见于健康年轻成人。 |
| 辐辏痉挛 | 阵发性双眼内收。伴有调节痉挛和瞳孔缩小 |
| 眼肌型重症肌无力 | 易疲劳性,日间波动。腾喜龙试验改善 |
| 动眼神经周期性麻痹 | 周期性眼睑下垂和瞳孔缩小变化 |
| 格雷夫斯病(早期) | 眼球突出、眼眶炎症表现 |
膜稳定药物是标准治疗。
治疗开始时及6周随访时检查肝功能、肾功能和全血细胞计数。
对于药物治疗抵抗或长期服药困难的患者,可考虑手术。
Zhang等(2025)的病例中,实施了左下直肌3.5mm后徙术(可调节缝线),术后4个月复视显著改善。获得立体视140秒角、Worth四点远近融合,下方注视延长也未出现偏位加重1)。
已知停用膜稳定药物后复发率较高1)。若副作用成为问题,可考虑更换为拉科酰胺或进行斜视手术。
ONM的基本机制是由于放射损伤、压迫性疾病、微血管病变等引起的节段性脑神经脱髓鞘导致的神经纤维间接触传导(ephaptic transmission)。
神经纤维间接触传导是指脱髓鞘的相邻神经纤维之间发生信号串扰,神经冲动不通过突触而沿侧面接触传递的现象。这解释了强直性收缩的持续和反复 1)。
其他提出的机制如下:
在甲状腺相关眼眶疾病中,炎症改变和动眼神经与肌细胞密集导致ONM。肌内膜炎症细胞浸润和黏多糖沉积增加神经兴奋性,抗甲状腺过氧化物酶抗体可能直接引起脱髓鞘。
球后阻滞后的ONM中,针头损伤和/或局部麻醉药可能损伤支配外眼肌的神经纤维,导致突触外传递。对卡马西平的治疗反应支持这一假说1)。
脱髓鞘神经纤维间的突触外传递导致激活特定肌肉的注视信号也扩散到邻近受损神经,引起持续性强直收缩1)。这就是眼睛变得“固定”的原因。
Zhang et al.(2025)は、球後局所麻酔後に発症したONMを文献上初めて報告した1)。球後ブロックが新たなONM発症原因として提唱されており、球後ブロック後の垂直斜視例の一部にONMメカニズムが関与している可能性がある。測定値のばらつきとして見逃されている症例が存在すると著者らは指摘している。
Bodi等人(2024)报告了一项关于ONM临床特征、诊断和转归的研究2)。研究表明ONM的自然缓解罕见,需要长期管理。
由于球后阻滞后垂直斜视的罕见性和异质性,前瞻性研究难以开展,但需要进一步研究以准确评估ONM机制的参与程度1)。