视神经鞘脑膜瘤(ONSM)是一种起源于视神经 鞘(脑膜)的良性肿瘤,占所有脑膜瘤的约1-2%,占所有眼眶 肿瘤的约10%。
好发于40-60岁的中年女性,表现为数年期间缓慢进展的无痛性单眼视力 下降。
MRI上视神经 鞘周围呈电车轨道样强化的tram-track sign是特征性影像学表现,典型病例无需活检。
眼底表现包括视盘水肿 、视盘苍白和视神经睫状分流血管 (视盘周围的侧支血管)。
若视功能下降缓慢,可选择观察;当病情进展或出现颅内扩展时,进行立体定向放射治疗(伽玛刀、射波刀等)。
在仍有有用视力 的情况下进行手术切除,视力 丧失风险高,通常不推荐。
已知与2型神经纤维瘤病 (NF 2)相关,尤其在儿童病例中需注意。
视神经鞘脑膜瘤(optic nerve sheath meningioma; ONSM)是起源于视神经 鞘的脑膜部分的肿瘤。在眼眶 肿瘤中相对罕见,约占所有脑膜瘤的1-2%,所有眼眶 肿瘤的约10%,视神经 肿瘤的约33%。多见于成人,尤其是中年女性。
发生方式大致分为两种:直接从眼眶 内视神经 鞘发生的“眼眶 内原发型”和颅内发生的脑膜瘤经视神经 管扩展到眼眶 内的“颅内扩展型”。区分这两种类型对确定管理策略很重要。
肿瘤的组织学类型有多种,大致分为以下三种。
脑膜上皮型(meningothelial型) :最常见。特征为漩涡状排列。成纤维细胞型(fibrous型) :梭形细胞增生。过渡型(transitional型) :上述两型的中间表现。
据报道,约20%的病例显示恶性特征(细胞异型性、有丝分裂增加、坏死等)。WHO分类中大部分为Grade I(良性),但也存在Grade II(非典型)和Grade III(恶性)。
Q
视神经鞘脑膜瘤是恶性的吗?
A
大多数为良性(WHO I级),但约20%有报道显示恶性特征。少数病例表现出浸润性或恶性特征,复发率可能较高。儿童病例与成人相比,恶变和颅内扩展的风险更高。
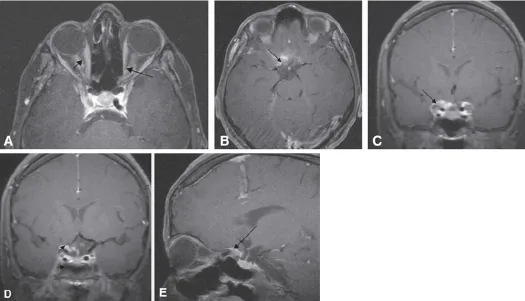
显示视神经鞘脑膜瘤tram-track征的增强MRI(轴位) Badr MA, et al. Bilateral Optic Nerve Sheath Meningioma with Intracanalicular and Intracranial Component in a 25-year-old Saudi Patient. Middle East Afr J Ophthalmol. 2008;15(3):138-141. Figure 2. PM
CI D: PMC3040919. License: CC BY.
增强T1加权轴位MRI显示沿左视神经 鞘的线状强化(黑色箭头),在视神经 两侧走行,呈现tram-track征(图A);图B~E为显示颅内扩展的冠状位和矢状位图像。对应于本文“2. 主要症状与临床所见”一节中讨论的tram-track征。
最具特征性的是缓慢进展的单侧视力 下降,病程持续数月至数年。通常不伴有疼痛。
视力 下降视力 各异。视野缺损 视野缺损 、旁中心暗点 等。眼球突出 眼球突出 。眼球运动障碍
随着肿瘤增大,眼底所见变化如下。
初期 :视乳头水肿 (反映肿瘤引起的视神经 血流障碍)。长期经过后 :乳头水肿减轻,转为视神经萎缩 (乳头苍白)。
视睫状分流血管(optociliary shunt vessels) :乳头周围的侧支血管,是对肿瘤引起的视网膜 中央静脉慢性压迫的代偿性血管形成。被认为是ONSM的特征性眼底所见之一。
穿过视盘边缘,显示粗大的直径
荧光眼底血管造影(FAG )未见染料渗漏
约20-60%的病例可见
相对性传入性瞳孔 缺损 (RAPD )常为阳性。有时伴有色觉下降。
影像学检查对确诊ONSM最为重要,已知有以下模式。
CT/增强MRI的主要影像模式 :
模式 特征 管状型(电车轨道征) 沿视神经 全长的圆柱状肿大,双线状增强 球状型 像箭上的苹果一样球状包围视神经 偏心型 在视神经 一侧呈瘤样偏位并增大
肿瘤的一部分可能伴有钙化(CT检测更优)。增强MRI显示肿瘤均匀且明显强化。
Q
什么是tram-track征?
A
tram-track征是增强CT或MRI轴位像上,肿瘤在视神经 两侧呈两条线状(电车轨道样)阴影的特征性影像学表现。这是由于肿瘤围绕视神经 生长,而内部的视神经 本身得以保留所致。该征象对ONSM具有高度特异性,典型病例无需活检即可通过影像诊断。
ONSM在眼眶 肿瘤中是一种相对罕见的疾病。
约占所有脑膜瘤的1-2%
约占所有眼眶 肿瘤的10%,视神经 肿瘤的33%
好发年龄为40-60岁(中年)
女性多见(女:男约3:1)
与神经纤维瘤病 2型(NF 2)的关联 :NF 2是已知与ONSM相关的遗传性疾病。NF 2基因位于第22号染色体长臂(22q12),编码merlin蛋白。merlin功能丧失被认为与肿瘤发生有关。儿童ONSM病例中NF 2合并率较高,需注意双侧性和多发性脑膜瘤的风险。
此外,电离辐射暴露已被报道为脑膜瘤的一般风险因素。
增强MRI(首选) :使用钆造影剂和脂肪抑制技术的眼眶 MRI最为有用。
T1加权像:信号略低于眼外肌
T2加权像:信号与脂肪大致相同(与视神经胶质瘤 的鉴别点)
增强后:均匀且强烈的强化效果
轨道征/甜甜圈征(冠状面上肿瘤环状包裹视神经 )
对评估颅内扩展也必不可少
CT :CT在检测钙化方面更优。轨道征也可在CT上确认。若病变波及视神经 管,可见视神经 管扩大。
眼底检查 、视野检查 、OCT 视网膜神经纤维层 (RNFL )厚度。视野检查 可了解损伤模式。
与以下疾病的鉴别很重要。
疾病 鉴别要点 视神经胶质瘤 多见于儿童,常合并NF1 。T2高信号,视神经 均匀肿大、迂曲(向下扭结)。强化程度轻度至多样。 视神经炎 急性或亚急性视力 下降。有疼痛(眼球运动痛)。增强MRI显示视神经 内强化。 眼眶假瘤 (IgG4相关性眼眶 炎症等)对类固醇 的反应性。IgG4相关病例常伴有泪腺和眼眶 软组织炎症。 视神经周围炎 急性或亚急性病程。视神经 鞘的炎性增厚。 淋巴瘤 需考虑全身淋巴瘤的眼眶 浸润。通过组织检查确诊。
如果怀疑NF 2,应进行双侧听神经鞘瘤和多发性脑膜瘤的详细检查。
活检原则 :如果存在典型的影像学表现(如轨道征),通常不需要活检。视神经 和视神经鞘脑膜瘤共享软脑膜血流,包括活检在内的手术操作有损伤视神经 的高风险。如果仍有有用视力 ,应避免手术干预。6)
Q
与视神经胶质瘤的区别是什么?
A
视神经胶质瘤 多见于儿童,常伴有NF1 (神经纤维瘤病1型 ),而视神经鞘脑膜瘤好发于中年女性,与NF 2相关。影像学上,胶质瘤 表现为视神经 均匀增粗并迂曲(向下扭结),T2加权像呈高信号。而视神经鞘脑膜瘤表现为视神经 鞘(外周部分)增强,呈轨道征,视神经 轴索内部保留,这是重要的鉴别点。
ONSM的治疗策略根据视功能和肿瘤进展程度决定。
如果视力 下降缓慢或轻微,选择定期检查的谨慎观察。
影像学检查(MRI/CT):每6个月至1年一次
定期测量视力 、视野和OCT
若无明确恶化迹象,不急于干预
初诊时视力 良好且稳定的病例可长期随访
当视功能下降进展或肿瘤向颅内扩展时,立体定向放射治疗是首选。可望保留视功能并抑制肿瘤生长。2) 3)
分次立体定向放射治疗(fSRT)
分次照射(分次立体定向放射治疗) :具有减少视神经 损伤的优点。
剂量 :标准为50-54 Gy/25-30次。据报道视野稳定/改善率为83-100%。3) 5)
伽玛刀(GKRS)
立体定向放射手术 :单次照射可实现陡峭的剂量下降。
据报道肿瘤控制率超过90%。对于外生性肿瘤,剂量集中性有利。1)
射波刀
机器人辅助立体定向照射 :可处理形状复杂的肿瘤。
据报道肿瘤控制率与伽玛刀相当。4)
放射治疗后视功能保留率为70-95%,肿瘤控制率超过90%。2) 3) 治疗前视力 越好的病例预后越好。
放射治疗的主要副作用 :
放射性视网膜病变 和放射性视神经病变 (RION)白内障 和干眼症 既往有放疗史时再次照射会增加RION风险,需谨慎判断1)
如果仍有有用视力 ,原则上不推荐手术切除。肿瘤和视神经 共享软脑膜血流,切除导致视力 丧失的风险极高。
考虑手术的情况 :
完全失明眼伴有严重眼球突出 和外观变形时
肿瘤向颅内扩展,有累及对侧视神经 或视交叉 的风险时
保守治疗(放射治疗)无效的进行性颅内扩展型
对于颅内扩展病例,需与神经外科协作,考虑开颅手术与放射治疗的联合方案。
ONSM起源于构成视神经 鞘的脑膜(尤其是蛛网膜帽细胞)。视神经 从眼球后方经视神经 管进入颅内,全长由硬脑膜、蛛网膜和软脑膜组成的鞘包裹。肿瘤起源于该鞘的细胞,并围绕视神经 呈同心圆状生长。
NF 2基因(22q12)免疫组织化学 :EMA阳性、PR(孕激素受体)阳性、SSTR2A阳性为特征。Ki-67在I级中较低(2-3%)。WHO分类 :大多数为I级(良性)。恶性程度逐步升高:II级(非典型,核分裂4-19个/10HPF + 脑浸润等),III级(恶性,核分裂≥20个/10HPF)。
肿瘤沿视神经 鞘延伸,从外部压迫视神经 。通过以下途径导致视功能障碍。
直接压迫 :视神经 轴突的机械性压迫和牵拉。血流障碍 :软脑膜血管受压导致视神经 轴突缺血。中央静脉阻塞 :慢性视网膜 中央静脉受压→视乳头水肿 →形成视睫状分流血管。
肿瘤局限于眼眶 内时,生命预后良好,但若向视神经 管或颅内扩展,则会影响对侧视路和视交叉 ,预后恶化。
ONSM是良性肿瘤,自然病程以数年或数十年缓慢进展为特征。
眼眶 局限型视力 逐渐下降,最终可能导致失明。立体定向放疗后 :国外报告显示视力 保留率70-95%,肿瘤控制率超过90% 2) 3) 。颅内扩展型 :若波及对侧视神经 或视交叉 ,可导致双眼视力 障碍,预后不良。NF 2合并型
治疗后,通过定期MRI、视野和视力检查 监测是否再次增大。
质子束放疗 :由于散射剂量低,有望减少晚期毒性。特别是在儿童病例中,从降低二次癌症风险的角度,有时会考虑作为选择。7)
生长抑素受体成像(Ga-68 PET/CT) :脑膜瘤高表达生长抑素受体(SSTR2A)。利用功能成像评估肿瘤活性的应用正在研究中。
米非司酮(抗孕激素药物) :作为针对脑膜瘤PR阳性的药物治疗,在难治性病例中的使用正在研究中,但尚未确立为标准治疗。4)
Vakharia K, Hasegawa H, Stafford SL, Link MJ. Salvage Radiosurgery for Optic Nerve Sheath Meningioma. Cureus. 2021;13(7):e16450.
Dutton JJ. Optic nerve sheath meningiomas. Surv Ophthalmol. 1992;37(3):167-183.
Turbin RE, Thompson CR, Kennerdell JS, Cockerham KP, Kupersmith MJ. A long-term visual outcome comparison in patients with optic nerve sheath meningioma managed with observation, surgery, radiotherapy, or surgery and radiotherapy. Ophthalmology. 2002;109(5):890-899.
Saeed P, Rootman J, Nugent RA, White VA, MacKenzie IR, Koornneef L. Optic nerve sheath meningiomas. Ophthalmology. 2003;110(10):2019-2030.
Narayan S, Cornblath WT, Sandler HM, Elner V, Hayman JA. Preliminary visual outcomes after three-dimensional conformal radiation therapy for optic nerve sheath meningioma. Int J Radiat Oncol Biol Phys. 2003;56(2):537-543.
Andrews DW, Faroozan R, Yang BP, et al. Fractionated stereotactic radiotherapy for the treatment of optic nerve sheath meningiomas: preliminary observations of 33 optic nerves in 30 patients with historical comparison to observation with or without prior surgery. Neurosurgery. 2002;51(4):890-904.
Saraf S, McCarthy BJ, Villano JL. Update on meningiomas. Oncologist. 2011;16(11):1604-1613.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。