Xạ trị định vị phân đoạn (fSRT)
Xạ trị phân đoạn (fractionated stereotactic radiotherapy): Có lợi thế giảm tổn thương dây thần kinh thị giác.
Liều: 50-54 Gy/25-30 buổi là tiêu chuẩn. Tỷ lệ ổn định/cải thiện thị trường được báo cáo là 83-100%. 3)5)

U màng não bao dây thần kinh thị giác (ONSM) là khối u phát sinh từ màng não bao quanh dây thần kinh thị giác. Đây là loại u hiếm gặp trong số các u hốc mắt, chiếm khoảng 1-2% tổng số u màng não, khoảng 10% u hốc mắt và khoảng 33% u dây thần kinh thị giác. Phần lớn gặp ở người lớn, đặc biệt là phụ nữ trung niên.
Có hai dạng phát sinh chính: dạng nguyên phát trong hốc mắt, xuất phát trực tiếp từ bao dây thần kinh thị giác trong hốc mắt; và dạng lan rộng từ nội sọ, khi u màng não trong sọ lan vào hốc mắt qua ống thị giác. Phân biệt hai dạng này rất quan trọng để quyết định chiến lược quản lý.
Có nhiều loại mô học của u, được chia thành ba loại chính sau đây.
Khoảng 20% tổng số có báo cáo cho thấy đặc điểm ác tính (không điển hình tế bào, tăng phân bào, hoại tử). Phần lớn tương ứng với Grade I (lành tính) theo phân loại WHO, nhưng cũng có Grade II (không điển hình) và Grade III (ác tính).
Hầu hết là lành tính (WHO Grade I), nhưng khoảng 20% được báo cáo có dấu hiệu ác tính. Hiếm khi có đặc tính xâm lấn hoặc ác tính, làm tăng tỷ lệ tái phát. Ở trẻ em, nguy cơ ác tính hóa và lan rộng nội sọ cao hơn so với người lớn.
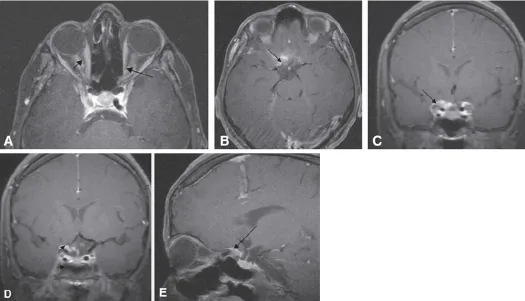
Đặc trưng nhất là giảm thị lực một bên tiến triển chậm, kéo dài từ vài tháng đến vài năm. Thường không kèm đau.
Khi khối u phát triển, dấu hiệu đáy mắt thay đổi như sau:
Mạch shunt thị-mi (optociliary shunt vessels): Các mạch bàng hệ quanh gai thị, là sự hình thành mạch bù trừ cho chèn ép tĩnh mạch trung tâm võng mạc mạn tính do khối u. Được biết đến là một trong những dấu hiệu đáy mắt đặc trưng của ONSM.
Thường có dấu hiệu đồng tử hướng tâm tương đối (RAPD) dương tính. Đôi khi kèm giảm thị lực màu sắc.
Chẩn đoán hình ảnh là quan trọng nhất để xác định ONSM, và các dạng sau đây được biết đến.
Các dạng hình ảnh chính trên CT/MRI có tiêm thuốc cản quang:
| Dạng | Đặc điểm |
|---|---|
| Dạng hình ống (dấu hiệu đường ray xe điện) | Phình to hình trụ dọc theo toàn bộ dây thần kinh thị giác với ngấm thuốc đường đôi |
| Dạng hình cầu | Bao quanh dây thần kinh thị giác hình cầu như quả táo bị mũi tên đâm xuyên |
| Loại lệch tâm | Phình dạng túi ở một bên của dây thần kinh thị giác |
Một phần khối u có thể chứa vôi hóa (CT phát hiện tốt hơn). Trên MRI có tiêm thuốc cản quang, khối u ngấm thuốc đều và mạnh.
Dấu hiệu đường ray xe điện là một dấu hiệu hình ảnh đặc trưng trên CT hoặc MRI axial có tiêm thuốc cản quang, trong đó khối u xuất hiện dưới dạng hai đường thẳng (giống đường ray xe điện) ở hai bên của dây thần kinh thị giác. Điều này xảy ra vì khối u phát triển bao quanh dây thần kinh thị giác trong khi bản thân dây thần kinh thị giác vẫn được bảo tồn. Dấu hiệu này có độ đặc hiệu cao cho ONSM, và trong các trường hợp điển hình, có thể chẩn đoán bằng hình ảnh mà không cần sinh thiết.
ONSM là một bệnh tương đối hiếm gặp trong số các khối u hốc mắt.
Liên quan với u xơ thần kinh loại 2 (NF2): NF2 được biết đến là một bệnh di truyền liên quan đến ONSM. Gen NF2 nằm trên nhánh dài của nhiễm sắc thể 22 (22q12) và mã hóa protein merlin. Mất chức năng merlin được cho là có liên quan đến sự phát triển khối u. Ở trẻ em mắc ONSM, tỷ lệ liên quan với NF2 cao, cần chú ý nguy cơ u màng não hai bên và nhiều u.
Ngoài ra, tiếp xúc với bức xạ ion hóa được báo cáo là yếu tố nguy cơ chung cho u màng não.
MRI có tiêm thuốc cản quang (lựa chọn đầu tiên): MRI hốc mắt với thuốc cản từ gadolinium và kỹ thuật ức chế mỡ là hữu ích nhất.
CT: CT vượt trội trong phát hiện vôi hóa. Dấu hiệu đường ray cũng có thể thấy trên CT. Nếu có sự lan rộng của tổn thương vào ống thị giác, sẽ thấy giãn rộng ống thị giác.
Khám đáy mắt, đo thị trường, OCT: Được sử dụng để đánh giá hình thái đĩa thị giác, các mạch shunt thị-mi (optociliary shunt vessels) và độ dày lớp sợi thần kinh võng mạc (RNFL). Đo thị trường giúp hiểu được mô hình tổn thương.
Cần phân biệt với các bệnh sau:
| Bệnh | Điểm phân biệt |
|---|---|
| U thần kinh đệm thị giác | Thường gặp ở trẻ em và liên quan đến NF1. Đặc trưng bởi tín hiệu cao trên T2, phì đại đồng đều dây thần kinh thị giác kèm xoắn vặn (gập xuống dưới). Hiệu ứng ngấm thuốc nhẹ đến thay đổi |
| Viêm dây thần kinh thị giác | Giảm thị lực cấp tính hoặc bán cấp. Đau (đau khi cử động mắt). MRI có tiêm thuốc cho thấy ngấm thuốc trong dây thần kinh thị giác |
| U giả hốc mắt (Viêm hốc mắt liên quan IgG4, v.v.) | Đáp ứng với steroid. Trong các trường hợp liên quan IgG4, thường kèm viêm tuyến lệ và mô mềm hốc mắt |
| Viêm quanh thần kinh thị giác | Diễn tiến cấp hoặc bán cấp. Dày bao thần kinh thị giác do viêm |
| U lympho | Cũng cần xem xét xâm nhập hốc mắt do u lympho toàn thân. Xác định bằng xét nghiệm mô |
Nếu nghi ngờ NF2, cần thăm dò kỹ lưỡng u schwann tiền đình hai bên và u màng não đa ổ.
Nguyên tắc sinh thiết: Nếu có các dấu hiệu hình ảnh điển hình (như dấu hiệu đường ray xe điện), sinh thiết thường không cần thiết. Thần kinh thị giác và u màng não bao thần kinh thị giác chia sẻ dòng máu màng nuôi, do đó các thủ thuật phẫu thuật bao gồm sinh thiết có nguy cơ cao gây tổn thương thần kinh thị giác. Nếu còn thị lực hữu ích, nên tránh can thiệp phẫu thuật. 6)
U thần kinh đệm thị giác thường gặp ở trẻ em và đặc trưng bởi sự kết hợp với NF1 (u xơ thần kinh loại 1), trong khi u màng não bao thần kinh thị giác thường gặp ở phụ nữ trung niên và liên quan đến NF2. Trên hình ảnh, u thần kinh đệm cho thấy thần kinh thị giác to đều và ngoằn ngoèo (gập xuống dưới) và tín hiệu cao trên chuỗi xung T2. Mặt khác, u màng não bao thần kinh thị giác cho thấy ngấm thuốc ở bao (phần ngoại vi) với dấu hiệu đường ray xe điện, và sợi trục thần kinh thị giác được bảo tồn bên trong, đây là điểm phân biệt chính.
Kế hoạch điều trị u màng não bao thần kinh thị giác được xác định dựa trên tình trạng chức năng thị giác và mức độ tiến triển của khối u.
Nếu suy giảm chức năng thị giác chậm hoặc nhẹ, lựa chọn theo dõi cẩn thận bằng các xét nghiệm định kỳ.
Khi chức năng thị giác suy giảm hoặc khối u lan rộng vào nội sọ, xạ trị định vị là lựa chọn đầu tiên. Có thể bảo tồn chức năng thị giác và ức chế sự phát triển của khối u. 2)3)
Xạ trị định vị phân đoạn (fSRT)
Xạ trị phân đoạn (fractionated stereotactic radiotherapy): Có lợi thế giảm tổn thương dây thần kinh thị giác.
Liều: 50-54 Gy/25-30 buổi là tiêu chuẩn. Tỷ lệ ổn định/cải thiện thị trường được báo cáo là 83-100%. 3)5)
Gamma Knife (GKRS)
Phẫu thuật xạ trị định vị: Liều duy nhất với sự giảm liều đột ngột.
Tỷ lệ kiểm soát khối u được báo cáo trên 90%. Tập trung liều ở khối u ngoại sinh được cho là có lợi. 1)
CyberKnife
Xạ trị định vị hỗ trợ robot: Có thể xử lý các khối u có hình dạng phức tạp.
Tỷ lệ kiểm soát khối u được báo cáo tương đương với Gamma Knife. 4)
Tỷ lệ bảo tồn chức năng thị giác sau xạ trị là 70-95%, và tỷ lệ kiểm soát khối u trên 90%. 2)3) Thị lực trước điều trị càng tốt, tiên lượng càng tốt.
Các tác dụng phụ chính của xạ trị:
Nếu thị lực hữu ích vẫn còn, về nguyên tắc không khuyến cáo phẫu thuật cắt bỏ. Khối u và dây thần kinh thị giác chia sẻ nguồn cung cấp máu từ màng nuôi, do đó nguy cơ mất thị lực do cắt bỏ là rất cao.
Các trường hợp cân nhắc phẫu thuật:
Trong trường hợp lan rộng nội sọ, phối hợp phẫu thuật mở sọ và xạ trị được xem xét với sự hợp tác của phẫu thuật thần kinh.
ONSM phát sinh từ màng não tạo nên bao dây thần kinh thị giác (đặc biệt là tế bào màng nhện). Dây thần kinh thị giác chạy từ phía sau nhãn cầu qua ống thị giác vào nội sọ, và dọc theo toàn bộ chiều dài được bọc bởi một bao gồm màng cứng, màng nhện và màng nuôi. Khối u phát sinh từ các tế bào của bao này và phát triển đồng tâm bao quanh dây thần kinh thị giác.
Khối u lan rộng dọc theo bao thần kinh thị giác, chèn ép dây thần kinh thị giác từ bên ngoài. Điều này gây rối loạn chức năng thị giác qua các con đường sau.
Khi khối u khu trú trong hốc mắt, tiên lượng sống tốt, nhưng khi lan rộng vào ống thị giác hoặc nội sọ, sẽ ảnh hưởng đến đường thị giác đối bên và giao thoa thị giác, làm tiên lượng xấu đi.
U màng não bao thần kinh thị giác là khối u lành tính, diễn biến tự nhiên đặc trưng bởi sự tiến triển chậm trong nhiều năm đến nhiều thập kỷ.
Sau điều trị, theo dõi sự tái phát được thực hiện bằng MRI định kỳ, kiểm tra thị trường và thị lực.
Xạ trị proton (proton beam radiotherapy): Liều bức xạ tán xạ thấp, hy vọng giảm độc tính muộn. Đặc biệt ở trẻ em, có thể được xem xét như một lựa chọn để giảm nguy cơ ung thư thứ phát. 7)
Hình ảnh thụ thể somatostatin (Ga-68 PET/CT): U màng não biểu hiện cao thụ thể somatostatin (SSTR2A). Ứng dụng của nó trong đánh giá hoạt động khối u bằng hình ảnh chức năng đang được nghiên cứu.
Mifepristone (thuốc kháng progesterone): Dựa trên tính dương tính PR của u màng não, việc sử dụng nó như liệu pháp thuốc cho các trường hợp kháng trị đang được nghiên cứu, nhưng chưa được thiết lập như điều trị tiêu chuẩn. 4)