การฉายรังสีแบบกำหนดตำแหน่งแบบแบ่งครั้ง (fSRT)
การฉายรังสีแบบแบ่งครั้ง (fractionated stereotactic radiotherapy): มีข้อดีในการลดความเสียหายต่อเส้นประสาทตา
ปริมาณรังสี: 50-54 Gy/25-30 ครั้งเป็นมาตรฐาน รายงานอัตราการคงที่/ดีขึ้นของลานสายตา 83-100% 3)5)

เนื้องอกเยื่อหุ้มเส้นประสาทตา (optic nerve sheath meningioma; ONSM) เป็นเนื้องอกที่เกิดจากเยื่อหุ้มสมองที่หุ้มเส้นประสาทตา พบได้ค่อนข้างน้อยในกลุ่มเนื้องอกในเบ้าตา คิดเป็นประมาณ 1-2% ของเนื้องอกเยื่อหุ้มสมองทั้งหมด ประมาณ 10% ของเนื้องอกในเบ้าตา และประมาณ 33% ของเนื้องอกเส้นประสาทตา ส่วนใหญ่เกิดในผู้ใหญ่ โดยเฉพาะสตรีวัยกลางคน
รูปแบบการเกิดแบ่งออกเป็น 2 ประเภทหลัก ได้แก่ ชนิดปฐมภูมิในเบ้าตา ซึ่งเกิดจากเยื่อหุ้มเส้นประสาทตาโดยตรงภายในเบ้าตา และชนิดลุกลามจากในกะโหลกศีรษะ ซึ่งเนื้องอกเยื่อหุ้มสมองที่เกิดขึ้นในกะโหลกศีรษะลุกลามเข้าสู่เบ้าตาผ่านทางช่องประสาทตา การแยกความแตกต่างระหว่างสองประเภทนี้มีความสำคัญต่อการกำหนดแนวทางการจัดการ
เนื้องอกมีหลายชนิดทางเนื้อเยื่อวิทยา โดยแบ่งออกเป็น 3 ชนิดหลักดังนี้
ประมาณ 20% ของทั้งหมดมีรายงานว่ามีลักษณะร้าย (เซลล์ผิดปกติ การแบ่งตัวเพิ่มขึ้น เนื้อตาย) ส่วนใหญ่เป็น Grade I (ไม่ร้าย) ตามการจำแนกของ WHO แต่ก็มี Grade II (ผิดปกติ) และ Grade III (ร้าย) เช่นกัน
ส่วนใหญ่เป็นชนิดไม่ร้ายแรง (WHO Grade I) แต่มีรายงานว่าประมาณ 20% แสดงลักษณะร้ายแรง พบได้น้อยที่มีลักษณะแทรกซึมหรือร้ายแรง ซึ่งอาจทำให้อัตราการกลับเป็นซ้ำสูงขึ้น ในเด็ก ความเสี่ยงของการกลายเป็นร้ายแรงและการลุกลามเข้าสู่กะโหลกศีรษะสูงกว่าผู้ใหญ่
ลักษณะเด่นที่สุดคือการมองเห็นลดลงข้างเดียวอย่างช้าๆ ดำเนินไปเป็นเวลาหลายเดือนถึงหลายปี โดยปกติไม่มีอาการปวด
เมื่อก้อนเนื้องอกโตขึ้น ผลการตรวจอวัยวะภายในลูกตาเปลี่ยนแปลงดังนี้:
หลอดเลือด shunt optociliary (optociliary shunt vessels): หลอดเลือดข้างเคียงรอบจานประสาทตา ซึ่งเป็นการสร้างหลอดเลือดชดเชยต่อการกดทับเรื้อรังของหลอดเลือดดำจอประสาทตาส่วนกลางจากเนื้องอก เป็นที่รู้จักว่าเป็นหนึ่งในผลการตรวจอวัยวะภายในลูกตาที่มีลักษณะเฉพาะของ ONSM
มักพบ Relative Afferent Pupillary Defect (RAPD) เป็นบวก อาจมีการมองเห็นสีลดลงร่วมด้วย
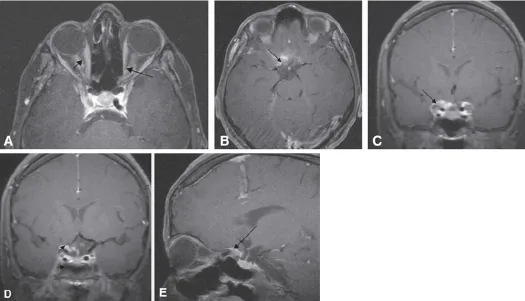
การวินิจฉัยทางภาพมีความสำคัญที่สุดในการยืนยัน ONSM และทราบรูปแบบดังต่อไปนี้
รูปแบบภาพหลักใน CT/MRI ที่ฉีดสารทึบรังสี:
| รูปแบบ | ลักษณะ |
|---|---|
| แบบท่อ (tram-track sign) | ขยายเป็นทรงกระบอกตลอดความยาวเส้นประสาทตา มีการเพิ่มความเข้มแบบเส้นคู่ |
| แบบทรงกลม | ล้อมรอบเส้นประสาทตาเป็นทรงกลมเหมือนแอปเปิ้ลที่ถูกเสียบด้วยลูกศร |
| ชนิดเบี่ยงข้าง | การขยายตัวคล้ายโป่งพองที่ด้านหนึ่งของเส้นประสาทตา |
ส่วนหนึ่งของเนื้องอกอาจมีหินปูน (CT ตรวจพบได้ดีกว่า) ใน MRI ที่ฉีดสารทึบรังสี เนื้องอกจะแสดงการเพิ่มความเข้มที่สม่ำเสมอและชัดเจน
สัญญาณรางรถรางเป็นลักษณะภาพที่จำเพาะใน CT หรือ MRI แนวขวางที่ฉีดสารทึบรังสี โดยเนื้องอกปรากฏเป็นเส้นตรงสองเส้น (คล้ายรางรถราง) ที่ทั้งสองข้างของเส้นประสาทตา เกิดขึ้นเพราะเนื้องอกเจริญเติบโตล้อมรอบเส้นประสาทตา ในขณะที่เส้นประสาทตายังคงอยู่ สัญญาณนี้มีความจำเพาะสูงสำหรับ ONSM และในกรณีทั่วไปสามารถวินิจฉัยได้จากการถ่ายภาพโดยไม่ต้องตัดชิ้นเนื้อ
ONSM เป็นโรคที่พบได้ค่อนข้างน้อยในกลุ่มเนื้องอกในเบ้าตา
ความสัมพันธ์กับ neurofibromatosis type 2 (NF2): NF2 เป็นโรคทางพันธุกรรมที่เกี่ยวข้องกับ ONSM ยีน NF2 อยู่บนแขนยาวของโครโมโซม 22 (22q12) และเข้ารหัสโปรตีนเมอร์ลิน การสูญเสียการทำงานของเมอร์ลินเชื่อว่ามีส่วนในการเกิดเนื้องอก ในเด็กที่เป็น ONSM สัดส่วนของความสัมพันธ์กับ NF2 สูง และต้องระวังความเสี่ยงของเยื่อหุ้มสมองอักเสบทั้งสองข้างและหลายตำแหน่ง
นอกจากนี้ การได้รับรังสีไอออไนซ์เป็นปัจจัยเสี่ยงทั่วไปของเยื่อหุ้มสมองอักเสบ
MRI ฉีดสารทึบรังสี (ตัวเลือกแรก): MRI วงโคจรด้วยสารทึบรังสีแกโดลิเนียมและเทคนิคการระงับสัญญาณไขมันมีประโยชน์มากที่สุด
CT: CT เหนือกว่าในการตรวจหาการกลายเป็นปูน สามารถเห็น tram-track sign ได้ใน CT เช่นกัน หากมีการแพร่กระจายของรอยโรคไปยังช่องเส้นประสาทตา จะพบว่าช่องเส้นประสาทตากว้างขึ้น
การตรวจอวัยวะรับภาพ (fundus examination), การตรวจลานสายตา (visual field test), OCT: ใช้ในการประเมินรูปร่างของหัวประสาทตา, หลอดเลือด shunt optociliary, และความหนาของชั้นใยประสาทจอตา (RNFL) การตรวจลานสายตาช่วยให้เข้าใจรูปแบบความเสียหาย
สิ่งสำคัญคือต้องแยกโรคจากโรคต่อไปนี้:
| โรค | จุดที่ใช้แยก |
|---|---|
| Optic glioma | พบบ่อยในเด็กและผู้ป่วย NF1 ลักษณะเด่นคือสัญญาณสูงใน T2, เส้นประสาทตาโตสม่ำเสมอและคดเคี้ยว (งอลงด้านล่าง) การเพิ่มสัญญาณของสารทึบรังสีมีตั้งแต่เล็กน้อยถึงหลากหลาย |
| Optic neuritis | การมองเห็นลดลงแบบเฉียบพลันหรือกึ่งเฉียบพลัน มีอาการปวด (ปวดเมื่อขยับลูกตา) MRI ฉีดสารทึบรังสีพบการเพิ่มสัญญาณภายในเส้นประสาทตา |
| เนื้องอกเทียมในเบ้าตา (การอักเสบของเบ้าตาที่เกี่ยวข้องกับ IgG4 เป็นต้น) | การตอบสนองต่อสเตียรอยด์ ในกรณีที่เกี่ยวข้องกับ IgG4 มักมีการอักเสบของต่อมน้ำตาและเนื้อเยื่ออ่อนในเบ้าตาร่วมด้วย |
| เยื่อหุ้มประสาทตาอักเสบ | ดำเนินแบบเฉียบพลันหรือกึ่งเฉียบพลัน เยื่อหุ้มประสาทตาหนาขึ้นจากการอักเสบ |
| มะเร็งต่อมน้ำเหลือง | ควรพิจารณาการแพร่กระจายของมะเร็งต่อมน้ำเหลืองทั่วร่างกายเข้าสู่เบ้าตาด้วย ยืนยันโดยการตรวจชิ้นเนื้อ |
หากสงสัย NF2 ควรตรวจสอบอย่างละเอียดเพื่อหาชวานโนมาของเส้นประสาทเวสติบูลาร์ทั้งสองข้างและเยื่อหุ้มสมองหลายตำแหน่ง
หลักการตัดชิ้นเนื้อ: หากพบลักษณะภาพถ่ายรังสีที่จำเพาะ (เช่น tram-track sign) โดยทั่วไปไม่จำเป็นต้องตัดชิ้นเนื้อ เส้นประสาทตาและเยื่อหุ้มประสาทตาใช้เลือดเลี้ยงจากเยื่อเพียร่วมกัน ดังนั้นการผ่าตัดรวมถึงการตัดชิ้นเนื้อจึงมีความเสี่ยงสูงที่จะทำลายเส้นประสาทตา หากยังคงมีการมองเห็นที่เป็นประโยชน์ ควรหลีกเลี่ยงการผ่าตัด 6)
ไกลโอมาของเส้นประสาทตาพบมากในเด็กและมีลักษณะเฉพาะคือสัมพันธ์กับ NF1 (นิวโรไฟโบรมาติซิสชนิดที่ 1) ในขณะที่เยื่อหุ้มประสาทตาอักเสบชนิดเมนินจิโอมาพบมากในหญิงวัยกลางคนและสัมพันธ์กับ NF2 ในการถ่ายภาพ ไกลโอมาแสดงให้เห็นเส้นประสาทตาโตสม่ำเสมอและคดเคี้ยว (งอลงด้านล่าง) และสัญญาณสูงในภาพถ่วงน้ำหนัก T2 ในทางกลับกัน เมนินจิโอมาของเยื่อหุ้มประสาทตาแสดงการเพิ่มความเข้มของเยื่อหุ้ม (ส่วนรอบนอก) โดยมี tram-track sign และแอกซอนของเส้นประสาทตาถูกเก็บรักษาไว้ภายใน ซึ่งเป็นจุดแยกที่สำคัญ
แผนการรักษาเมนินจิโอมาของเยื่อหุ้มประสาทตาขึ้นอยู่กับสถานะการทำงานของการมองเห็นและระดับการลุกลามของเนื้องอก
หากการเสื่อมของการมองเห็นช้าหรือเล็กน้อย ให้เลือกสังเกตอย่างระมัดระวังด้วยการตรวจเป็นระยะ
เมื่อการทำงานของสายตาลดลงหรือเนื้องอกลุกลามเข้าไปในกะโหลกศีรษะ การฉายรังสีแบบกำหนดตำแหน่งเป็นทางเลือกแรก สามารถรักษาการทำงานของสายตาและยับยั้งการเติบโตของเนื้องอกได้ 2)3)
การฉายรังสีแบบกำหนดตำแหน่งแบบแบ่งครั้ง (fSRT)
การฉายรังสีแบบแบ่งครั้ง (fractionated stereotactic radiotherapy): มีข้อดีในการลดความเสียหายต่อเส้นประสาทตา
ปริมาณรังสี: 50-54 Gy/25-30 ครั้งเป็นมาตรฐาน รายงานอัตราการคงที่/ดีขึ้นของลานสายตา 83-100% 3)5)
Gamma Knife (GKRS)
การผ่าตัดด้วยรังสีแบบกำหนดตำแหน่ง: ฉายครั้งเดียวโดยปริมาณรังสีลดลงอย่างรวดเร็ว
รายงานอัตราการควบคุมเนื้องอกมากกว่า 90% การรวมปริมาณรังสีในเนื้องอกชนิด extrinsic ถือว่ามีข้อดี 1)
CyberKnife
การฉายรังสีแบบกำหนดตำแหน่งด้วยหุ่นยนต์: สามารถจัดการกับเนื้องอกที่มีรูปร่างซับซ้อนได้
รายงานอัตราการควบคุมเนื้องอกเทียบเท่ากับ Gamma Knife 4)
อัตราการรักษาการทำงานของสายตาหลังการฉายรังสีคือ 70-95% และอัตราการควบคุมเนื้องอกมากกว่า 90% 2)3) ยิ่งการมองเห็นก่อนการรักษาดีเท่าใด การพยากรณ์โรคก็ยิ่งดีขึ้น
ผลข้างเคียงหลักของการฉายรังสี:
หากยังคงมีการมองเห็นที่เป็นประโยชน์ โดยหลักการแล้วไม่แนะนำให้ผ่าตัดตัดออก เนื้องอกและเส้นประสาทตาใช้เลือดเลี้ยงร่วมกันจากเยื่อเพีย ดังนั้นความเสี่ยงต่อการสูญเสียการมองเห็นจากการตัดออกจึงสูงมาก
กรณีที่พิจารณาการผ่าตัด:
ในกรณีที่มีการลุกลามเข้าไปในกะโหลกศีรษะ จะพิจารณาผสมผสานการผ่าตัดเปิดกะโหลกศีรษะและการฉายรังสีร่วมกับศัลยกรรมประสาท
ONSM เกิดจากเยื่อหุ้มสมองที่ประกอบเป็นปลอกหุ้มเส้นประสาทตา (โดยเฉพาะเซลล์เยื่อหุ้มสมองชั้นกลาง) เส้นประสาทตาทอดยาวจากด้านหลังลูกตาผ่านช่องเส้นประสาทตาเข้าไปในกะโหลกศีรษะ และตลอดความยาวถูกหุ้มด้วยปลอกที่ประกอบด้วยเยื่อดูรา เยื่อแมงมุม และเยื่อเพีย เนื้องอกเกิดจากเซลล์ของปลอกนี้และเติบโตเป็นวงกลมล้อมรอบเส้นประสาทตา
เนื้องอกขยายตัวไปตามปลอกประสาทตา กดทับเส้นประสาทตาจากภายนอก ทำให้เกิดความผิดปกติทางการมองเห็นผ่านทางเดินต่อไปนี้
เมื่อเนื้องอกจำกัดอยู่ภายในเบ้าตา การพยากรณ์โรคในแง่ชีวิตดี แต่เมื่อขยายไปยังช่องประสาทตาหรือภายในกะโหลกศีรษะ จะเกิดผลกระทบต่อทางเดินประสาทตาด้านตรงข้ามและจุดไขว้ประสาทตา ทำให้การพยากรณ์โรคแย่ลง
เยื่อหุ้มสมองหุ้มเส้นประสาทตาเป็นเนื้องอกไม่ร้ายแรง แนวทางดำเนินโรคตามธรรมชาติมีลักษณะการดำเนินโรคช้าเป็นปีถึงหลายสิบปี
หลังการรักษา จะมีการติดตามการกลับมาโตอีกครั้งโดยการตรวจ MRI การตรวจลานสายตา และการตรวจความชัดของการมองเห็นเป็นระยะ
การฉายรังสีด้วยโปรตอน (proton beam radiotherapy): ปริมาณรังสีกระจัดกระจายต่ำ คาดว่าจะลดพิษระยะหลัง โดยเฉพาะในเด็ก อาจพิจารณาเป็นทางเลือกเพื่อลดความเสี่ยงของมะเร็งทุติยภูมิ 7)
การสร้างภาพตัวรับโซมาโตสแตติน (Ga-68 PET/CT): เยื่อหุ้มสมอง瘤แสดงตัวรับโซมาโตสแตติน (SSTR2A) ในระดับสูง กำลังศึกษาการประยุกต์ใช้ในการประเมินกิจกรรมของเนื้องอกด้วยภาพเชิงหน้าที่
ไมเฟพริสโตน (ยาต้านโปรเจสเตอโรน): เนื่องจากเยื่อหุ้มสมอง瘤มี PR บวก จึงกำลังศึกษาการใช้เป็นยารักษาในกรณีดื้อต่อการรักษา แต่ยังไม่ได้รับการยอมรับเป็นการรักษามาตรฐาน 4)