类固醇白内障(后囊下白内障)的所见
混浊模式:在视轴上的后囊正下方出现淡点状混浊或空泡
进展方式:点状混浊逐渐融合,形成边界清晰、内部均匀的盘状后囊下混浊(PSC)
视功能损害的阈值:后囊下混浊直径达到2 mm以上时,会出现视功能损害,常需手术
自觉症状:主要为畏光(眩光)、视物模糊和视力下降。PSC的特点是瞳孔缩小的明亮环境下视力尤其差

类固醇药物(糖皮质激素)使用引起的眼部副作用,代表性的是后囊下白内障(PSC)和眼压升高(类固醇性青光眼)。全身给药、滴眼、吸入、外用等任何给药途径都可能发生。
后囊下白内障是药物性晶状体混浊中最常见的。一旦发生,会在相对较短时间内导致严重的视力障碍。
类固醇引起的眼压升高存在个体差异。对正常眼使用类固醇滴眼液时,约35%出现中度眼压升高(6–15 mmHg),约5%出现高度升高(≥15 mmHg)1)。原发性开角型青光眼(POAG)患者中,高反应者比例高达46–92%1)。
关于吸入性类固醇的PSC风险,长期高剂量使用时,比值比(OR)升高1.3–1.5已有报道2)。口服类固醇长期使用也会增加开角型青光眼的风险3)。
并非所有人都会发病。发病风险因剂量、用药时间及个体敏感性而异。眼压升高约35%为中度(6~15 mmHg),约5%为高度(15 mmHg以上)。后囊下白内障在泼尼松龙等效剂量≤10 mg/天时相对罕见,但大剂量持续一年以上时更易发生。若需长期使用,建议定期进行眼科检查。

类固醇药物的眼部副作用在白内障和青光眼中表现出不同的症状和体征。
类固醇白内障(后囊下白内障)的所见
混浊模式:在视轴上的后囊正下方出现淡点状混浊或空泡
进展方式:点状混浊逐渐融合,形成边界清晰、内部均匀的盘状后囊下混浊(PSC)
视功能损害的阈值:后囊下混浊直径达到2 mm以上时,会出现视功能损害,常需手术
自觉症状:主要为畏光(眩光)、视物模糊和视力下降。PSC的特点是瞳孔缩小的明亮环境下视力尤其差
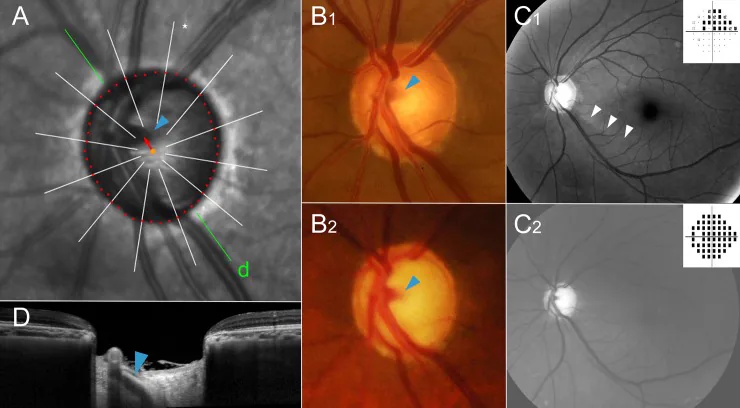
类固醇青光眼的所见
眼压升高:通常升高至21 mmHg以上
眼压持续升高:眼压恢复正常所需的时间与用药时间成正比。由曲安奈德引起的眼压升高可持续9至12个月
确诊:停用类固醇后眼压恢复正常即可确诊
进展表现:眼压持续升高会导致青光眼性视野缺损(如弓形暗点、鼻侧阶梯)
由于后囊下混浊,容易出现畏光(眩光)和视物模糊。由于PSC发生在视轴的后囊正下方,因此在白天或明亮环境下瞳孔收缩时视力容易下降,患者常主诉白天比晚上更难看清。当混浊直径达到2毫米或以上时,常会引起影响日常生活的视觉功能障碍。
| 给药途径 | 主要药物/剂型 | 眼部副作用风险 |
|---|---|---|
| 全身给药(口服、静脉注射) | 泼尼松龙等 | 最高。每日≥10 mg持续≥1年为高风险 |
| 滴眼液、眼膏 | 地塞米松、氟米龙等 | 眼压升高风险高(取决于药物效力) |
| 结膜下 / Tenon囊下注射 | 曲安奈德等 | 眼局部眼压升高 |
| 玻璃体内注射 | 曲安奈德、地塞米松植入剂 | 近年来增加。约30%出现眼压升高5) |
| 吸入 | 哮喘治疗药物 | 长期高剂量增加PSC风险(OR 1.3~1.5)2) |
| 鼻喷雾 / 皮肤外用 | 各种类固醇外用药物 | 罕见,但长期使用有报道3) |
滴眼剂的眼压升高作用与其抗炎作用成正比。地塞米松 ≥ 倍他米松 > 氟米龙的顺序眼压升高作用强6),且存在剂量依赖性。
| 给药途径/药物 | 眼压检查时机 |
|---|---|
| 激素滴眼液(短期) | 开始后2–4周4) |
| 激素滴眼液(长期) | 每3个月4) |
| 曲安奈德玻璃体内注射 | 1–2周后,之后定期5) |
| 地塞米松植入剂 | 1~2周后,之后定期复查5) |
| 全身长期使用类固醇 | 首次给药后1个月,之后每3~6个月 |
少数情况下,开始治疗后1~2周即可观察到眼压升高。地塞米松等强效类固醇更容易引起眼压升高,因此需要定期检查眼压。建议在开始治疗后2~4周测量眼压。氟米龙与地塞米松和倍他米松相比,升高眼压的作用较弱,对于眼压升高风险高的患者,可考虑作为替代药物使用。
当视轴上的后囊下出现致密混浊,且后囊下混浊直径达到2 mm或以上时,常导致视功能损害,通常需要手术。
第一步:减少或停用类固醇
尽可能减少或停用类固醇。根据原发病(如胶原病、肾移植等)的状况,有时可能难以做到。考虑更换为眼压升高风险较低的替代药物(如氟米龙滴眼液)6)。
第二阶段:使用降眼压药物的保守治疗
根据视功能损害程度和眼压水平,酌情使用以下药物:
残留曲安奈德的处理
如果玻璃体内注射后眼压持续升高,清除玻璃体内残留的曲安奈德(玻璃体切除术)或切除Tenon囊下的曲安奈德团块可能有效。
手术治疗
当药物控制不佳、视功能损害进展,且无法等待通过减量或停用类固醇降低眼压时,选择手术。
多数情况下,停用类固醇后眼压可恢复正常。但玻璃体内注射曲安奈德后的眼压升高可能持续9至12个月。如果长期高眼压持续,视神经和视野的损害将不可逆,因此早期处理至关重要。药物治疗眼压控制不佳时,小梁切开术有效,尤其在年轻患者中报告了良好效果。
类固醇直接作用于小梁网(房水排出通道)的细胞,通过多种机制增加房水流出阻力。
上述机制与原发性开角型青光眼(POAG)相似,这也是POAG患者更容易成为类固醇高反应者的原因之一。
类固醇引起的晶状体损伤是多因素的。
儿童易发生类固醇性白内障的原因被认为是生长期的晶状体上皮细胞更容易受到类固醇的作用。
Armaly MF. Statistical attributes of the steroid hypertensive response in the clinically normal eye. I. The demonstration of three levels of response. Invest Ophthalmol. 1965;4:187-197. PMID: 14283012.
Smeeth L, Boulis M, Hubbard R, et al. A population based case-control study of cataract and inhaled corticosteroids. Br J Ophthalmol. 2003;87(10):1247-1251.
Garbe E, LeLorier J, Boivin JF, et al. Risk of ocular hypertension or open-angle glaucoma in elderly patients on oral glucocorticoids. Lancet. 1997;350(9083):979-982.
Jones R 3rd, Rhee DJ. Corticosteroid-induced ocular hypertension and glaucoma: a brief review and update of the literature. Curr Opin Ophthalmol. 2006;17(2):163-167. doi:10.1097/01.icu.0000193079.55240.18.
Haller JA, Bandello F, Belfort R Jr, et al. Dexamethasone intravitreal implant in patients with macular edema related to branch or central retinal vein occlusion: twelve-month study results. Ophthalmology. 2011;118(12):2453-2460.
Cantrill HL, Palmberg PF, Zink HA, et al. Comparison of in vitro potency of corticosteroids with ability to raise intraocular pressure. Am J Ophthalmol. 1975;79(6):1012-1017.
Iwao K, Inatani M, Tanihara H. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.
Clark AF, Wordinger RJ. The role of steroids in outflow resistance. Exp Eye Res. 2009;88(4):752-759.
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75.
Sundahl N, Bridelance J, Libert C, et al. Selective glucocorticoid receptor modulation: new directions with non-steroidal scaffolds. Pharmacol Ther. 2015;152:28-41.
Richter GM, Coleman AL. Minimally invasive glaucoma surgery: current status and future prospects. Clin Ophthalmol. 2016;10:189-206.
Jabs DA, Rosenbaum JT, Foster CS, et al. Guidelines for the use of immunosuppressive drugs in patients with ocular inflammatory disorders. Am J Ophthalmol. 2000;130(4):492-513.