眼眶淋巴瘤是发生于眼附属器(眼眶 、泪腺、眼睑、结膜 )的淋巴瘤,在成人眼眶 恶性肿瘤中占比最多。
大部分为B细胞性非霍奇金淋巴瘤,最常见的组织类型是黏膜相关淋巴组织(MALT)淋巴瘤(占眼眶 和结膜 原发淋巴瘤的70-80%)。
多表现为无痛性、缓慢进展,常因眼球突出 或眼睑肿胀而被发现。
确诊必须依靠切开活检,仅凭影像学检查无法诊断。
低度恶性(如MALT型)眼眶 局限病例的标准治疗为放射治疗30 Gy;高度恶性(如弥漫性大B细胞淋巴瘤)的标准治疗为R-CHOP化疗。
与甲状腺眼病和特发性眼眶 炎症的鉴别很重要,不能仅凭对类固醇 的反应排除恶性淋巴瘤。
局限期眼眶 MALT淋巴瘤 (IE期)预后良好,5年生存率约95%,但4年后有35%可能进展为全身性淋巴瘤。
眼眶淋巴瘤是发生于眼附属器(眼眶 、泪腺、眼睑、结膜 )的淋巴瘤的总称,也称为眼附属器淋巴瘤。占所有眼眶 肿瘤的6-8%,占眼附属器病变的10-15%。在日本,原发性眼眶 肿瘤中淋巴增殖性疾病最常见,占所有眼眶 肿瘤的50-60%。成人眼眶 恶性肿瘤中约55%为淋巴瘤6) 。
流行病学与分类
发病率 :美国约为每年每百万人1.14例3) 好发年龄 :中老年人(60岁以后)。弥漫性大B细胞淋巴瘤在70岁左右达到高峰2) 性别 :女性略多(男女比例报告为1:2.5)。亚太地区人群发病率较高。原发性 vs 继发性 :原发性73%,继发性27%3) 部位频率 :眼眶 43–74%,结膜 20–33%,泪腺26%,眼睑9%3) 4)
组织学类型
大部分为B细胞非霍奇金淋巴瘤(80%),其次为T细胞(14%)和自然杀伤细胞(6%)。最常见的组织学类型是黏膜相关淋巴组织淋巴瘤(占眼眶 和结膜 原发肿瘤的70–80%,占眼眶 B细胞淋巴瘤的59%)5) ,其次是弥漫性大B细胞淋巴瘤(DLBCL,8–13%)2) 、滤泡性淋巴瘤和套细胞淋巴瘤。
Q
眼眶淋巴瘤是良性还是恶性?
A
它被归类为恶性肿瘤。然而,恶性程度因组织学类型而异。黏膜相关淋巴组织淋巴瘤为低度恶性,预后良好(5年生存率约95%),而弥漫性大B细胞淋巴瘤为高度恶性,进展迅速,预后不良。
多数病例无症状或缓慢进展,常偶然发现。
眼球突出 眼睑肿胀/肿块 :最常以无痛性肿块被发现(67%)4) 眼球运动受限/复视 :当肿块压迫或浸润眼外肌 时发生。视力 下降视神经 或眼球受压加重时出现。异物感/流泪 :与结膜 病变或泪道阻塞 有关。
黏膜相关淋巴组织淋巴瘤进展缓慢、无痛,眼球运动障碍 和视功能障碍通常较轻。弥漫性大B细胞淋巴瘤进展相对迅速,有的病例可在1个月内发病2) 。B症状(发热、盗汗、体重减轻)约见于1/3的患者2) 。
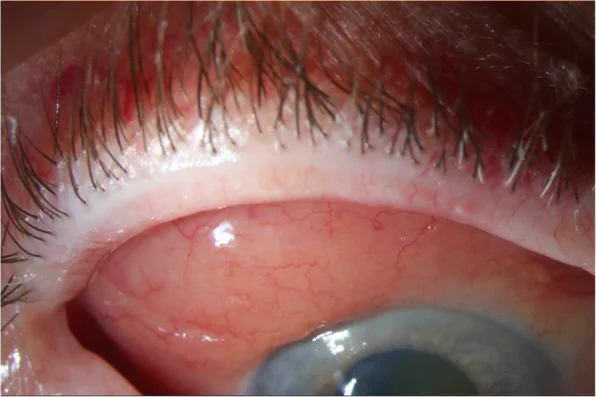
结膜MALT淋巴瘤的鲑鱼肉色斑(裂隙灯照片) Asroui L, Hamam RN. Classification, diagnosis, and management of conjunctival lymphoma. Eye Vis (Lond). 2019;6:22. Figure 1. PM
CI D: PMC6660942. License: CC BY 4.0.
裂隙灯 照片显示右眼颞上侧
结膜 可见鲑鱼肉色斑(鲑鱼肉色的柔软黏膜下肿块);活检确诊为淋巴瘤。对应本文“2. 主要症状与临床所见”一节中讨论的
MALT淋巴瘤 的特征性
结膜 表现。
低度恶性(黏膜相关淋巴组织型等)
缓慢进展 :无痛性,经数月至数年增大。
铸型模式 :像铸模一样填充眼球、眼外肌 、视神经 间隙的均质肿块。边界相对清晰。
鲑鱼肉色肿块 :结膜 病变表现为柔软的鲑鱼肉色肿块(鲑鱼肉色斑)。
泪腺病变 :S形眼睑变形,可触及硬性肿块。
双侧性 :25%的病例出现1) 。
高度恶性(弥漫性大B细胞淋巴瘤等)
快速进展 :伴有炎症表现,眼球突出 可在数周内急剧形成。
眼球突出 眼球突出 计(Hertel法)测量。高度恶性者显著4) (眼球突出 54%4) )。
角膜 并发症眼球突出 可导致角膜 暴露和穿孔2) 。
Q
眼眶淋巴瘤通常通过哪些症状被发现?
A
无痛性肿块(67%)和眼球突出 (54%)最为常见4) 。多数病例无症状且缓慢进展,因此有时在美容手术中偶然发现3) 。当出现眼球运动受限(39%)时,也可能主诉复视 。
眼眶淋巴瘤的发生提出了“感染-炎症-突变(IMM)模型”。该模型认为,慢性抗原刺激导致淋巴组织持续增殖,最终恶性转化。
感染/病原体
鹦鹉热衣原体 :与黏膜相关淋巴组织淋巴瘤的相关性已有报道5) 幽门螺杆菌、人疱疹病毒、HIV、弓形虫 :可能有关,但存在争议免疫缺陷 :衰老、HIV/AIDS、免疫抑制药物导致免疫力下降6)
自身免疫/炎症
干燥综合征 5) 慢性炎症性眼眶 病 :部分病例在长期类固醇 治疗后确诊为淋巴瘤8) 与甲状腺眼病的关联 :有甲状腺眼病与淋巴瘤共存的病例。有报道在甲状腺眼病诊断后中位17.5年发生眼眶淋巴瘤1)
遗传/分子机制
**NF -κB通路异常激活(由GNL3L介导)**促进B细胞增殖5)
TNF 和IL-10的基因多态性 参与弥漫性大B细胞淋巴瘤的发生从黏膜相关淋巴组织型向弥漫性大B细胞淋巴瘤的组织学转化 :超过8%的黏膜相关淋巴组织淋巴瘤发生7)
Q
眼眶淋巴瘤有预防方法吗?
A
尚未建立特异的预防方法。发病涉及感染、慢性炎症、基因突变等多种因素,尚未确定单一风险因素。
仅凭临床和影像学表现无法确诊,必须进行切开活检 。活检标本需按以下目的分割处理:
福尔马林固定 :用于常规病理组织学检查细胞培养液(如RP MI) :用于流式细胞术冷冻 保存染色体检查 :根据需要
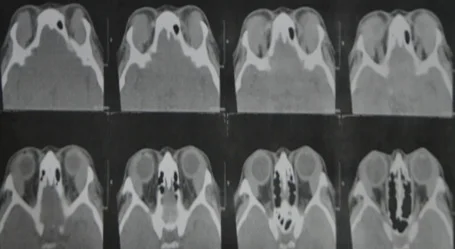
眼眶淋巴瘤的轴位CT:无骨侵蚀的均质肿块,沿眼眶结构分布(塑形模式) Wabwire D, Nkanga D, Nzunza R, et al. Atypical lymphoid proliferation of the orbit. Open Ophthalmol J. 2022;16:e187436502209260. Figure 3. PM
CI D: PMC8900200. License: CC BY 4.0.
轴位平扫CT显示双侧
眼眶 内均质软组织肿块,像模具一样包绕眼球和
眼外肌 ,无骨质破坏。这对应于本文“4. 诊断与检查方法”中讨论的塑形模式(眼眶淋巴瘤的典型CT表现)。
CT :典型表现为均质肿块,沿周围结构分布,无骨质破坏。高级别肿瘤可表现为骨质破坏和不均质肿块。MRI :T1加权像呈等或低信号,T2加权像呈等或高信号,均匀强化。MRI在评估塑形模式方面具有优势。推荐成像序列为T2加权STIR序列和T1钆增强脂肪抑制序列。恶性淋巴瘤与特发性眼眶 炎症相比,边界往往更清晰。
主要组织类型的病理特征如下。
黏膜相关淋巴组织淋巴瘤 :滤泡边缘区分布、中心细胞样(CCL)细胞、单核样B细胞、浆细胞分化(Dutcher小体)、滤泡定植、淋巴上皮病变弥漫性大B细胞淋巴瘤 :大型肿瘤细胞、明显异型性、大量核分裂象
主要组织类型的免疫组织化学特征如下。
标志物 黏膜相关淋巴组织淋巴瘤 弥漫性大B细胞淋巴瘤(活化B细胞型) CD20 阳性 阳性 BCL2 阳性 阳性 MNDA 阳性5) — MUM-1 — 阳性2) CD5 阴性5) — CD10 阴性5) 阴性(活化B细胞型) CyclinD1 阴性5) —
弥漫性大B细胞淋巴瘤的生发中心B细胞型和活化B细胞型亚型分类与预后相关2) 。
流式细胞术 :快速判定肿瘤细胞的细胞系和分化程度基因重排检测 :通过PCR或Southern blot法证明单克隆性,确定恶性程度
Ann Arbor分期 :I期(局限于眼眶 )至IV期(播散性)TNM分期 (AJCC第8版):根据肿瘤大小、侵犯程度、淋巴结和远处转移进行分类2) 5) 全身检查 :PET/CT、镓-67闪烁扫描、全身CT、骨髓穿刺、消化道内镜(黏膜相关淋巴组织型也常发生于胃)、血液检查(可溶性IL-2受体、β2-微球蛋白、乳酸脱氢酶)血清IgG4 :有助于与IgG4相关眼病鉴别
最重要的鉴别诊断是IgG4相关眼病 。此外,还需与反应性淋巴组织增生、特发性眼眶 炎症、甲状腺眼病1) 、眼眶蜂窝织炎 6) 和转移性肿瘤鉴别。
Q
仅凭影像检查能否诊断眼眶淋巴瘤?
A
不能。CT和MRI有助于评估塑形模式和肿块的均质性,但确诊必须依靠切开活检。影像学检查结果仅是怀疑的依据,未经病理组织学诊断不得开始治疗。
治疗方案根据病理组织学恶性程度和临床分期(staging)的组合来决定。对于高级别淋巴瘤或全身性病变的病例,必须转诊至血液肿瘤内科。
对于低级别淋巴瘤(如MALT淋巴瘤 )的眼眶 局限病例(I期),放射治疗是一线选择。
标准剂量 :低级别约30Gy,中高级别约40Gy局部控制率 :90%以上5) 4年全身进展率 :约35%4)
放射治疗的并发症包括白内障 (3~4年后)、视网膜 病变和角膜上皮 病变。超过30Gy会增加放射性白内障 、放射性视网膜病变 和放射性视神经病变 的风险。
R-CHOP方案
适应症 :低级别全身性病变(III期及以上)、所有高级别(如弥漫性大B细胞淋巴瘤)病例。
方案 :利妥昔单抗 375mg/m²(第1天静脉注射)、环磷酰胺750mg/m²(第1天静脉注射)、多柔比星50mg/m²(第1天静脉注射)、长春新碱1.4mg/m²(最大2mg,第1天静脉注射)、泼尼松100mg(第1~5天口服)。每21天一个周期,共6个周期8) 。
R-苯达莫司汀
适应症 :不适合R-CHOP的老年患者。
方案 :利妥昔单抗 375mg/m²联合苯达莫司汀90mg/m²(第2天),每28天一次。在老年患者中报告了良好的疗效和耐受性7) 。
利妥昔单抗 补体 介导的细胞溶解和抗体依赖性细胞毒性三种机制损伤肿瘤细胞2) 有报道在继发性眼眶淋巴瘤(如慢性淋巴细胞白血病/小淋巴细胞淋巴瘤)中单药有效3)
主要目的是活检以明确诊断。全切除有损伤重要眼眶 结构的风险,通常不适用。
恶性程度 分期 推荐治疗 低度恶性(如黏膜相关淋巴组织型) 眼眶 局限(I期)放射治疗30 Gy(观察也是一种选择) 低度恶性 全身病变(III期及以上) CHOP方案或R-CHOP方案 高级别(弥漫性大B细胞淋巴瘤等) 所有分期 化疗(R-CHOP等)±放疗
Q
眼眶淋巴瘤治疗能否保留视力?
A
局限性黏膜相关淋巴组织淋巴瘤的放疗局部控制率超过90%,大多数病例可保留视功能5) 。但超过30Gy的照射会增加放射性白内障 等并发症风险。弥漫性大B细胞淋巴瘤等高侵袭性淋巴瘤,肿瘤快速进展和眼球突出 导致的角膜 损伤可能威胁视力 2) 。
眼附属器淋巴瘤的发病机制提出了“感染→炎症→突变”三步模型(IMM模型)。慢性抗原刺激导致淋巴组织持续增殖,最终积累基因突变而恶性转化。
主要组织学类型的细胞起源如下:
黏膜相关淋巴组织淋巴瘤(结外边缘区淋巴瘤) :来源于黏膜相关淋巴组织的记忆B细胞滤泡性淋巴瘤 :来源于生发中心B细胞套细胞淋巴瘤 :来源于套区的初始B细胞
黏膜相关淋巴组织淋巴瘤的特征性病理表现包括以下内容。
中心细胞样细胞 :具有核裂的小B细胞构成肿瘤主体。滤泡殖民化 :肿瘤细胞取代反应性生发中心的现象。淋巴上皮病变 :肿瘤细胞浸润上皮内的表现。杜彻小体 :伴有核内假包涵体的浆细胞分化表现。归巢 :肿瘤细胞具有附着于上皮和黏膜部位的特性,导致双侧病变。
超过8%的黏膜相关淋巴组织淋巴瘤会发生向弥漫性大B细胞淋巴瘤的转化7) 。在Ki67高增殖指数区域可观察到向大肿瘤细胞的转化。转化后预后显著恶化,因此在随访中出现恶化或快速进展时,需要通过活检进行组织确认。
NF -κB通路的异常激活5) 。IL-27RA通路 :参与肿瘤微环境5) 。炎症性细胞因子 :IL-6和TNF -α促进B细胞活化和存活。代谢重编程 :糖酵解和脂质合成增强有助于肿瘤免疫抵抗5) 。
对于缓慢进展的眼附属器淋巴瘤,低剂量放射治疗(2 Gy × 2次分割 = 4 Gy)正在被研究作为中等剂量放射治疗的替代方案。预计可降低并发症风险,但局部控制率仍需进一步研究。
对于与鹦鹉热衣原体相关的黏膜相关淋巴组织淋巴瘤,已有使用抗生素(如多西环素 )使肿瘤消退的报道。然而,由于鹦鹉热衣原体的地理分布差异,效果因地区而异5) 。
Wang等人(2026年)报道了黏膜相关淋巴组织淋巴瘤发病机制中的NF -κB通路(GNL3L介导)、IL-27RA通路和p53通路作为新的治疗靶点5) 。代谢重编程(糖酵解和脂质合成增强)作为导致免疫抵抗的新型治疗靶点也受到关注。
Sharif MW, Mungara S, Bajaj K, et al. Orbital lymphoma masquerading as euthyroid orbitopathy. Cureus. 2023;15(2):e34885.
Balasubaramaniam D, Singh S, A Qamarruddin F, et al. Bilateral large orbital lymphoma with proptosis. Cureus. 2023;15(3):e36548.
Anderson DL, Gruizinga BA, Dean HC, et al. Incidental diagnosis of four lid orbital lymphoma during a blepharoplasty. Plast Reconstr Surg Glob Open. 2024;12:e5870.
Urrutia YA, Fezza T, Kosek K, et al. Case series of orbital lymphoma: cardinal presentations. Plast Reconstr Surg Glob Open. 2024;12:e5913.
Wang YF, Chen HC, Lin FC, et al. Atypical orbital mucosa-associated lymphoid tissue lymphoma involving the inferior rectus in a young adult: a case report and literature review. Medicine. 2026;105(4):e47240.
Chaurasiya BD, Agrawal G, Chaudhary S, et al. Orbital lymphoma masquerading as orbital cellulitis. Case Rep Ophthalmol Med. 2021;2021:8832783.
Huang CH, Kung WH, Chang CH, et al. Bilateral lacrimal glands and paranasal sinus diffuse large B-cell lymphoma following lung mucosa-associated lymphoid tissue lymphoma in one patient. Taiwan J Ophthalmol. 2022;12:101-105.
Tahri S, Alaoui H, Bachir H, et al. Chronic inflammatory orbitopathy hiding orbital lymphoma. Cureus. 2022;14(3):e23040.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。