มะเร็งต่อมน้ำเหลืองในเบ้าตาเป็นมะเร็งต่อมน้ำเหลืองที่เกิดในอวัยวะประกอบของตา (เบ้าตา , ต่อมน้ำตา, เปลือกตา, เยื่อบุตา ) และเป็นมะเร็งร้ายในเบ้าตา ที่พบบ่อยที่สุดในผู้ใหญ่
ส่วนใหญ่เป็นมะเร็งต่อมน้ำเหลืองชนิดนอนฮอดจ์กินชนิดบีเซลล์ และชนิดเนื้อเยื่อที่พบบ่อยที่สุดคือมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (MALT) (70-80% ของกรณีที่เกิดในเบ้าตา และเยื่อบุตา )
มักไม่เจ็บปวดและดำเนินไปอย่างช้าๆ มักสังเกตได้จากตาโปนหรือเปลือกตาบวม
การตัดชิ้นเนื้อแบบเปิดเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน ไม่สามารถวินิจฉัยจากภาพถ่ายรังสีเพียงอย่างเดียว
สำหรับกรณีที่จำกัดอยู่ในเบ้าตา ที่มีความร้ายแรงต่ำ (เช่น ชนิด MALT) การฉายรังสี 30 Gy เป็นมาตรฐาน สำหรับกรณีที่มีความร้ายแรงสูง (เช่น มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย) การให้เคมีบำบัด R-CHOP เป็นมาตรฐาน
สิ่งสำคัญคือต้องแยกความแตกต่างจากโรคตาจากต่อมไทรอยด์ และการอักเสบของเบ้าตา ที่ไม่ทราบสาเหตุ ไม่ควรตัดมะเร็งต่อมน้ำเหลืองร้ายออกเพียงเพราะตอบสนองต่อสเตียรอยด์
อัตราการรอดชีวิต 5 ปีสำหรับมะเร็งต่อมน้ำเหลืองชนิด MALT ที่จำกัดอยู่ในเบ้าตา (ระยะ IE) อยู่ที่ประมาณ 95% แต่ 35% อาจพัฒนาเป็นมะเร็งต่อมน้ำเหลืองทั่วร่างกายหลังจาก 4 ปี
มะเร็งต่อมน้ำเหลืองในเบ้าตาเป็นคำรวมสำหรับมะเร็งต่อมน้ำเหลืองที่เกิดในอวัยวะประกอบของตา (เบ้าตา , ต่อมน้ำตา, เปลือกตา, เยื่อบุตา ) หรือเรียกอีกอย่างว่ามะเร็งต่อมน้ำเหลืองของอวัยวะประกอบตา คิดเป็น 6-8% ของเนื้องอกในเบ้าตา ทั้งหมด และ 10-15% ของรอยโรคที่อวัยวะประกอบตา ในญี่ปุ่น โรคที่มีการเพิ่มจำนวนของเซลล์น้ำเหลืองเป็นชนิดที่พบบ่อยที่สุดในบรรดาเนื้องอกปฐมภูมิในเบ้าตา คิดเป็น 50-60% ของเนื้องอกในเบ้าตา ทั้งหมด ประมาณ 55% ของมะเร็งร้ายในเบ้าตา ในผู้ใหญ่เป็นมะเร็งต่อมน้ำเหลือง 6)
ระบาดวิทยาและการจำแนกประเภท
อุบัติการณ์ : ประมาณ 1.14 ต่อล้านคนต่อปีในสหรัฐอเมริกา 3) อายุที่พบบ่อย : วัยกลางคนถึงผู้สูงอายุ (อายุมากกว่า 60 ปี) มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจายพบสูงสุดในช่วงอายุ 70 ปี 2) เพศ : พบในผู้หญิงบ่อยกว่าเล็กน้อย (รายงานอัตราส่วนชาย:หญิง 1:2.5) พบความถี่สูงในประชากรเอเชีย-แปซิฟิกปฐมภูมิ vs ทุติยภูมิ : ปฐมภูมิ 73%, ทุติยภูมิ 27%3) ความถี่ตามตำแหน่ง : เบ้าตา 43-74%, เยื่อบุตา 20-33%, ต่อมน้ำตา 26%, เปลือกตา 9%3) 4)
ชนิดเนื้อเยื่อวิทยา
ส่วนใหญ่เป็นมะเร็งต่อมน้ำเหลืองชนิดนอนฮอดจ์กินจากเซลล์บี (80%) รองลงมาคือเซลล์ที 14% และเซลล์นักฆ่าตามธรรมชาติ 6% ชนิดเนื้อเยื่อวิทยาที่พบบ่อยที่สุดคือมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (70-80% ของมะเร็งต่อมน้ำเหลืองปฐมภูมิที่เบ้าตา และเยื่อบุตา , 59% ของมะเร็งต่อมน้ำเหลืองชนิดเซลล์บีที่เบ้าตา )5) รองลงมาคือมะเร็งต่อมน้ำเหลืองชนิดเซลล์บีใหญ่กระจาย (8-13%)2) มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ และมะเร็งต่อมน้ำเหลืองชนิดเซลล์แมนเทิล
Q
มะเร็งต่อมน้ำเหลืองที่เบ้าตาเป็นชนิดไม่ร้ายหรือร้าย?
A
จัดเป็นเนื้องอกชนิดร้าย อย่างไรก็ตาม ระดับความร้ายแรงแตกต่างกันอย่างมากตามชนิดเนื้อเยื่อวิทยา มะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกมีความร้ายแรงต่ำและการพยากรณ์โรคดี (อัตราการรอดชีวิต 5 ปีประมาณ 95%) ในขณะที่มะเร็งต่อมน้ำเหลืองชนิดเซลล์บีใหญ่กระจายมีความร้ายแรงสูง ดำเนินโรคเร็ว และการพยากรณ์โรคไม่ดี
มักไม่มีอาการหรือดำเนินโรคช้า และไม่บ่อยนักที่พบโดยบังเอิญ
ตาโปน : อาการที่ผู้ป่วยรู้สึกพบบ่อยที่สุด ตาถูกดันไปข้างหน้าเปลือกตาบวม / ก้อน : มักสังเกตเห็นเป็นก้อนไม่เจ็บปวด (67%)4) การจำกัดการเคลื่อนไหวของลูกตา / เห็นภาพซ้อน : เกิดขึ้นเมื่อก้อนกดทับหรือแทรกซึมกล้ามเนื้อนอกลูกตา การมองเห็น ลดลงเส้นประสาทตา หรือลูกตาดำเนินไปความรู้สึกมีสิ่งแปลกปลอม / น้ำตาไหล : เกี่ยวข้องกับรอยโรคที่เยื่อบุตา หรือการอุดตันของท่อน้ำตา
ในมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก การดำเนินโรคจะช้าและไม่เจ็บปวด ความผิดปกติของการเคลื่อนไหวของลูกตาและการมองเห็น มักไม่รุนแรง ในมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย การดำเนินโรคค่อนข้างเร็ว บางรายเกิดอาการภายใน 1 เดือน 2) อาการ B (ไข้ เหงื่อออกตอนกลางคืน น้ำหนักลด) เกิดขึ้นในประมาณ 1 ใน 3 ของผู้ป่วย 2)
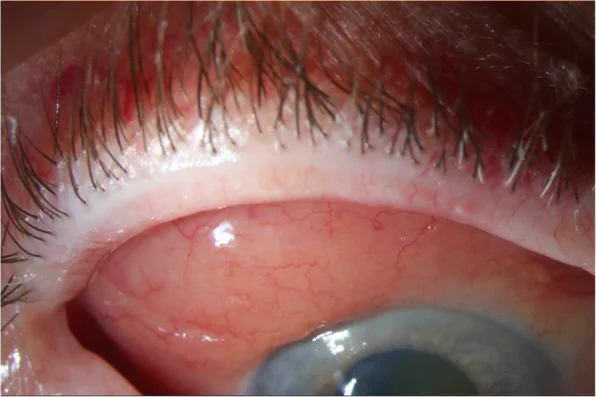
รอยด่างสีปลาแซลมอนของมะเร็งต่อมน้ำเหลือง MALT ที่เยื่อบุตา (ภาพจากกล้องจุลทรรศน์ชนิดกรีด) Asroui L, Hamam RN. Classification, diagnosis, and management of conjunctival lymphoma. Eye Vis (Lond). 2019;6:22. Figure 1. PM
CI D: PMC6660942. License: CC BY 4.0.
ภาพจากกล้องจุลทรรศน์ชนิดกรีดแสดงรอยด่างสีปลาแซลมอน (ก้อนใต้เยื่อเมือกนิ่มสีเนื้อปลาแซลมอน) ที่เยื่อบุตา ส่วนขมับบนของตาขวา; การตัดชิ้นเนื้อยืนยันว่าเป็นมะเร็งต่อมน้ำเหลือง สอดคล้องกับลักษณะเฉพาะของเยื่อบุตา ใน MALT ที่กล่าวถึงในหัวข้อ «2. อาการหลักและอาการแสดงทางคลินิก»
ระดับต่ำ (เช่น ชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก)
การดำเนินโรคช้า : ไม่เจ็บปวด ค่อยๆ โตขึ้นในช่วงหลายเดือนถึงหลายปี
รูปแบบการหล่อแบบ : ก้อนเนื้อที่สม่ำเสมอเติมเต็มช่องว่างระหว่างลูกตา กล้ามเนื้อนอกลูกตา และเส้นประสาทตา เหมือนแม่พิมพ์ ขอบเขตค่อนข้างชัดเจน
ก้อนสีชมพูปลาแซลมอน : ในรอยโรคที่เยื่อบุตา จะปรากฏเป็นก้อนนิ่มสีเนื้อปลาแซลมอน (salmon patch)
รอยโรคต่อมน้ำตา : หนังตาผิดรูปเป็นรูปตัว S และคลำพบก้อนแข็ง
เป็นสองข้าง : พบใน 25% ของกรณี 1)
ระดับสูง (เช่น มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย)
การดำเนินโรคเร็ว : ร่วมกับอาการอักเสบ อาจเกิดตาโปนเฉียบพลันภายในไม่กี่สัปดาห์
ตาโปน : วัดด้วยเครื่องวัดตาโปน (วิธี Hertel) ในระดับสูง ตาโปนจะเด่นชัด 4) (ตาโปน 54% 4) )
ภาวะแทรกซ้อนที่กระจกตา : ตาโปนรุนแรงอาจทำให้กระจกตา เปิดและทะลุได้ 2)
Q
มะเร็งต่อมน้ำเหลืองในเบ้าตามักถูกพบจากอาการใด?
A
ก้อนไม่เจ็บปวด (67%) และตาโปน (54%) พบบ่อยที่สุด4) ส่วนใหญ่ไม่มีอาการและดำเนินไปอย่างช้าๆ จึงอาจพบโดยบังเอิญระหว่างการผ่าตัดเพื่อความสวยงาม3) เมื่อมีการจำกัดการเคลื่อนไหวของลูกตา (39%) ผู้ป่วยอาจมีอาการเห็นภาพซ้อน
สำหรับการเกิดมะเร็งต่อมน้ำเหลืองในเบ้าตา มีการเสนอแบบจำลอง “การติดเชื้อ-การอักเสบ-การกลายพันธุ์ (IMM)” การกระตุ้นแอนติเจนเรื้อรังทำให้เนื้อเยื่อน้ำเหลืองเจริญเติบโตอย่างต่อเนื่อง และในที่สุดกลายเป็นมะเร็ง
การติดเชื้อและเชื้อก่อโรค
Chlamydia psittaci : มีรายงานความสัมพันธ์กับมะเร็งต่อมน้ำเหลืองชนิด MALT5) Helicobacter pylori, human herpesvirus, HIV, Toxoplasma gondii : มีการเสนอว่าเกี่ยวข้องแต่ยังเป็นที่ถกเถียงภาวะภูมิคุ้มกันบกพร่อง : ภูมิคุ้มกันลดลงเนื่องจากอายุที่มากขึ้น โรคเอดส์ หรือยาที่กดภูมิคุ้มกัน6)
ภูมิต้านตนเองและการอักเสบ
กลุ่มอาการโจเกรน และโรคภูมิต้านตนเองอื่นๆ5) โรคเบ้าตา อักเสบเรื้อรัง : บางกรณีที่รักษาด้วยสเตียรอยด์ เป็นเวลานานกลับพบว่าเป็นมะเร็งต่อมน้ำเหลือง8) ความสัมพันธ์กับโรคตาจากต่อมไทรอยด์ : มีกรณีที่โรคตาจากต่อมไทรอยด์ และมะเร็งต่อมน้ำเหลืองเกิดร่วมกัน มีรายงานว่ามะเร็งต่อมน้ำเหลืองในเบ้าตาเกิดขึ้นโดยเฉลี่ย 17.5 ปีหลังการวินิจฉัยโรคตาจากต่อมไทรอยด์ 1)
กลไกทางพันธุกรรมและโมเลกุล
การกระตุ้นวิถี NF -κB ผิดปกติ (ผ่าน GNL3L) ส่งเสริมการเพิ่มจำนวนของเซลล์บี5) ความหลากหลายทางพันธุกรรมของ TNF และ IL-10 เกี่ยวข้องกับการเกิดมะเร็งต่อมน้ำเหลืองชนิด diffuse large B-cellการเปลี่ยนชนิดเนื้อเยื่อจาก MALT เป็น diffuse large B-cell lymphoma : เกิดขึ้นในมากกว่า 8% ของมะเร็งต่อมน้ำเหลืองชนิด MALT7)
ยังไม่มีวิธีการป้องกันที่ชัดเจนสำหรับมะเร็งต่อมน้ำเหลืองในเบ้าตา หากคุณสังเกตเห็นความผิดปกติของดวงตา เช่น เปลือกตาบวม ตาโปน หรือการมองเห็น ลดลง ควรรีบไปพบจักษุแพทย์ทันที สำหรับผู้ที่มีโรคภูมิต้านตนเองอยู่ก่อนแล้ว (เช่น กลุ่มอาการโจเกรน) หรือโรคอักเสบเรื้อรัง ควรตรวจตาเป็นประจำ
Q
มีวิธีการป้องกันมะเร็งต่อมน้ำเหลืองในเบ้าตาหรือไม่?
A
ยังไม่มีวิธีการป้องกันเฉพาะ การเกิดโรคเกี่ยวข้องกับปัจจัยที่ซับซ้อน เช่น การติดเชื้อ การอักเสบเรื้อรัง และการกลายพันธุ์ทางพันธุกรรม และยังไม่มีการระบุปัจจัยเสี่ยงเพียงปัจจัยเดียว
ไม่สามารถวินิจฉัยที่แน่นอนได้จากเพียงอาการทางคลินิกและการถ่ายภาพ การตัดชิ้นเนื้อแบบเปิด (open biopsy) เป็นสิ่งจำเป็น ชิ้นเนื้อที่ได้จะถูกแบ่งเพื่อวัตถุประสงค์ดังต่อไปนี้:
การตรึงด้วยฟอร์มาลิน : สำหรับการตรวจทางจุลพยาธิวิทยาตามปกติอาหารเลี้ยงเซลล์ (เช่น RP MI) : สำหรับโฟลว์ไซโตเมทรีการเก็บรักษาแบบแช่แข็ง : สำหรับการตรวจทางพันธุกรรม (PCR, Southern blot)สำหรับการตรวจโครโมโซม : หากจำเป็น
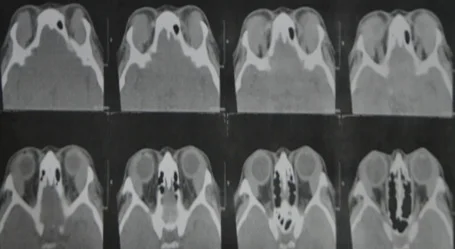
ภาพ CT แนวแกนของมะเร็งต่อมน้ำเหลืองในเบ้าตา: ก้อนเนื้อที่สม่ำเสมอไม่มีการกัดกร่อนกระดูก ตามแนวโครงสร้างเบ้าตา (รูปแบบการหล่อ) Wabwire D, Nkanga D, Nzunza R, et al. Atypical lymphoid proliferation of the orbit. Open Ophthalmol J. 2022;16:e187436502209260. Figure 3. PM
CI D: PMC8900200. License: CC BY 4.0.
ภาพ CT แนวแกนแบบไม่ใช้สารทึบแสงแสดงก้อนเนื้อเยื่ออ่อนที่สม่ำเสมอในเบ้าตา ทั้งสองข้าง ล้อมรอบลูกตาและกล้ามเนื้อนอกตาเหมือนแม่พิมพ์ โดยไม่มีการทำลายกระดูก ซึ่งสอดคล้องกับรูปแบบการหล่อ (ลักษณะ CT ทั่วไปของมะเร็งต่อมน้ำเหลืองในเบ้าตา) ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
CT : ลักษณะทั่วไปคือก้อนเนื้อที่สม่ำเสมอตามรูปร่างของเนื้อเยื่อรอบข้างโดยไม่มีการทำลายกระดูก ในมะเร็งที่มีความรุนแรงสูง อาจพบการทำลายกระดูกและก้อนเนื้อที่ไม่สม่ำเสมอMRI : สัญญาณ iso ถึง low ใน T1-weighted, iso ถึง high ใน T2-weighted, มี enhancement สม่ำเสมอ MRI มีความโดดเด่นในการประเมินรูปแบบ molding ลำดับภาพที่แนะนำคือ T2 STIR และ T1 with gadolinium พร้อม fat suppression มะเร็งต่อมน้ำเหลืองมีแนวโน้มขอบเขตชัดเจนกว่าเมื่อเทียบกับ idiopathic orbital inflammation
ลักษณะทางพยาธิวิทยาของชนิดเนื้อเยื่อหลักมีดังนี้:
มะเร็งต่อมน้ำเหลืองชนิด MALT : การกระจายตัวในบริเวณ marginal zone ของ follicle, เซลล์ centrocyte-like, เซลล์ B แบบ monocytoid, การเปลี่ยนแปลงเป็นพลาสมาเซลล์ (Dutcher body), follicular colonization, รอยโรค lymphoepithelialมะเร็งต่อมน้ำเหลืองชนิด diffuse large B-cell : เซลล์มะเร็งขนาดใหญ่, atypia รุนแรง, จำนวน mitosis มาก
โปรไฟล์อิมมูโนฮิสโตเคมีของชนิดเนื้อเยื่อหลักแสดงไว้ด้านล่าง:
เครื่องหมาย มะเร็งต่อมน้ำเหลืองชนิด MALT มะเร็งต่อมน้ำเหลืองชนิด diffuse large B-cell (ชนิด activated B-cell) CD20 บวก บวก BCL2 บวก บวก MNDA บวก5) — MUM-1 — บวก2) CD5 ลบ5) — CD10 ลบ5) ลบ (ชนิดเซลล์บีที่ถูกกระตุ้น) CyclinD1 ลบ5) —
มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่แบบแพร่กระจาย มีการแบ่งชนิดย่อยเป็น germinal center B-cell และ activated B-cell ซึ่งสัมพันธ์กับการพยากรณ์โรค 2)
โฟลว์ไซโตเมทรี : ตรวจสอบสายพันธุ์และระดับความแตกต่างของเซลล์เนื้องอกได้ในเวลาอันสั้นการตรวจหาการจัดเรียงตัวใหม่ของยีน : พิสูจน์ความเป็นโมโนโคลนอลด้วย PCR หรือ Southern blot เพื่อยืนยันความร้ายแรง
การแบ่งระยะแบบ Ann Arbor : ระยะ I (จำกัดเฉพาะเบ้าตา ) ถึงระยะ IV (กระจาย)การแบ่งระยะแบบ TNM (AJCC ฉบับที่ 8): แบ่งตามขนาดก้อน การลุกลาม ต่อมน้ำเหลือง และการแพร่กระจายไกล 2) 5) การตรวจค้นทั่วร่างกาย : PET/CT, การสแกนแกลเลียม-67, CT ทั่วร่างกาย, การเจาะไขกระดูก, การส่องกล้องทางเดินอาหาร (ชนิดที่เกี่ยวข้องกับเยื่อเมือกมักเกิดในกระเพาะอาหารด้วย), การตรวจเลือด (ตัวรับ IL-2 ที่ละลายได้, เบตา-2 ไมโครโกลบูลิน, แลคเตทดีไฮโดรจีเนส)IgG4 ในซีรั่ม : มีประโยชน์ในการแยกจากโรคตาที่เกี่ยวข้องกับ IgG4
การวินิจฉัยแยกโรคที่สำคัญที่สุดคือ โรคตาที่เกี่ยวข้องกับ IgG4 เบ้าตา ไม่ทราบสาเหตุ โรคตาจากต่อมไทรอยด์ 1) ภาวะเยื่อบุเบ้าตา อักเสบ 6) และเนื้องอกแพร่กระจาย
มะเร็งต่อมน้ำเหลืองชนิดร้ายอาจยุบตัวได้บ้างด้วยสเตียรอยด์ ไม่ควรปฏิเสธมะเร็งต่อมน้ำเหลืองชนิดร้ายเพียงเพราะตอบสนองต่อสเตียรอยด์ มีรายงานผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นมะเร็งต่อมน้ำเหลืองชนิดร้ายหลังจากได้รับการรักษาด้วยสเตียรอยด์ นานถึง 5 ปี 8) ในกรณีที่ดื้อต่อการรักษาหรือกลับเป็นซ้ำ ควรพิจารณาตัดชิ้นเนื้อตรวจเสมอ
Q
สามารถวินิจฉัยมะเร็งต่อมน้ำเหลืองในเบ้าตาจากการตรวจภาพเพียงอย่างเดียวได้หรือไม่?
A
ไม่ได้ CT และ MRI มีประโยชน์ในการประเมินรูปแบบการเบียดและการสม่ำเสมอของก้อน แต่จำเป็นต้องตัดชิ้นเนื้อแบบเปิดเพื่อการวินิจฉัยที่แน่นอน ผลการตรวจภาพเป็นเพียงพื้นฐานสำหรับการสงสัยเท่านั้น ไม่ควรเริ่มการรักษาโดยไม่มีการวินิจฉัยทางพยาธิวิทยาเนื้อเยื่อ
แผนการรักษาจะพิจารณาจากการรวมกันของระดับความร้ายแรงทางพยาธิวิทยาและระยะทางคลินิก ในกรณีของมะเร็งต่อมน้ำเหลืองระดับสูงหรือโรคที่กระจายทั่วร่างกาย การส่งต่อไปยังแพทย์ผู้เชี่ยวชาญด้านมะเร็งวิทยาโลหิตเป็นสิ่งจำเป็น
เป็นการรักษาทางเลือกแรกสำหรับมะเร็งต่อมน้ำเหลืองระดับต่ำ (เช่น มะเร็งต่อมน้ำเหลืองชนิด MALT) ที่จำกัดอยู่เฉพาะในเบ้าตา (ระยะ I)
ขนาดมาตรฐาน : ประมาณ 30 Gy สำหรับระดับต่ำ, ประมาณ 40 Gy สำหรับระดับปานกลางขึ้นไปอัตราการควบคุมเฉพาะที่ : มากกว่า 90%5) อัตราการลุกลามทั่วร่างกายหลัง 4 ปี : ประมาณ 35%4)
ภาวะแทรกซ้อนของการฉายรังสี ได้แก่ ต้อกระจก (หลังจาก 3-4 ปี), จอประสาทตา เสื่อม, และโรคกระจกตา ชั้นผิว ขนาดรังสีที่เกิน 30 Gy จะเพิ่มความเสี่ยงของต้อกระจก จากการฉายรังสี, จอประสาทตา เสื่อมจากการฉายรังสี, และเส้นประสาทตา ฝ่อจากการฉายรังสี
การรักษาด้วย R-CHOP
ข้อบ่งชี้ : กรณีโรคทั่วร่างกายระดับต่ำ (ระยะ III ขึ้นไป), และมะเร็งต่อมน้ำเหลืองระดับสูงทุกราย (เช่น มะเร็งต่อมน้ำเหลืองชนิดเซลล์บีใหญ่กระจาย)
สูตรยา : Rituximab 375 มก./ตร.ม. (วันที่ 1 ฉีดเข้าเส้น), Cyclophosphamide 750 มก./ตร.ม. (วันที่ 1 ฉีดเข้าเส้น), Doxorubicin 50 มก./ตร.ม. (วันที่ 1 ฉีดเข้าเส้น), Vincristine 1.4 มก./ตร.ม. (สูงสุด 2 มก., วันที่ 1 ฉีดเข้าเส้น), Prednisone 100 มก. (วันที่ 1-5 รับประทาน). 6 รอบ ทุก 21 วัน8)
R-Bendamustine
ข้อบ่งชี้ : ผู้สูงอายุที่ไม่เหมาะสมกับ R-CHOP
สูตรยา : Rituximab 375 มก./ตร.ม. + Bendamustine 90 มก./ตร.ม. (วันที่ 2), ทุก 28 วัน มีรายงานผลลัพธ์ที่ดีและความทนทานในผู้สูงอายุ7)
Rituximab (แอนติบอดีโมโนโคลนอลต้าน CD20): ทำลายเซลล์เนื้องอกผ่านสามกลไก: การเหนี่ยวนำอะพอพโทซิส , การสลายเซลล์โดยอาศัยคอมพลีเมนต์ , และความเป็นพิษต่อเซลล์ที่ขึ้นกับแอนติบอดี2) มีรายงานการตอบสนองต่อการรักษาด้วยยาเดี่ยวในมะเร็งต่อมน้ำเหลืองเบ้าตา ทุติยภูมิ (เช่น มะเร็งเม็ดเลือดขาวชนิดลิมโฟไซติกเรื้อรัง/มะเร็งต่อมน้ำเหลืองชนิดลิมโฟไซต์เล็ก)3)
วัตถุประสงค์หลักคือการตัดชิ้นเนื้อเพื่อวินิจฉัยที่แน่นอน การตัดออกทั้งหมดมีความเสี่ยงต่อการทำลายโครงสร้างสำคัญของเบ้าตา และโดยปกติแล้วไม่บ่งชี้
ระดับความร้ายแรง ระยะ การรักษาที่แนะนำ ระดับต่ำ (เช่น ชนิด MALT) จำกัดเฉพาะเบ้าตา (ระยะ I) การฉายรังสี 30 เกรย์ (การสังเกตอาการก็เป็นทางเลือก) ระดับต่ำ โรคทั่วร่างกาย (ระยะ III ขึ้นไป) เคมีบำบัด CHOP หรือ R-CHOP ระดับสูง (เช่น มะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์) ทุกระยะ เคมีบำบัด (เช่น R-CHOP) ± รังสีรักษา
ในการฉายรังสี ปริมาณรังสีที่เกิน 30 Gy จะเพิ่มความเสี่ยงของต้อกระจกจากรังสี จอประสาทตาเสื่อมจากรังสี และเส้นประสาทตา อักเสบจากรังสี ต้อกระจก มักเกิดขึ้นหลังการรักษา 3-4 ปี ในการรักษาด้วย R-CHOP ต้องระวังการกดไขกระดูก ความเสี่ยงติดเชื้อ พิษต่อหัวใจ (ด็อกโซรูบิซิน) และปลายประสาทอักเสบ (วินคริสทีน) มะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่ออื่นที่ไม่ใช่ MALT ส่วนใหญ่อยู่ในระยะลุกลาม และจำเป็นต้องร่วมมือกับอายุรกรรมมะเร็งโลหิตวิทยาเพื่อให้เคมีบำบัดทั่วร่างกาย
Q
การรักษามะเร็งต่อมน้ำเหลืองในเบ้าตาสามารถรักษาการมองเห็นได้หรือไม่?
A
ในการฉายรังสีสำหรับมะเร็งต่อมน้ำเหลืองชนิด MALT เฉพาะที่ อัตราการควบคุมเฉพาะที่มากกว่า 90% และสามารถรักษาการทำงานของการมองเห็น ได้ในกรณีส่วนใหญ่ 5) อย่างไรก็ตาม ปริมาณรังสีที่เกิน 30 Gy จะเพิ่มความเสี่ยงของภาวะแทรกซ้อน เช่น ต้อกระจกจากรังสี ในชนิดระดับสูง เช่น มะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์ การเติบโตอย่างรวดเร็วของเนื้องอกและตาโปนอาจคุกคามการมองเห็น เนื่องจากความเสียหายของกระจกตา 2)
สำหรับการเกิดมะเร็งต่อมน้ำเหลืองในเบ้าตา มีการเสนอแบบจำลองสามขั้นตอน (แบบจำลอง IMM): การติดเชื้อ → การอักเสบ → การกลายพันธุ์ การกระตุ้นแอนติเจนเรื้อรังทำให้เนื้อเยื่อน้ำเหลืองเจริญเติบโตอย่างต่อเนื่อง และในที่สุดสะสมการกลายพันธุ์ทางพันธุกรรมจนกลายเป็นมะเร็ง
ต้นกำเนิดเซลล์ของชนิดเนื้อเยื่อหลักมีดังนี้:
มะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (มะเร็งต่อมน้ำเหลืองชนิดมาร์จินัลโซนนอกต่อม) : มาจากเซลล์บีหน่วยความจำของเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกมะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ : มาจากเซลล์บีศูนย์กลางเจิร์มมะเร็งต่อมน้ำเหลืองชนิดแมนเทิลเซลล์ : มาจากเซลล์บี naïve ของแมนเทิลโซน
ลักษณะทางพยาธิวิทยาที่จำเพาะของมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก ได้แก่:
เซลล์เซนโทรไซต์ไลค์ : เซลล์บีขนาดเล็กที่มีนิวเคลียสเป็นรอยหยัก ซึ่งประกอบเป็นส่วนใหญ่ของเนื้องอกการตั้งรกรากในฟอลลิเคิล : ปรากฏการณ์ที่เซลล์เนื้องอกแทนที่ศูนย์กลางเจิร์มมินัลที่ตอบสนองรอยโรคต่อมน้ำเหลืองในเยื่อบุผิว : การแทรกซึมของเซลล์เนื้องอกเข้าไปในเยื่อบุผิวดัทเชอร์บอดี : การเปลี่ยนแปลงเป็นพลาสมาเซลล์ที่มีนิวเคลียสเทียมรวมอยู่โฮมมิง : คุณสมบัติการยึดเกาะของเซลล์เนื้องอกกับพื้นผิวเยื่อบุผิว/เยื่อเมือก ทำให้เกิดรอยโรคทั้งสองข้าง
การเปลี่ยนแปลงเป็นมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจายเกิดขึ้นในมากกว่า 8% ของมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก 7) การเปลี่ยนเป็นเซลล์เนื้องอกขนาดใหญ่พบได้ในบริเวณที่มีดัชนีการเพิ่มจำนวน Ki67 สูง เนื่องจากการพยากรณ์โรคแย่ลงอย่างมากหลังการเปลี่ยนแปลง การแย่ลงหรือการดำเนินโรคอย่างรวดเร็วระหว่างการติดตามผลจำเป็นต้องยืนยันด้วยการตรวจชิ้นเนื้อ
การกระตุ้นวิถี NF -κB ผิดปกติ : โดยอาศัย GNL3L (G protein nucleolar 3 like) ซึ่งส่งเสริมการเพิ่มจำนวนและการอยู่รอดของเซลล์บี 5) วิถี IL-27RA : สงสัยว่ามีส่วนเกี่ยวข้องกับสภาพแวดล้อมจุลภาคของเนื้องอก 5) ไซโตไคน์อักเสบ : เช่น IL-6 และ TNF -α ซึ่งส่งเสริมการกระตุ้นและการอยู่รอดของเซลล์บีการปรับเปลี่ยนเมแทบอลิซึม : การเพิ่มขึ้นของไกลโคไลซิสและการสังเคราะห์ไขมันมีส่วนทำให้เนื้องอกดื้อต่อภูมิคุ้มกัน 5)
การฉายรังสีปริมาณต่ำ (2 เกรย์ × 2 ครั้ง = 4 เกรย์) กำลังถูกพิจารณาเป็นทางเลือกแทนการฉายรังสีปริมาณปานกลางสำหรับมะเร็งต่อมน้ำเหลืองบริเวณอวัยวะรอบตาที่ดำเนินไปช้า คาดว่าจะลดความเสี่ยงของภาวะแทรกซ้อน แต่ยังคงต้องศึกษาอัตราการควบคุมเฉพาะที่ต่อไป
มีรายงานการหดตัวของเนื้องอกด้วยยาปฏิชีวนะ (เช่น ด็อกซีไซคลิน ) ในมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกที่สัมพันธ์กับ Chlamydia psittaci อย่างไรก็ตาม เนื่องจากระดับการเกี่ยวข้องของ Chlamydia psittaci แตกต่างกันตามพื้นที่ทางภูมิศาสตร์ ผลจึงแตกต่างกันมากในแต่ละภูมิภาค5)
Wang และคณะ (2026) รายงานเส้นทาง NF -κB (ผ่าน GNL3L), เส้นทาง IL-27RA และเส้นทาง p53 เป็นเป้าหมายการรักษาใหม่ในการเกิดโรคของมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก5) การปรับเปลี่ยนเมแทบอลิซึม (การเพิ่มไกลโคไลซิสและการสังเคราะห์ไขมัน) ยังได้รับความสนใจในฐานะเป้าหมายการรักษาใหม่ที่ก่อให้เกิดการดื้อต่อภูมิคุ้มกัน
Sharif MW, Mungara S, Bajaj K, et al. Orbital lymphoma masquerading as euthyroid orbitopathy. Cureus. 2023;15(2):e34885.
Balasubaramaniam D, Singh S, A Qamarruddin F, et al. Bilateral large orbital lymphoma with proptosis. Cureus. 2023;15(3):e36548.
Anderson DL, Gruizinga BA, Dean HC, et al. Incidental diagnosis of four lid orbital lymphoma during a blepharoplasty. Plast Reconstr Surg Glob Open. 2024;12:e5870.
Urrutia YA, Fezza T, Kosek K, et al. Case series of orbital lymphoma: cardinal presentations. Plast Reconstr Surg Glob Open. 2024;12:e5913.
Wang YF, Chen HC, Lin FC, et al. Atypical orbital mucosa-associated lymphoid tissue lymphoma involving the inferior rectus in a young adult: a case report and literature review. Medicine. 2026;105(4):e47240.
Chaurasiya BD, Agrawal G, Chaudhary S, et al. Orbital lymphoma masquerading as orbital cellulitis. Case Rep Ophthalmol Med. 2021;2021:8832783.
Huang CH, Kung WH, Chang CH, et al. Bilateral lacrimal glands and paranasal sinus diffuse large B-cell lymphoma following lung mucosa-associated lymphoid tissue lymphoma in one patient. Taiwan J Ophthalmol. 2022;12:101-105.
Tahri S, Alaoui H, Bachir H, et al. Chronic inflammatory orbitopathy hiding orbital lymphoma. Cureus. 2022;14(3):e23040.