手术相关

结膜包涵囊肿
1. 什么是结膜包涵囊肿
Section titled “1. 什么是结膜包涵囊肿”结膜包涵囊肿是结膜上皮迷入到黏膜固有层并形成囊壁的良性囊性病变。囊壁由含有杯状细胞的非角化上皮构成,腔内含有透明至轻度混浊的液体,包括角蛋白、粘蛋白和上皮碎屑。
结膜囊肿根据发生机制分为以下三种类型。
| 分类 | 特征 |
|---|---|
| 包涵囊肿 | 由上皮迷入引起 |
| 淋巴囊肿 | 淋巴管扩张 |
| 潴留囊肿 | 副泪腺来源 |
结膜囊肿占所有眼眶囊肿的3%。分为原发性(先天性)和继发性(后天性)两大类。先天性囊肿是由于胚胎发育时泪阜上皮或穹窿部结膜过度内陷所致。
平均发病年龄约为47岁,无性别差异。在结膜囊肿中,包涵囊肿最常见,约占80%。文献中仅有6例附着于外直肌或下直肌的先天性囊肿报道5)。
结膜囊肿主要分为三种类型:①结膜包涵囊肿:由结膜上皮异位形成,最常见。②淋巴囊肿:由淋巴管扩张引起。③潴留囊肿:由于副泪腺(Wolfring腺、Krause腺)分泌管阻塞,在穹窿部形成。均为良性,但有时需与恶性肿瘤鉴别,建议眼科就诊。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”小型囊肿常无症状。囊肿增大时,眨眼时与睑结膜摩擦,引起异物感和流泪。巨大囊肿可出现眼球运动受限、复视和眼球突出。也有因美观问题就诊的病例。先天性巨大囊肿有产前超声发现的报道7)。
裂隙灯检查可见球结膜上半透明圆顶状隆起。活动度好,可透光。上皮细胞沉积于囊肿底部时,可呈假性前房积脓样外观。
斜视术后囊肿好发于颞侧结膜,术后3~6个月显现4)。眼球摘除术后眼眶囊肿常因义眼佩戴困难而被发现1)3)。
3. 原因和风险因素
Section titled “3. 原因和风险因素”继发性(获得性)
Section titled “继发性(获得性)”最常见的原因是眼科手术。术中结膜上皮意外被包埋到结膜下组织,从而形成囊肿。
先天性(原发性)
Section titled “先天性(原发性)”被认为是胚胎发育过程中泪阜上皮或穹窿部结膜过度内陷所致5)。文献中仅有4例产前超声检出的先天性结膜囊肿报道7)。
眼球摘除术后囊肿形成的机制,McCarthy等人提出了三种假说3):①摘除过程中植入眼眶的结膜组织增殖;②伤口闭合后翻转结膜的内陷;③植入物脱出后的上皮向下增殖。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”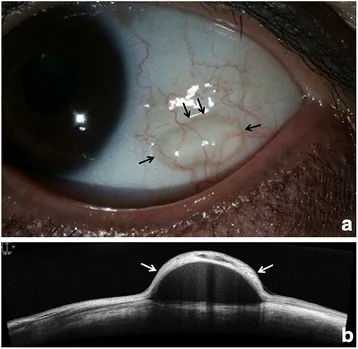
裂隙灯显微镜检查
Section titled “裂隙灯显微镜检查”可见半透明圆顶状隆起、良好的活动性和透光性。荧光素染色通常为阴性。
囊腔显示为低反射区,囊壁薄且高反射。腔内散在颗粒状高反射提示包涵囊肿。对小型囊肿评估效果优良。
超声生物显微镜检查(UBM)
Section titled “超声生物显微镜检查(UBM)”囊腔显示为低回声区。继发性囊肿中可能观察到漂浮颗粒。在评估肿瘤边界和后壁方面优于前段OCT。
病理组织学检查
Section titled “病理组织学检查”确诊依据病理结果。囊壁由含杯状细胞的非角化立方至柱状上皮衬里,是结膜上皮包涵囊肿的特征4)。通常无炎症或肉芽肿性改变4)。
| 鉴别疾病 | 主要鉴别点 |
|---|---|
| 淋巴囊肿 | 多房性、透光性高 |
| 结膜黏液瘤 | 实性、不适合穿刺8) |
| 皮样囊肿 | 角化上皮、骨侵蚀 |
结膜黏液瘤呈半透明囊肿样外观,易被误诊为结膜包涵囊肿8)。仅靠穿刺抽吸有漏诊风险,因此通过切除活检进行确诊非常重要8)。还需注意其与Carney复合体的关联8)。
结膜上透明至半透明的隆起大多为良性结膜囊肿,但需要与结膜黏液瘤、皮样囊肿等其他疾病鉴别。特别是结膜黏液瘤外观与囊肿非常相似,仅靠穿刺有漏诊风险。如果病变不自行消退或有增大趋势,建议到眼科进一步检查。
5. 标准治疗方法
Section titled “5. 标准治疗方法”无症状的小囊肿可以观察随访。部分囊肿可能自行消退,但发生率不高。
有症状囊肿的标准治疗是完全切除。重要的是在不破坏囊壁的情况下整块摘除,完全切除后不会复发。如果囊壁与巩膜粘连,则需要锐性剥离 4)。
有报道一例斜视术后发生的结膜包涵囊肿(10×8 mm),局部类固醇滴眼液治疗3个月无效后行切除术。术后6个月未见复发。4)
TCA注射疗法
药物:三氯乙酸10~20%
适应症:复发性病例、巨大囊肿
方法:抽吸囊内容物后注入TCA,化学烧灼上皮 6)
结果:20% TCA治疗后8个月完全消失且无复发 6)
泡沫硬化疗法
袋形缝合术
适应症:合并史蒂文斯-约翰逊综合征的大型囊肿(直径≥1 cm)
方法:将囊壁重新用作结膜穹窿的衬里,重建眼表面2)
结果:4例患者随访7个月至3年无复发2)
对于有症状的囊肿,使用人工泪液和低浓度类固醇滴眼液。仅用滴眼液使囊肿消退的情况很少见,效果不佳时需手术治疗。
小的结膜包涵囊肿可能自行消退,但不常见。无症状时可观察。有症状或增大时,考虑完全切除或TCA注射等治疗。单纯穿刺抽吸易复发,不推荐。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”上皮包涵的机制
Section titled “上皮包涵的机制”结膜上皮因外伤或手术进入固有层后,迷入的上皮持续增殖形成囊腔。囊壁由非角化衬里上皮和结缔组织组成,常含杯状细胞。杯状细胞分泌的黏蛋白促进囊肿增大。
史蒂文斯-约翰逊综合征中的囊肿形成
Section titled “史蒂文斯-约翰逊综合征中的囊肿形成”史蒂文斯-约翰逊综合征急性期出现广泛眼表面炎症和上皮坏死2)。77%的患者出现急性眼部病变2)。炎症后的瘢痕化和粘连过程中,残留结膜上皮被包埋,形成大型囊肿。囊壁在组织学上与结膜上皮相似,可分泌液体湿润眼表面2)。
先天性囊肿的形成
Section titled “先天性囊肿的形成”先天性结膜囊肿是由于胚胎发育过程中结膜上皮异常内陷所致。病理学上,观察到囊肿内衬非角化鳞状上皮和局灶性立方上皮7)。有时也被归类为皮样瘤的结膜型亚型7)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”2025年报告了文献中第4例通过产前超声检测先天性结膜囊肿的病例7)。随着产前影像诊断技术的进步,早期发现和计划性手术干预的可能性正在扩大。
在治疗方面,泡沫硬化疗法(STS)应用于眼眶囊肿的报道1),作为一种低成本、简便、可重复的新选择而受到关注。TCA 20%注射作为切除后复发案例的有效替代疗法,证据也在积累中6)。
对于合并史蒂文斯-约翰逊综合征的病例,造袋术是一种创新术式,利用囊肿壁重建结膜穹窿2),期待未来病例积累和长期结果的验证。
在鉴别诊断中,已指出结膜黏液瘤漏诊的风险8),对于呈囊肿样外观的病变,再次认识到切除活检而非单纯穿刺进行确诊的重要性。
8. 参考文献
Section titled “8. 参考文献”- Thomas R, Grover A. Foam sclerotherapy for conjunctival inclusion cyst post evisceration. Cureus. 2023;15(7):e42505.
- Li J, Huang Y. Marsupialization of conjunctival inclusion cyst in Stevens-Johnson syndrome. Adv Ophthalmol Pract Res. 2023;3(4):194-199.
- Ponces Ramalho J, Ferreira A, Beirão JM. Giant conjunctival cyst of the orbit in a patient with previous enucleation. Case Rep Ophthalmol. 2024;15:197-203.
- Takahashi Y, Katori N, Asamura S. A case of conjunctival cyst required removal six months after strabismus surgery. Cureus. 2024;16(8):e67791.
- Teope JKC, Nida SN, Kaleem MA. Primary orbital conjunctival cyst associated with the inferior rectus muscle. Cureus. 2024;16(11):e73181.
- Lopez-Fontanet JJ, Rodríguez-González A, Oliver AL. Recurring giant conjunctival cyst effectively treated with 20% trichloroacetic acid. Cureus. 2024;16(12):e76099.
- Gabbard R, Caranfa JT, Bender JR, et al. Congenital conjunctival cyst detected by prenatal ultrasound. Am J Ophthalmol Case Rep. 2025;37:102176.
- Park ESY, Park KH, Kim T, Chung EJ. A rare case of conjunctival myxoma initially misdiagnosed as a conjunctival inclusion cyst. Korean J Ophthalmol. 2021;35(5):412-414.
- American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. San Francisco: AAO; 2024.
