手術相關

結膜包涵囊腫
1. 什麼是結膜包涵囊腫
Section titled “1. 什麼是結膜包涵囊腫”結膜包涵囊腫是結膜上皮迷入到黏膜固有層並形成囊壁的良性囊性病變。囊壁由含有杯狀細胞的非角化上皮構成,腔內含有透明至輕度混濁的液體,包括角蛋白、黏蛋白和上皮碎屑。
結膜囊腫根據發生機制分為以下三種類型。
| 分類 | 特徵 |
|---|---|
| 包涵囊腫 | 由上皮迷入引起 |
| 淋巴囊腫 | 淋巴管擴張 |
| 滯留囊腫 | 副淚腺來源 |
結膜囊腫佔所有眼眶囊腫的3%。分為原發性(先天性)和繼發性(後天性)兩大類。先天性囊腫是由於胚胎發育時淚阜上皮或穹窿部結膜過度內陷所致。
平均發病年齡約為47歲,無性別差異。在結膜囊腫中,包涵囊腫最常見,約佔80%。文獻中僅有6例附著於外直肌或下直肌的先天性囊腫報告5)。
結膜囊腫主要分為三種類型:①結膜包涵囊腫:由結膜上皮異位形成,最常見。②淋巴囊腫:由淋巴管擴張引起。③滯留囊腫:由於副淚腺(Wolfring腺、Krause腺)分泌管阻塞,在穹窿部形成。均為良性,但有時需與惡性腫瘤鑑別,建議眼科就診。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”小型囊腫常無症狀。囊腫增大時,眨眼時與眼瞼結膜摩擦,引起異物感和流淚。巨大囊腫可出現眼球運動受限、複視和眼球突出。也有因美觀問題就診的病例。先天性巨大囊腫有產前超音波發現的報告7)。
裂隙燈檢查可見球結膜上半透明圓頂狀隆起。活動度好,可透光。上皮細胞沉積於囊腫底部時,可呈假性前房蓄膿樣外觀。
斜視術後囊腫好發於顳側結膜,術後3~6個月顯現4)。眼球摘除術後眼眶囊腫常因義眼佩戴困難而被發現1)3)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”續發性(後天性)
Section titled “續發性(後天性)”最常見的原因是眼科手術。術中結膜上皮不慎被包埋到結膜下組織,從而形成囊腫。
先天性(原發性)
Section titled “先天性(原發性)”被認為是胚胎發育過程中淚阜上皮或穹窿部結膜過度內陷所致5)。文獻中僅有4例產前超音波檢出的先天性結膜囊腫報告7)。
眼球摘除後囊腫形成的機制,McCarthy等人提出了三種假說3):①摘除過程中植入眼眶的結膜組織增生;②傷口閉合後翻轉結膜的內陷;③植入物脫出後的上皮向下增生。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”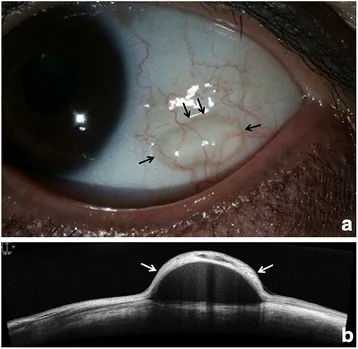
裂隙燈顯微鏡檢查
Section titled “裂隙燈顯微鏡檢查”可見半透明圓頂狀隆起、良好的活動性和透光性。螢光素染色通常為陰性。
囊腔顯示為低反射區,囊壁薄且高反射。腔內散在顆粒狀高反射提示包涵囊腫。對小型囊腫評估效果優良。
超音波生物顯微鏡檢查(UBM)
Section titled “超音波生物顯微鏡檢查(UBM)”囊腔顯示為低回聲區。繼發性囊腫中可能觀察到漂浮顆粒。在評估腫瘤邊界和後壁方面優於前段OCT。
病理組織學檢查
Section titled “病理組織學檢查”確診依據病理結果。囊壁由含杯狀細胞的非角化立方至柱狀上皮襯裡,是結膜上皮包涵囊腫的特徵4)。通常無炎症或肉芽腫性改變4)。
| 鑑別疾病 | 主要鑑別點 |
|---|---|
| 淋巴囊腫 | 多房性、透光性高 |
| 結膜黏液瘤 | 實質性、不適合穿刺8) |
| 皮樣囊腫 | 角化上皮、骨侵蝕 |
結膜黏液瘤呈半透明囊腫樣外觀,易被誤診為結膜包涵囊腫8)。僅靠穿刺抽吸有漏診風險,因此透過切除切片進行確診非常重要8)。也需注意其與Carney複合體的關聯8)。
結膜上透明至半透明的隆起大多為良性結膜囊腫,但需要與結膜黏液瘤、皮樣囊腫等其他疾病鑑別。特別是結膜黏液瘤外觀與囊腫非常相似,僅靠穿刺有漏診風險。如果病灶不自行消退或有增大趨勢,建議至眼科進一步檢查。
5. 標準治療方法
Section titled “5. 標準治療方法”無症狀的小囊腫可以觀察追蹤。部分囊腫可能自行消退,但發生率不高。
有症狀囊腫的標準治療是完全切除。重要的是在不破壞囊壁的情況下整塊摘除,完全切除後不會復發。如果囊壁與鞏膜粘連,則需要銳性剝離 4)。
有報告一例斜視術後發生的結膜包涵囊腫(10×8 mm),局部類固醇眼藥水治療3個月無效後進行切除。術後6個月未見復發。4)
TCA注射療法
藥物:三氯乙酸10~20%
適應症:復發性病例、巨大囊腫
方法:抽吸囊內容物後注入TCA,化學燒灼上皮 6)
結果:20% TCA治療後8個月完全消失且無復發 6)
泡沫硬化療法
袋形縫合術
適應症:合併史蒂文斯-強森症候群的大型囊腫(直徑≥1 cm)
方法:將囊壁重新用作結膜穹窿的襯裡,重建眼表面2)
結果:4例患者追蹤7個月至3年無復發2)
對於有症狀的囊腫,使用人工淚液和低濃度類固醇眼藥水。僅用眼藥水使囊腫消退的情況很少見,效果不佳時需手術治療。
小的結膜包涵囊腫可能自行消退,但不常見。無症狀時可觀察。有症狀或增大時,考慮完全切除或TCA注射等治療。單純穿刺抽吸易復發,不建議。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”上皮包涵的機制
Section titled “上皮包涵的機制”結膜上皮因外傷或手術進入固有層後,迷入的上皮持續增殖形成囊腔。囊壁由非角化襯裡上皮和結締組織組成,常含杯狀細胞。杯狀細胞分泌的黏蛋白促進囊腫增大。
史蒂文斯-強森症候群中的囊腫形成
Section titled “史蒂文斯-強森症候群中的囊腫形成”史蒂文斯-強森症候群急性期出現廣泛眼表面炎症和上皮壞死2)。77%的患者出現急性眼部病變2)。炎症後的瘢痕化和沾黏過程中,殘留結膜上皮被包埋,形成大型囊腫。囊壁在組織學上與結膜上皮相似,可分泌液體濕潤眼表面2)。
先天性囊腫的形成
Section titled “先天性囊腫的形成”先天性結膜囊腫是由於胚胎發育過程中結膜上皮異常內陷所致。病理學上,觀察到囊腫內襯非角化鱗狀上皮和局部立方上皮7)。有時也被歸類為皮樣瘤的結膜型亞型7)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”2025年報告了文獻中第4例通過產前超音波檢測先天性結膜囊腫的病例7)。隨著產前影像診斷技術的進步,早期發現和計劃性手術干預的可能性正在擴大。
在治療方面,泡沫硬化療法(STS)應用於眼眶囊腫的報導1),作為一種低成本、簡便、可重複的新選擇而受到關注。TCA 20%注射作為切除後復發案例的有效替代療法,證據也在累積中6)。
對於合併史蒂文斯-強森症候群的病例,造袋術是一種創新術式,利用囊腫壁重建結膜穹窿2),期待未來病例累積和長期結果的驗證。
在鑑別診斷中,已指出結膜黏液瘤漏診的風險8),對於呈囊腫樣外觀的病變,再次認識到切除活檢而非單純穿刺進行確診的重要性。
8. 參考文獻
Section titled “8. 參考文獻”- Thomas R, Grover A. Foam sclerotherapy for conjunctival inclusion cyst post evisceration. Cureus. 2023;15(7):e42505.
- Li J, Huang Y. Marsupialization of conjunctival inclusion cyst in Stevens-Johnson syndrome. Adv Ophthalmol Pract Res. 2023;3(4):194-199.
- Ponces Ramalho J, Ferreira A, Beirão JM. Giant conjunctival cyst of the orbit in a patient with previous enucleation. Case Rep Ophthalmol. 2024;15:197-203.
- Takahashi Y, Katori N, Asamura S. A case of conjunctival cyst required removal six months after strabismus surgery. Cureus. 2024;16(8):e67791.
- Teope JKC, Nida SN, Kaleem MA. Primary orbital conjunctival cyst associated with the inferior rectus muscle. Cureus. 2024;16(11):e73181.
- Lopez-Fontanet JJ, Rodríguez-González A, Oliver AL. Recurring giant conjunctival cyst effectively treated with 20% trichloroacetic acid. Cureus. 2024;16(12):e76099.
- Gabbard R, Caranfa JT, Bender JR, et al. Congenital conjunctival cyst detected by prenatal ultrasound. Am J Ophthalmol Case Rep. 2025;37:102176.
- Park ESY, Park KH, Kim T, Chung EJ. A rare case of conjunctival myxoma initially misdiagnosed as a conjunctival inclusion cyst. Korean J Ophthalmol. 2021;35(5):412-414.
- American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. San Francisco: AAO; 2024.
