Relacionado con cirugía
Cirugía de estrabismo: incidencia 0.25–2.3%4)9)
Cirugía de glaucoma: puede ocurrir después de una trabeculectomía
Cirugía de pterigión: tiende a ocurrir en el sitio del defecto conjuntival
Enucleación: 3–7% con implante3)

Un quiste de inclusión conjuntival es una lesión quística benigna en la que el epitelio conjuntival se introduce en la lámina propia de la mucosa y forma una pared quística. La pared del quiste está compuesta por epitelio no queratinizado que contiene células caliciformes, y la luz contiene líquido transparente a ligeramente turbio que incluye queratina, mucina y restos epiteliales.
Los quistes conjuntivales se clasifican en los siguientes tres tipos según el mecanismo de formación.
| Clasificación | Características |
|---|---|
| Quiste de inclusión | Por inclusión epitelial |
| Quiste linfático | Linfangiectasia |
| Quiste de retención | Origen de glándula lagrimal accesoria |
Los quistes conjuntivales representan el 3% de todos los quistes orbitarios. Se clasifican ampliamente en primarios (congénitos) y secundarios (adquiridos). Los congénitos resultan de la invaginación excesiva del epitelio de la carúncula o de la conjuntiva fórnix durante el desarrollo embrionario.
La edad promedio de aparición es alrededor de los 47 años, sin diferencia de género. Entre los quistes conjuntivales, los quistes de inclusión son los más frecuentes, representando aproximadamente el 80%. Solo se han reportado 6 casos de quistes congénitos adheridos al recto lateral o al recto inferior en la literatura5).
Los quistes conjuntivales se clasifican principalmente en tres tipos: ① Quiste de inclusión conjuntival: formado por epitelio conjuntival ectópico, el más común. ② Quiste linfático: causado por dilatación de los vasos linfáticos. ③ Quiste de retención: formado en el fórnix debido a la obstrucción de los conductos secretores de las glándulas lagrimales accesorias (glándulas de Wolfring, glándulas de Krause). Todos son benignos, pero a veces es necesario diferenciarlos de tumores malignos, por lo que se recomienda una consulta oftalmológica.
Los quistes pequeños suelen ser asintomáticos. Cuando el quiste aumenta de tamaño, roza con la conjuntiva palpebral durante el parpadeo, causando sensación de cuerpo extraño y lagrimeo. Los quistes gigantes pueden presentar restricción del movimiento ocular, diplopía y proptosis. Algunos pacientes consultan por problemas estéticos. Se han reportado quistes congénitos gigantes detectados por ecografía prenatal7).
El examen con lámpara de hendidura revela una elevación abovedada translúcida en la conjuntiva bulbar. Es móvil y transiluminable. Cuando las células epiteliales se depositan en el fondo del quiste, puede aparecer como un seudohypopyon.
Los quistes después de la cirugía de estrabismo ocurren comúnmente en la conjuntiva temporal y se hacen evidentes de 3 a 6 meses después de la cirugía4). Los quistes orbitarios después de la enucleación a menudo se descubren debido a la dificultad para retener la prótesis1)3).
La causa más común es la cirugía oftálmica. Los quistes se forman cuando el epitelio conjuntival queda atrapado inadvertidamente en el tejido subconjuntival durante la cirugía.
Relacionado con cirugía
Cirugía de estrabismo: incidencia 0.25–2.3%4)9)
Cirugía de glaucoma: puede ocurrir después de una trabeculectomía
Cirugía de pterigión: tiende a ocurrir en el sitio del defecto conjuntival
Enucleación: 3–7% con implante3)
No relacionado con cirugía
Traumatismo: lesión penetrante o contusa de la superficie ocular
Inflamación: el síndrome de Stevens-Johnson (SJS) causa inflamación conjuntival extensa y adherencias en la fase aguda2)
Anestesia subtenoniana: formación de quiste en el sitio de inyección
Idiopática: a menudo de causa desconocida
Se cree que es causada por una invaginación excesiva del epitelio caruncular o de la conjuntiva fórnix durante la embriogénesis5). Solo se han reportado 4 casos de quistes conjuntivales congénitos detectados por ecografía prenatal en la literatura7).
McCarthy y colaboradores han propuesto tres mecanismos para la formación de quistes tras la enucleación3): (1) proliferación de tejido conjuntival colocado en la órbita durante la enucleación, (2) invaginación de la conjuntiva evertida tras el cierre de la herida, y (3) proliferación epitelial descendente tras la extrusión del implante.
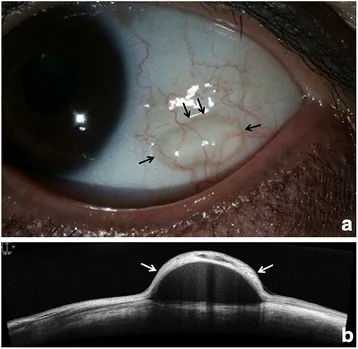
Se observa una elevación abovedada translúcida, buena movilidad y transiluminación. La tinción con fluoresceína suele ser negativa.
La luz del quiste se representa como un área hiporreflectiva con una pared quística delgada e hiperreflectiva. Imágenes hiperreflectivas granulares dispersas en la luz sugieren un quiste de inclusión. Es excelente para evaluar quistes pequeños.
La luz del quiste se representa como un área hipoecoica. Pueden observarse partículas flotantes en quistes secundarios. Es superior a la OCT de segmento anterior en la evaluación de los límites del tumor y la pared posterior.
El diagnóstico definitivo se basa en los hallazgos patológicos. La pared del quiste está revestida por epitelio cuboideo a cilíndrico no queratinizado que contiene células caliciformes, característico de los quistes de inclusión epitelial conjuntival4). Por lo general, no se observan cambios inflamatorios o granulomatosos4).
| Enfermedad a diferenciar | Principales características diferenciales |
|---|---|
| Quiste linfático | Multilocular, alta transparencia |
| Mixoma conjuntival | Sólido, no apto para punción8) |
| Quiste dermoide | Epitelio queratinizado, erosión ósea |
El mixoma conjuntival presenta una apariencia quística translúcida y se confunde fácilmente con un quiste de inclusión conjuntival8). La aspiración por punción por sí sola conlleva el riesgo de pasar por alto el diagnóstico, por lo que es importante el diagnóstico definitivo mediante biopsia escisional8). También se debe prestar atención a su asociación con el complejo de Carney8).
La mayoría de las protuberancias conjuntivales transparentes a translúcidas son quistes conjuntivales benignos, pero es necesario diferenciarlos de otras enfermedades como el mixoma conjuntival y el quiste dermoide. En particular, el mixoma conjuntival tiene una apariencia muy similar a un quiste, por lo que existe el riesgo de pasarlo por alto solo con la punción. Si la lesión no se resuelve espontáneamente o muestra tendencia a aumentar de tamaño, se recomienda una evaluación oftalmológica.
Los quistes pequeños asintomáticos pueden ser observados. Pueden resolverse espontáneamente, pero esto no es frecuente.
El tratamiento estándar para los quistes sintomáticos es la escisión completa. Es importante extirpar el quiste en bloque sin romper la pared del quiste; si se extirpa por completo, no se produce recurrencia. Si la pared del quiste está adherida a la esclerótica, se requiere disección cortante 4).
Se ha reportado un caso de un quiste de inclusión conjuntival de 10×8 mm que se desarrolló después de una cirugía de estrabismo, que no respondió a las gotas oftálmicas de esteroides tópicos durante 3 meses y finalmente fue extirpado. No se observó recurrencia a los 6 meses postoperatorios. 4)
Terapia de inyección de TCA
Agente: Ácido tricloroacético al 10–20%
Indicaciones: Casos recurrentes, quistes gigantes
Método: Después de aspirar el contenido del quiste, se inyecta TCA para cauterizar químicamente el epitelio 6)
Resultados: Resolución completa y sin recurrencia a los 8 meses con TCA al 20% 6)
Escleroterapia con espuma
Agente: Solución de espuma de tetradecilsulfato de sodio (STS)
Indicaciones: Quistes orbitarios después de enucleación
Método: Después de la punción y aspiración del quiste, se inyecta espuma de STS para inducir fibrosis de la pared del quiste 1)
Resultados: Resolución completa a las 6 semanas 1)
Marsupialización
Indicaciones: Quistes grandes (diámetro ≥1 cm) asociados con síndrome de Stevens-Johnson
Método: Reconstruir la superficie ocular reutilizando la pared del quiste como revestimiento del fondo de saco conjuntival2)
Resultados: Sin recurrencia en 4 casos durante un seguimiento de 7 meses a 3 años2)
Para quistes sintomáticos, se usan lágrimas artificiales y gotas oftálmicas de corticosteroides de baja potencia. Es raro que los quistes se resuelvan solo con gotas; si es insuficiente, está indicada la cirugía.
Los quistes de inclusión conjuntival pequeños pueden resolverse espontáneamente, pero no es frecuente. Si son asintomáticos, es posible la observación. Si son sintomáticos o tienden a crecer, se consideran tratamientos como la escisión completa o la inyección de TCA. No se recomienda la aspiración simple debido a la alta recurrencia.
Cuando el epitelio conjuntival queda atrapado en la sustancia propia debido a un traumatismo o cirugía, el epitelio atrapado continúa proliferando y forma una cavidad quística. La pared del quiste consiste en epitelio de revestimiento no queratinizado y tejido conectivo, a menudo con células caliciformes. La secreción de mucina por las células caliciformes contribuye al agrandamiento del quiste.
En la fase aguda del síndrome de Stevens-Johnson, se produce una inflamación extensa de la superficie ocular y necrosis epitelial2). La afectación ocular aguda en el síndrome de Stevens-Johnson se observa en el 77% de los pacientes2). Durante el proceso de cicatrización y adherencia postinflamatoria, el epitelio conjuntival residual queda atrapado, formando quistes grandes. La pared del quiste es histológicamente similar al epitelio conjuntival y puede secretar líquido para humedecer la superficie ocular2).
Los quistes conjuntivales congénitos resultan de una invaginación anormal del epitelio conjuntival durante el desarrollo embrionario. Patológicamente, se observan como quistes revestidos por epitelio escamoso no queratinizado y epitelio cúbico focal 7). También pueden clasificarse como una variante conjuntivoide de los tumores dermoides 7).
El cuarto caso de detección ecográfica prenatal de un quiste conjuntival congénito se reportó en 2025 7). Con los avances en las técnicas de imagen prenatal, se está ampliando la posibilidad de detección temprana e intervención quirúrgica planificada.
En cuanto al tratamiento, se ha reportado la aplicación de escleroterapia con espuma (STS) en quistes orbitarios 1), atrayendo la atención como una nueva opción de bajo costo, simple y repetible. La inyección de TCA al 20% también está acumulando evidencia como una alternativa efectiva para casos recurrentes después de la resección 6).
La marsupialización para casos complicados con síndrome de Stevens-Johnson es una técnica innovadora que utiliza la pared del quiste para la reconstrucción del fondo de saco conjuntival 2), y se espera una mayor acumulación de casos y verificación de resultados a largo plazo.
En el diagnóstico diferencial, se ha señalado el riesgo de pasar por alto un mixoma conjuntival 8), y se está reafirmando la importancia del diagnóstico definitivo mediante biopsia por escisión en lugar de solo punción para lesiones con apariencia quística.