Liên quan đến Phẫu thuật
Phẫu thuật lác: Tỷ lệ mắc 0,25–2,3%4)9)
Phẫu thuật glôcôm: Có thể xảy ra sau phẫu thuật cắt bè
Phẫu thuật mộng: Thường xảy ra tại vị trí khuyết kết mạc
Phẫu thuật bỏ mắt: Có cấy ghép 3–7%3)

Nang kết mạc do lấn sâu (conjunctival inclusion cyst) là tổn thương dạng nang lành tính trong đó biểu mô kết mạc lấn vào lớp đệm niêm mạc và tạo thành thành nang. Thành nang được cấu tạo bởi biểu mô không sừng hóa chứa tế bào hình đài, và lòng nang chứa dịch trong đến hơi đục bao gồm keratin, mucin và mảnh vụn biểu mô.
Nang kết mạc được phân loại theo cơ chế hình thành thành 3 loại:
| Phân loại | Đặc điểm |
|---|---|
| Nang lấn sâu | Do biểu mô lấn sâu |
| Nang bạch huyết | Giãn bạch mạch |
| Nang ứ đọng | Từ tuyến lệ phụ |
Nang kết mạc chiếm 3% tổng số nang hốc mắt. Được chia thành nguyên phát (bẩm sinh) và thứ phát (mắc phải). Nguyên nhân bẩm sinh là do sự xâm lấn quá mức của biểu mô lệ quản hoặc kết mạc vòm trong quá trình phát triển phôi thai.
Tuổi khởi phát trung bình khoảng 47 tuổi, không có khác biệt về giới tính. Trong số các nang kết mạc, nang bao gồm là thường gặp nhất, chiếm khoảng 80%. Chỉ có 6 trường hợp nang bẩm sinh bám vào cơ trực ngoài hoặc trực dưới được báo cáo trong y văn5).
Nang kết mạc chủ yếu được phân thành 3 loại: ① Nang bao gồm kết mạc: hình thành do sự lạc chỗ của biểu mô kết mạc, phổ biến nhất. ② Nang bạch huyết: xảy ra do giãn các mạch bạch huyết. ③ Nang ứ đọng: hình thành ở vòm do tắc ống bài tiết của tuyến lệ phụ (tuyến Wolfring và Krause). Tất cả đều lành tính, nhưng đôi khi cần phân biệt với u ác tính, vì vậy nên đi khám bác sĩ nhãn khoa.
Nang nhỏ thường không có triệu chứng. Khi nang to lên, nó cọ xát với kết mạc mi khi chớp mắt, gây cảm giác dị vật và chảy nước mắt. Ở nang khổng lồ, có thể gây hạn chế vận nhãn, song thị và lồi mắt. Một số bệnh nhân đến khám vì vấn đề thẩm mỹ. Nang bẩm sinh khổng lồ đã được phát hiện qua siêu âm trước sinh7).
Khám bằng đèn khe thấy một khối lồi hình vòm bán trong suốt ở kết mạc nhãn cầu. Khối di động tốt và có tính thấu quang. Khi tế bào biểu mô lắng đọng ở đáy nang, có thể tạo hình ảnh giống mủ tiền phòng giả (pseudohypopyon).
Nang sau phẫu thuật lác thường xuất hiện ở kết mạc thái dương, biểu hiện sau 3-6 tháng phẫu thuật4). Nang hốc mắt sau múc mắt thường được phát hiện do khó giữ mắt giả1)3).
Nguyên nhân phổ biến nhất là phẫu thuật mắt. Nang hình thành khi biểu mô kết mạc vô tình bị kẹt trong mô dưới kết mạc trong quá trình phẫu thuật.
Liên quan đến Phẫu thuật
Phẫu thuật lác: Tỷ lệ mắc 0,25–2,3%4)9)
Phẫu thuật glôcôm: Có thể xảy ra sau phẫu thuật cắt bè
Phẫu thuật mộng: Thường xảy ra tại vị trí khuyết kết mạc
Phẫu thuật bỏ mắt: Có cấy ghép 3–7%3)
Không liên quan đến Phẫu thuật
Chấn thương: Vết thương xuyên thấu hoặc đụng dập bề mặt mắt
Viêm: Trong hội chứng Stevens-Johnson (SJS), viêm kết mạc lan rộng và dính ở giai đoạn cấp là nguyên nhân2)
Gây tê dưới bao Tenon: Hình thành nang tại vị trí tiêm
Vô căn: Thường không rõ nguyên nhân
Được cho là do sự xâm lấn quá mức của biểu mô lệ đạo hoặc kết mạc vòm trong quá trình phát triển phôi thai5). Chỉ có 4 trường hợp nang kết mạc bẩm sinh được phát hiện bằng siêu âm trước sinh được báo cáo trong y văn7).
Sau khi cắt bỏ nhãn cầu, ba cơ chế hình thành nang đã được McCarthy và cộng sự đề xuất 3): ① Sự tăng sinh của mô kết mạc còn sót lại trong hốc mắt trong quá trình cắt bỏ, ② Sự lồng vào của kết mạc bị lật sau khi đóng vết thương, ③ Sự tăng sinh biểu mô đi xuống sau khi túi độn bị đẩy ra.
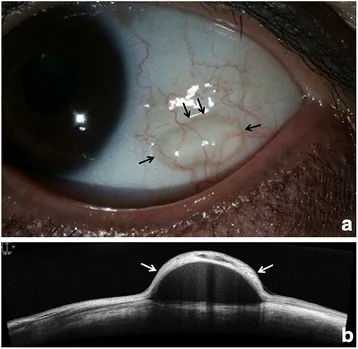
Xác nhận một khối nhô hình vòm trong suốt, khả năng di động tốt và khả năng xuyên sáng. Nhuộm fluorescein thường âm tính.
Khoang nang xuất hiện dưới dạng vùng phản xạ thấp với thành nang mỏng phản xạ cao. Nếu có các chấm phản xạ cao dạng hạt rải rác trong khoang, điều này gợi ý nang bao gồm. Tuyệt vời để đánh giá các nang nhỏ.
Khoang nang xuất hiện dưới dạng vùng giảm âm. Trong nang thứ phát, có thể thấy các hạt lơ lửng. Vượt trội hơn AS-OCT trong đánh giá ranh giới khối u và thành sau.
Chẩn đoán xác định dựa trên kết quả bệnh lý. Thành nang được lót bởi biểu mô hình khối đến hình trụ không sừng hóa chứa tế bào đài, đặc trưng của nang bao gồm kết mạc 4). Thường không thấy thay đổi viêm hoặc u hạt 4).
| Bệnh cần phân biệt | Điểm phân biệt chính |
|---|---|
| Nang bạch huyết | Nhiều ngăn, độ trong suốt cao |
| U nhầy kết mạc | Đặc, không thích hợp chọc hút8) |
| Nang bì | Biểu mô sừng hóa, bào mòn xương |
U nhầy kết mạc có dạng nang bán trong suốt và dễ bị chẩn đoán nhầm là nang bao gồm kết mạc8). Chỉ chọc hút có nguy cơ bỏ sót, do đó chẩn đoán xác định bằng sinh thiết cắt bỏ là quan trọng8). Cũng cần chú ý đến mối liên quan với phức hợp Carney8).
Hầu hết các khối phồng trong suốt đến bán trong suốt ở kết mạc là nang kết mạc lành tính, nhưng cần phân biệt với các bệnh khác như u nhầy kết mạc và nang bì. Đặc biệt, u nhầy kết mạc có hình dạng rất giống nang, do đó chỉ chọc hút có nguy cơ bỏ sót. Nếu không tự thoái lui hoặc có xu hướng to lên, nên khám mắt chuyên sâu.
Các nang nhỏ không triệu chứng có thể theo dõi. Đôi khi có thể tự thoái lui nhưng không thường xuyên.
Điều trị tiêu chuẩn cho nang có triệu chứng là cắt bỏ hoàn toàn. Điều quan trọng là lấy toàn bộ nang mà không làm vỡ thành nang; nếu lấy hết, sẽ không tái phát. Nếu thành nang dính vào củng mạc, cần bóc tách sắc 4).
Đã báo cáo trường hợp nang kết mạc 10×8 mm phát sinh sau phẫu thuật lác, không đáp ứng với thuốc nhỏ steroid tại chỗ trong 3 tháng và phải cắt bỏ. Không thấy tái phát sau 6 tháng phẫu thuật. 4)
Liệu pháp tiêm TCA
Thuốc: Axit trichloroacetic 10-20%
Chỉ định: Trường hợp tái phát, nang khổng lồ
Phương pháp: Sau khi hút dịch nang, tiêm TCA để đốt hóa học biểu mô 6)
Kết quả: Với TCA 20%, biến mất hoàn toàn không tái phát sau 8 tháng 6)
Liệu pháp xơ hóa bọt
Thuốc: Dung dịch bọt natri tetradecyl sulfat (STS)
Chỉ định: Nang hốc mắt sau khoét bỏ nhãn cầu
Phương pháp: Sau khi hút nang, tiêm bọt STS để làm xơ hóa thành nang 1)
Kết quả: Biến mất hoàn toàn trong 6 tuần 1)
Mở nang (Marsupialization)
Chỉ định: Nang lớn (đường kính ≥1 cm) kết hợp với hội chứng Stevens-Johnson
Phương pháp: Tái sử dụng thành nang làm lớp lót của cùng đồ kết mạc để tái tạo bề mặt nhãn cầu2)
Kết quả: Ở 4 ca, không tái phát trong thời gian theo dõi từ 7 tháng đến 3 năm2)
Đối với nang có triệu chứng, sử dụng nước mắt nhân tạo và thuốc nhỏ mắt steroid liều thấp. Hiếm khi nang biến mất chỉ bằng thuốc nhỏ mắt; nếu hiệu quả không đủ, phẫu thuật được chỉ định.
Nang bao gồm kết mạc nhỏ đôi khi có thể tự biến mất, nhưng không thường xuyên. Nếu không có triệu chứng, có thể theo dõi. Nếu có triệu chứng hoặc có xu hướng to lên, các phương pháp điều trị như cắt bỏ hoàn toàn hoặc tiêm TCA được xem xét. Chọc hút đơn giản không được khuyến cáo vì dễ tái phát.
Khi biểu mô kết mạc bị lạc vào lớp đệm (substantia propria) do chấn thương hoặc phẫu thuật, biểu mô lạc chỗ tiếp tục tăng sinh tạo thành khoang nang. Thành nang bao gồm biểu mô không sừng hóa và mô liên kết, thường chứa tế bào đài. Sự tiết nhầy của tế bào đài góp phần làm nang to ra.
Trong giai đoạn cấp của hội chứng Stevens-Johnson, xảy ra viêm lan rộng bề mặt nhãn cầu và hoại tử biểu mô2). Tổn thương mắt cấp trong hội chứng Stevens-Johnson gặp ở 77% bệnh nhân2). Trong quá trình sẹo hóa và dính sau viêm, biểu mô kết mạc còn sót lại bị bao gồm tạo thành nang lớn. Thành nang tương tự về mô học với biểu mô kết mạc và có thể tiết dịch để làm ẩm bề mặt nhãn cầu2).
U nang kết mạc bẩm sinh do sự xâm lấn bất thường của biểu mô kết mạc trong quá trình phát triển phôi thai. Về mặt bệnh lý, chúng được quan sát dưới dạng u nang được lót bởi biểu mô vảy không sừng hóa và biểu mô hình khối khu trú 7). Đôi khi được phân loại là biến thể dạng kết mạc (conjunctivoid variant) của u bì 7).
Việc phát hiện trước sinh u nang kết mạc bẩm sinh bằng siêu âm đã được báo cáo là trường hợp thứ 4 trong y văn vào năm 2025 7). Với sự tiến bộ của kỹ thuật hình ảnh trước sinh, khả năng phát hiện sớm và can thiệp phẫu thuật có kế hoạch đang mở rộng.
Về mặt điều trị, ứng dụng liệu pháp xơ hóa bọt (STS) cho u nang hốc mắt đã được báo cáo 1) và đang thu hút sự chú ý như một lựa chọn mới chi phí thấp, đơn giản và có thể lặp lại. Tiêm TCA 20% cũng đang được tích lũy như một liệu pháp thay thế hiệu quả cho các trường hợp tái phát sau cắt bỏ 6).
Phẫu thuật mở túi (marsupialization) trong các trường hợp có hội chứng Stevens-Johnson là một thủ thuật sáng tạo sử dụng thành nang để tái tạo vòm kết mạc 2), và hy vọng sẽ có sự tích lũy ca bệnh và kiểm chứng kết quả dài hạn trong tương lai.
Trong chẩn đoán phân biệt, nguy cơ bỏ sót u nhầy kết mạc đã được chỉ ra 8), và tầm quan trọng của chẩn đoán xác định bằng sinh thiết cắt bỏ, không chỉ chọc hút, đối với các tổn thương có dạng nang đang được nhấn mạnh lại.