เกี่ยวข้องกับการผ่าตัด
การผ่าตัดตาเหล่: อุบัติการณ์ 0.25–2.3%4)9)
การผ่าตัดต้อหิน: อาจเกิดขึ้นหลังการตัดท่อระบายน้ำ
การผ่าตัดต้อเนื้อ: มักเกิดบริเวณที่เยื่อบุตาขาด
การควักลูกตา: มีการใส่รากเทียม 3–7%3)

ถุงน้ำเยื่อบุตาชนิด inclusion cyst (conjunctival inclusion cyst) เป็นรอยโรคชนิดถุงน้ำที่ไม่ร้ายแรง ซึ่งเยื่อบุเยื่อบุตาลุกล้ำเข้าไปในชั้น lamina propria ของเยื่อเมือกและก่อตัวเป็นผนังถุงน้ำ ผนังถุงน้ำประกอบด้วยเยื่อบุที่ไม่มีการสร้างเคราตินซึ่งมีเซลล์กอบเล็ต และภายในมีของเหลวใสถึงขุ่นเล็กน้อยซึ่งประกอบด้วยเคราติน มิวซิน และเศษเยื่อบุ
ถุงน้ำเยื่อบุตาแบ่งตามกลไกการเกิดเป็น 3 ชนิด:
| การจำแนกประเภท | ลักษณะ |
|---|---|
| Inclusion cyst | เกิดจากการลุกล้ำของเยื่อบุ |
| ถุงน้ำเหลือง | การขยายตัวของท่อน้ำเหลือง |
| ถุงน้ำคั่ง | จากต่อมน้ำตาเสริม |
ถุงน้ำเยื่อบุตาคิดเป็น 3% ของถุงน้ำในเบ้าตาทั้งหมด แบ่งเป็นชนิดปฐมภูมิ (แต่กำเนิด) และทุติยภูมิ (ภายหลัง) ชนิดแต่กำเนิดเกิดจากการรุกล้ำของเยื่อบุหัวตาหรือเยื่อบุตาส่วนโค้งมากเกินไปในระหว่างการพัฒนาของตัวอ่อน
อายุเฉลี่ยที่เริ่มมีอาการประมาณ 47 ปี ไม่มีความแตกต่างทางเพศ ในบรรดาถุงน้ำเยื่อบุตา ถุงน้ำชนิด inclusion พบบ่อยที่สุด คิดเป็นประมาณ 80% มีรายงานถุงน้ำแต่กำเนิดที่ยึดติดกับกล้ามเนื้อเรกตัสด้านข้างหรือด้านล่างเพียง 6 รายในเอกสารทางการแพทย์5)
ถุงน้ำเยื่อบุตาแบ่งออกเป็น 3 ประเภทหลัก: ① ถุงน้ำ inclusion เยื่อบุตา: เกิดจากเยื่อบุผิวเยื่อบุตาที่หลงเข้าไป พบบ่อยที่สุด ② ถุงน้ำเหลือง: เกิดจากการขยายตัวของท่อน้ำเหลือง ③ ถุงน้ำคั่ง: เกิดในส่วนโค้งของเยื่อบุตาจากการอุดตันของท่อขับของต่อมน้ำตาเสริม (ต่อม Wolfring และ Krause) ทั้งหมดเป็นชนิดไม่ร้าย แต่บางครั้งต้องแยกจากเนื้องอกมะเร็ง ดังนั้นแนะนำให้พบจักษุแพทย์
ถุงน้ำขนาดเล็กมักไม่มีอาการ เมื่อถุงน้ำโตขึ้น จะเสียดสีกับเยื่อบุตาส่วนเปลือกตาขณะกระพริบตา ทำให้เกิดอาการรู้สึกมีสิ่งแปลกปลอมและน้ำตาไหล ในถุงน้ำขนาดใหญ่ อาจเกิดการจำกัดการเคลื่อนไหวของลูกตา ตาเห็นซ้อน และตาโปน ผู้ป่วยบางรายมาพบแพทย์ด้วยปัญหาด้านความสวยงาม มีรายงานการตรวจพบถุงน้ำแต่กำเนิดขนาดใหญ่ด้วยอัลตราซาวนด์ก่อนคลอด7)
การตรวจด้วยกล้อง slit-lamp พบรอยนูนรูปโดมกึ่งโปร่งใสที่เยื่อบุตาส่วนลูกตา เคลื่อนที่ได้ดีและให้แสงผ่านได้ เมื่อเซลล์เยื่อบุผิวตกตะกอนที่ก้นถุงน้ำ อาจมีลักษณะคล้ายหนองในช่องหน้าตาเทียม (pseudohypopyon)
ถุงน้ำหลังผ่าตัดตาเหล่มักเกิดที่เยื่อบุตาส่วนขมับ และปรากฏชัดหลังผ่าตัด 3-6 เดือน4) ถุงน้ำในเบ้าตาหลังการควักลูกตามักพบเนื่องจากความยากในการใส่ตาเทียม1)3)
สาเหตุที่พบบ่อยที่สุดคือการผ่าตัดตา ถุงน้ำเกิดขึ้นเมื่อเยื่อบุตาถูกกักไว้ในเนื้อเยื่อใต้เยื่อบุตาโดยไม่ได้ตั้งใจระหว่างการผ่าตัด
เกี่ยวข้องกับการผ่าตัด
การผ่าตัดตาเหล่: อุบัติการณ์ 0.25–2.3%4)9)
การผ่าตัดต้อหิน: อาจเกิดขึ้นหลังการตัดท่อระบายน้ำ
การผ่าตัดต้อเนื้อ: มักเกิดบริเวณที่เยื่อบุตาขาด
การควักลูกตา: มีการใส่รากเทียม 3–7%3)
ไม่เกี่ยวข้องกับการผ่าตัด
การบาดเจ็บ: บาดแผลทะลุหรือฟกช้ำที่ผิวตา
การอักเสบ: ในกลุ่มอาการสตีเวนส์-จอห์นสัน (SJS) การอักเสบของเยื่อบุตาอย่างกว้างขวางและการยึดเกาะในระยะเฉียบพลันเป็นสาเหตุ2)
การฉีดยาชาใต้แคปซูลเทนอน: การเกิดถุงน้ำบริเวณที่ฉีด
ไม่ทราบสาเหตุ: มักไม่ทราบสาเหตุ
เชื่อว่าเกิดจากการรุกล้ำของเยื่อบุหัวตาหรือเยื่อบุตาส่วนฟอร์นิกซ์มากเกินไปในระหว่างการพัฒนาของตัวอ่อน5) มีรายงานผู้ป่วยถุงน้ำเยื่อบุตาแต่กำเนิดที่ตรวจพบโดยอัลตราซาวนด์ก่อนคลอดเพียง 4 รายในเอกสาร7).
หลังการตัดลูกตาออก มีการเสนอสามกลไกของการเกิดถุงน้ำโดย McCarthy และคณะ 3): ① การเจริญเติบโตของเนื้อเยื่อเยื่อบุตาที่เหลืออยู่ในเบ้าตาระหว่างการตัดลูกตา ② การฝังตัวของเยื่อบุตาที่พลิกกลับหลังการปิดแผล ③ การเจริญเติบโตของเยื่อบุผิวลงด้านล่างหลังการหลุดของวัสดุปลูกฝัง
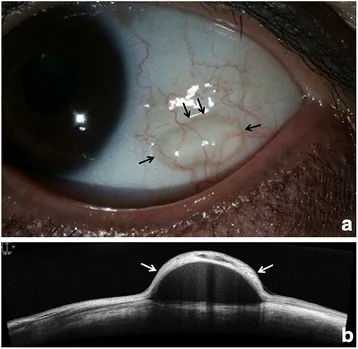
ยืนยันการมีตุ่มนูนรูปโดมโปร่งแสง การเคลื่อนที่ได้ดี และการส่องผ่านแสง การย้อมฟลูออเรสซีนมักให้ผลลบ
โพรงถุงน้ำปรากฏเป็นบริเวณสะท้อนต่ำ มีผนังถุงน้ำบางสะท้อนสูง หากมีจุดสะท้อนสูงแบบเม็ดกระจายในโพรง แสดงถึงถุงน้ำชนิด inclusion เหมาะอย่างยิ่งสำหรับการประเมินถุงน้ำขนาดเล็ก
โพรงถุงน้ำปรากฏเป็นบริเวณสะท้อนเสียงต่ำ ในถุงน้ำทุติยภูมิอาจพบอนุภาคลอย ดีกว่า AS-OCT ในการประเมินขอบของเนื้องอกและผนังด้านหลัง
การวินิจฉัยที่แน่นอนขึ้นอยู่กับผลทางพยาธิวิทยา ผนังถุงน้ำบุด้วยเยื่อบุผิวรูปลูกบาศก์ถึงทรงกระบอกไม่สร้างเคราตินซึ่งมีเซลล์กุณโฑ เป็นลักษณะเฉพาะของถุงน้ำเยื่อบุตาชนิด inclusion 4) โดยปกติไม่พบการเปลี่ยนแปลงอักเสบหรือแกรนูโลมา 4)
| โรคที่ต้องแยก | จุดแยกหลัก |
|---|---|
| ถุงน้ำเหลือง | หลายช่อง โปร่งแสงสูง |
| เนื้องอกเมือกเยื่อบุตา | ตัน ไม่เหมาะกับการเจาะดูด8) |
| ถุงน้ำเดอร์มอยด์ | เยื่อบุผิวเคราติน กัดกร่อนกระดูก |
เนื้องอกเมือกเยื่อบุตามีลักษณะคล้ายถุงน้ำโปร่งแสงและมักถูกวินิจฉัยผิดเป็นถุงน้ำรวมเยื่อบุตา8) การเจาะดูดเพียงอย่างเดียวมีความเสี่ยงที่จะพลาด ดังนั้นการวินิจฉัยที่แน่นอนโดยการตัดชิ้นเนื้อจึงสำคัญ8) ควรระวังความเกี่ยวข้องกับกลุ่มอาการคาร์นีย์ด้วย8).
ตุ่มใสถึงกึ่งใสที่เยื่อบุตาส่วนใหญ่เป็นถุงน้ำเยื่อบุตาชนิดไม่ร้าย แต่ต้องแยกจากโรคอื่น เช่น เนื้องอกเมือกเยื่อบุตาและถุงน้ำเดอร์มอยด์ โดยเฉพาะเนื้องอกเมือกเยื่อบุตามีลักษณะคล้ายถุงน้ำมาก ดังนั้นการเจาะดูดเพียงอย่างเดียวมีความเสี่ยงที่จะพลาด หากไม่หายไปเองหรือมีแนวโน้มโตขึ้น แนะนำให้ตรวจตาโดยละเอียด
ถุงน้ำขนาดเล็กที่ไม่มีอาการสามารถสังเกตอาการได้ บางครั้งอาจหายไปเองแต่ไม่บ่อยนัก
การรักษามาตรฐานสำหรับถุงน้ำที่มีอาการคือการตัดออกทั้งหมด สิ่งสำคัญคือต้องนำถุงน้ำออกเป็นก้อนเดียวโดยไม่ทำให้ผนังถุงน้ำแตก หากตัดออกทั้งหมดจะไม่เกิดการกลับเป็นซ้ำ หากผนังถุงน้ำยึดติดกับตาขาว จำเป็นต้องมีการผ่าแบบคม 4)
มีรายงานกรณีถุงน้ำเยื่อบุตาชนิด inclusion ขนาด 10×8 มม. ที่เกิดขึ้นหลังการผ่าตัดตาเหล่ ไม่ตอบสนองต่อยาหยอดตาสเตียรอยด์เฉพาะที่เป็นเวลา 3 เดือน จึงต้องตัดออก หลังผ่าตัด 6 เดือนไม่พบการกลับเป็นซ้ำ 4)
การรักษาด้วยการฉีด TCA
ยา: กรดไตรคลอโรอะซีติก 10-20%
ข้อบ่งชี้: กรณีกลับเป็นซ้ำ, ถุงน้ำขนาดใหญ่
วิธีการ: หลังจากดูดเนื้อหาในถุงน้ำออก ฉีด TCA เพื่อจี้เยื่อบุผิวด้วยสารเคมี 6)
ผลลัพธ์: ด้วย TCA 20% หายไปโดยสมบูรณ์ไม่กลับเป็นซ้ำหลัง 8 เดือน 6)
การรักษาด้วยโฟมเส้นโลหิตตีบ
ยา: สารละลายโฟมโซเดียมเตตราเดซิลซัลเฟต (STS)
ข้อบ่งชี้: ถุงน้ำในเบ้าตาหลังการเอาลูกตาออก
วิธีการ: หลังจากดูดถุงน้ำ ฉีดโฟม STS เพื่อทำให้ผนังถุงน้ำเกิดพังผืด 1)
ผลลัพธ์: หายไปโดยสมบูรณ์ภายใน 6 สัปดาห์ 1)
การทำ Marsupialization
ข้อบ่งชี้: ถุงน้ำขนาดใหญ่ (เส้นผ่านศูนย์กลาง ≥1 ซม.) ที่เกิดร่วมกับกลุ่มอาการสตีเวนส์-จอห์นสัน
วิธีการ: นำผนังถุงน้ำมาใช้เป็นเยื่อบุของรอยต่อเยื่อบุตาเพื่อสร้างพื้นผิวตาขึ้นใหม่2)
ผลลัพธ์: ใน 4 ราย ไม่พบการกลับเป็นซ้ำระหว่างการติดตามผล 7 เดือนถึง 3 ปี2)
สำหรับถุงน้ำที่มีอาการ ให้ใช้น้ำตาเทียมและยาหยอดตาสเตียรอยด์ความแรงต่ำ ถุงน้ำไม่ค่อยหายไปด้วยยาหยอดตาเพียงอย่างเดียว หากผลไม่เพียงพอ จะพิจารณาการผ่าตัด
ถุงน้ำเยื่อบุตาชนิด inclusion ขนาดเล็กบางครั้งอาจหายได้เอง แต่ไม่บ่อย หากไม่มีอาการ สามารถสังเกตอาการได้ หากมีอาการหรือมีแนวโน้มโตขึ้น จะพิจารณาการรักษา เช่น การตัดออกทั้งหมดหรือการฉีด TCA ไม่แนะนำให้เจาะดูดอย่างง่ายเพราะกลับเป็นซ้ำบ่อย
เมื่อเยื่อบุเยื่อบุตาถูกกักไว้ในชั้น substantia propria เนื่องจากการบาดเจ็บหรือการผ่าตัด เยื่อบุผิวที่ถูกกักไว้จะเพิ่มจำนวนต่อไปและก่อตัวเป็นโพรงถุงน้ำ ผนังถุงน้ำประกอบด้วยเยื่อบุผิวที่ไม่มีการสร้างเคราตินและเนื้อเยื่อเกี่ยวพัน มักมีเซลล์กุณโฑ การหลั่งเมือกจากเซลล์กุณโฑมีส่วนทำให้ถุงน้ำขยายใหญ่ขึ้น
ในระยะเฉียบพลันของกลุ่มอาการสตีเวนส์-จอห์นสัน จะเกิดการอักเสบอย่างกว้างขวางของพื้นผิวตาและเนื้อตายของเยื่อบุผิว2) รอยโรคตาระยะเฉียบพลันในกลุ่มอาการสตีเวนส์-จอห์นสันพบได้ใน 77% ของผู้ป่วย2) ในกระบวนการเกิดแผลเป็นและการยึดติดหลังการอักเสบ เยื่อบุเยื่อบุตาที่เหลืออยู่จะถูกกักไว้และเกิดเป็นถุงน้ำขนาดใหญ่ ผนังถุงน้ำมีลักษณะทางเนื้อเยื่อคล้ายกับเยื่อบุเยื่อบุตา และสามารถหลั่งของเหลวเพื่อทำให้พื้นผิวตาชุ่มชื้น2)
ถุงน้ำเยื่อบุตาที่มีมาแต่กำเนิดเกิดจากการรุกล้ำผิดปกติของเยื่อบุผิวเยื่อบุตาในระหว่างการพัฒนาของตัวอ่อน ทางพยาธิวิทยา พบเป็นถุงน้ำที่บุด้วยเยื่อบุผิวสความัสที่ไม่มีการสร้างเคราตินและเยื่อบุผิวรูปลูกบาศก์เฉพาะที่ 7) บางครั้งจัดเป็นชนิดย่อย conjunctivoid variant ของเดอร์มอยด์ 7)
การตรวจพบถุงน้ำเยื่อบุตาที่มีมาแต่กำเนิดก่อนคลอดด้วยอัลตราซาวนด์ได้รับการรายงานเป็นกรณีที่ 4 ในวรรณกรรมในปี 2025 7) ด้วยความก้าวหน้าของเทคนิคการถ่ายภาพก่อนคลอด ความเป็นไปได้ในการตรวจพบตั้งแต่เนิ่นๆ และการผ่าตัดตามแผนกำลังขยายตัวมากขึ้น
ในด้านการรักษา มีรายงานการประยุกต์ใช้การรักษาด้วยการทำลายเส้นเลือดด้วยโฟม (STS) สำหรับถุงน้ำในเบ้าตา 1) และกำลังได้รับความสนใจในฐานะทางเลือกใหม่ที่มีต้นทุนต่ำ ง่าย และสามารถทำซ้ำได้ การฉีด TCA 20% ก็กำลังสะสมเป็นทางเลือกการรักษาที่มีประสิทธิภาพสำหรับกรณีที่กลับเป็นซ้ำหลังการตัดออก 6)
การผ่าตัด marsupialization ในกรณีที่มีกลุ่มอาการสตีเวนส์-จอห์นสันเป็นหัตถการที่สร้างสรรค์ซึ่งใช้ผนังถุงน้ำเพื่อสร้างเยื่อบุตาส่วนฟอร์นิกซ์ขึ้นใหม่ 2) และคาดว่าจะมีการสะสมของกรณีศึกษาและการตรวจสอบผลลัพธ์ระยะยาวในอนาคต
ในการวินิจฉัยแยกโรค มีการชี้ให้เห็นถึงความเสี่ยงของการมองข้ามเนื้องอกเมือกของเยื่อบุตา 8) และความสำคัญของการวินิจฉัยที่แน่ชัดโดยการตัดชิ้นเนื้อเพื่อส่งตรวจ ไม่ใช่เพียงการเจาะดูด สำหรับรอยโรคที่มีลักษณะคล้ายถุงน้ำกำลังถูกเน้นย้ำอีกครั้ง