โรคคอรอยด์ อักเสบแบบเซอร์พิจิโนซา (SC) เป็นโรคอักเสบเรื้อรังที่ลุกลามโดยไม่ทราบสาเหตุ ซึ่งส่งผลต่อเยื่อบุผิวรงควัตถุจอตา, ชั้นเส้นเลือดฝอยคอรอยด์ และคอรอยด์
คิดเป็น 1-5% ของยูเวียอักเสบส่วนหลังทั้งหมด เป็นโรคหายากที่พบบ่อยในผู้ใหญ่ตอนต้นถึงวัยกลางคน
ลักษณะเด่นคือรอยโรคคอริโอเรตินาสีเทาเหลืองที่แผ่กระจายแบบเซอร์พิจิโนซาจากรอบหัวประสาทตา
มีการกำเริบและทุเลาสลับกัน และเมื่อแผลเป็นฝ่อลามไปถึงโฟเวีย จะทำให้สูญเสียการมองเห็น แบบถาวร
โรคคอรอยด์ อักเสบแบบเซอร์พิจิโนซาคล้ายวัณโรค (SLC) มีแนวทางการรักษาที่แตกต่างกันมาก ดังนั้นการวินิจฉัยแยกโรคจึงสำคัญอย่างยิ่ง
ไม่มีการรักษาที่ชัดเจน การรักษาหลักคือการใช้คอร์ติโคสเตียรอยด์ และยากดภูมิคุ้มกันร่วมกันในระยะยาว
ผู้ป่วยมากถึง 35% มีเส้นเลือดใหม่ในคอรอยด์ ซึ่งส่งผลต่อพยากรณ์โรคทางการมองเห็น
โรคคอรอยด์ อักเสบแบบเซอร์พิจิโนซา (serpiginous choroiditis; SC) เป็นโรคอักเสบสองข้าง เรื้อรัง ลุกลาม กำเริบซ้ำ โดยไม่ทราบสาเหตุ ซึ่งส่งผลต่อเยื่อบุผิวรงควัตถุจอตา (RPE ), ชั้นเส้นเลือดฝอยคอรอยด์ (choriocapillaris) และคอรอยด์ 1) เรียกอีกอย่างว่าคอรอยด์ อักเสบแบบภูมิศาสตร์หรือคอรอยด์ อักเสบแบบคืบคลาน จัดเป็นกลุ่มอาการจุดขาว (white dot syndromes) ชนิดหนึ่ง 4) .
คิดเป็น 1.6-5.3% ของยูเวียอักเสบส่วนหลังในพื้นที่ที่ไม่มีการระบาดของวัณโรค เป็นโรคหายาก 2) ตามแนวทางปฏิบัติทางคลินิกสำหรับยูเวียอักเสบ (Jpn J Ophthalmol 2019;123(6):635-696) สถิติทางคลินิกของสมาคมจักษุอักเสบแห่งญี่ปุ่นระบุว่าโรคนี้คิดเป็น 0.3% ของยูเวียอักเสบทั้งหมด 7) เกิดในช่วงอายุ 30-50 ปี พบในผู้ชายมากกว่าเล็กน้อย 4) ยังไม่พบความสัมพันธ์ชัดเจนกับโรคทางระบบ แต่มีรายงานกรณีร่วมกับโรคภูมิต้านตนเอง เช่น ลูปัส erythematosus ทั่วตัว, จ้ำเลือด thrombocytopenic ภูมิคุ้มกัน และกลุ่มอาการ antiphospholipid 3) .
ตำแหน่งหลักของรอยโรคคือชั้นเส้นเลือดฝอยคอรอยด์ ซึ่งหลอดเลือดอักเสบอุดตันของชั้นเส้นเลือดฝอยคอรอยด์ และความเสียหายของเซลล์บุผนังหลอดเลือดทุติยภูมินำไปสู่การฝ่อของ RPE , จอตาชั้นนอก และคอรอยด์ 2) การมองเห็น ส่วนกลางเสียหายใน 20-50% ของกรณี และความถี่เพิ่มขึ้นตามระยะเวลาติดตามที่นานขึ้น 2) มากถึง 25% ของดวงตามีความคมชัดสุดท้ายน้อยกว่า 20/200.
Q
โรคคอรอยด์อักเสบแบบเซอร์พิจิโนซาเกิดที่ตาข้างเดียวหรือไม่?
A
มักเป็นสองข้าง แต่ลุกลามไม่สมมาตร รอยโรคในระยะการหายที่แตกต่างกันในทั้งสองข้างเป็นลักษณะทั่วไป 1) มีรายงานกรณีข้างเดียวที่พบได้ยาก.
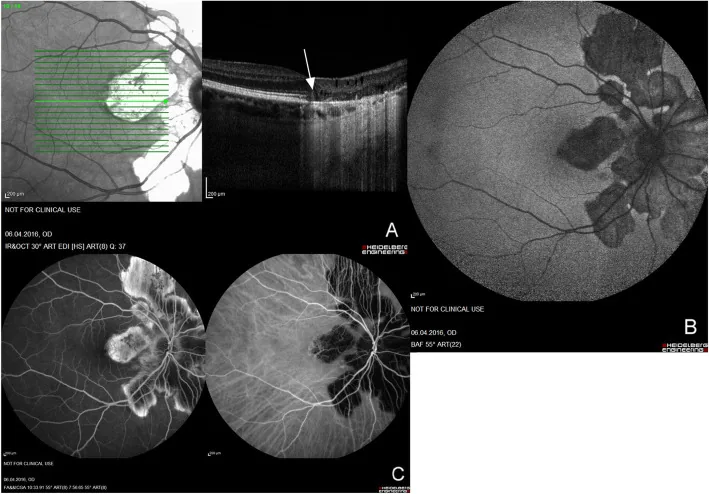
ภาพถ่ายหลายรูปแบบของโรคคอรอยด์อักเสบแบบเซอร์พิจิโนซา แสดงรอยโรคคอริโอเรตินาแบบเซอร์พิจิโนซารอบหัวประสาทตา. Macedo S, et al. Optical coherence tomography angiography (
OCTA ) findings in Serpiginous Choroiditis. BMC Ophthalmol. 2020. Figure 1. PM
CI D: PMC7325353. License: CC BY.
การตรวจ autofluorescence ของจอตา, fluorescein angiography และ OCT แสดงรอยโรคคอรอยด์ และจอตาที่มีลักษณะคดเคี้ยวแผ่กระจายจากรอบหัวประสาทตาไปยังส่วนนอก แสดงลักษณะทางคลินิกและการถ่ายภาพโดยทั่วไปของคอรอยด์ อักเสบแบบคดเคี้ยว
อาการหลักที่ผู้ป่วยรู้สึกของคอรอยด์ อักเสบแบบคดเคี้ยวมีดังนี้:
การมองเห็น ลดลงจุดภาพชัด จะมีการมองเห็น ลดลงอย่างรุนแรงตั้งแต่แรกเริ่ม1) .จุดบอดพาราเซนทรัล : ผู้ป่วยรู้สึกถึงจุดบอดที่สอดคล้องกับตำแหน่งของรอยโรคที่กำลังดำเนินอยู่4) .ภาพบิดเบี้ยว จุดภาพชัด เห็นแสงวาบ : บางครั้งผู้ป่วยรู้สึกเห็นแสงวาบ 4) .ไม่เจ็บปวด : การอักเสบจำกัดอยู่ที่ส่วนหลังของตา จึงไม่เจ็บปวด
ลักษณะจอตาที่พบโดยทั่วไปของคอรอยด์ อักเสบแบบคดเคี้ยวคือรอยโรคคอรอยด์ และจอตาสีเทาเหลืองที่แผ่กระจายแบบคดเคี้ยวจากรอบหัวประสาทตา 80% ของผู้ป่วยมีชนิดรอบหัวประสาทตา1) .
ระยะดำเนินโรค
รอยโรคใต้จอตาสีเทาเหลือง : รอยโรคขอบเขตไม่ชัดเจนที่ปรากฏรอบหัวประสาทตาหรือจุดภาพชัด
ขอบนำที่กำลังดำเนินโรค (leading edge) : บริเวณที่กำลังดำเนินโรคที่ขอบของรอยโรคแสดงการขยายตัวแบบคดเคี้ยว
การอักเสบของช่องหน้าลูกตา : อาจมีเซลล์เล็กน้อยในช่องหน้าลูกตา 1) การอักเสบของวุ้นตา และหลอดเลือดมักไม่รุนแรงหรือไม่มี
ระยะแผลเป็น
รอยฝ่อของคอรอยด์ และจอประสาทตา : การฝ่อของ RPE และแผ่นเส้นเลือดฝอยคอรอยด์ ทำให้มองเห็นเส้นเลือดคอรอยด์ ขนาดใหญ่ได้ อาจมีเม็ดสีร่วมด้วย
รอยโรคที่เกิดซ้ำ : รอยโรคที่ยังทำงานอยู่ใหม่ปรากฏที่ขอบของรอยฝ่อที่มีอยู่หรือในตำแหน่งที่ห่างออกไป
การลุกลามแบบหนอนเจาะ : เมื่อเกิดซ้ำหลายครั้ง รอยโรคฝ่อและมีเม็ดสีที่ไม่สม่ำเสมอจะกระจายไปยังขั้วหลัง รอยโรคอาจเลยส่วนโค้งของเส้นเลือดไปถึงเส้นศูนย์สูตร
ชนิดย่อยของคอรอยด์ อักเสบแบบเซอร์พิจิโนซา ได้แก่ คอรอยด์ อักเสบแบบเซอร์พิจิโนซาชนิดจุดรับภาพ และคอรอยด์ อักเสบแบบแอมพิจิโนซา ชนิดจุดรับภาพเริ่มจากจุดรับภาพโดยรอบหัวประสาทตาถูกเว้นไว้ มีความเสี่ยงสูงต่อการเกิดเส้นเลือดใหม่ในคอรอยด์ และพยากรณ์การมองเห็น ไม่ดี 2) คอรอยด์ อักเสบแบบแอมพิจิโนซามีลักษณะร่วมของ APMPPE และคอรอยด์ อักเสบแบบเซอร์พิจิโนซา แสดงรอยโรคแบบแผ่นหลายจุดกระจายที่ขั้วหลัง 4) แนวทางการรักษาม่านตาอักเสบ กล่าวถึงการเกิดรอยโรคแบบขี้ผึ้งสีขาวเหลืองขนาดใหญ่ (เท่าหรือหลายเท่าของขนาดหัวประสาทตา) อย่างเฉียบพลันใกล้หัวประสาทตา 7)
ช่วงเวลาการเกิดซ้ำอยู่ระหว่าง 3 เดือนถึง 4 ปี 2) รอยโรคที่ยังทำงานอยู่จะยุบลงในไม่กี่สัปดาห์ แต่สัญญาณของการทำงานอาจคงอยู่นาน 1–9 เดือน 2)
ไม่ทราบสาเหตุที่แน่ชัดของคอรอยด์ อักเสบแบบเซอร์พิจิโนซา แต่กลไกทางภูมิคุ้มกันเป็นที่น่าเชื่อถือที่สุด 1) การตอบสนองต่อคอร์ติโคสเตียรอยด์ และยากดภูมิคุ้มกัน รวมถึงความถี่ที่เพิ่มขึ้นของ HLA-B7 และ HLA-A2 สนับสนุนสมมติฐานนี้ 3)
สาเหตุและปัจจัยที่เกี่ยวข้องที่ถูกเสนอมีดังนี้:
ทฤษฎีภูมิต้านตนเอง : มีความเกี่ยวข้องกับแอนติเจน S ของจอประสาทตา มีรายงานความสัมพันธ์กับปัจจัยทางพันธุกรรม เช่น HLA-B7, HLA-A2, HLA-B8 และ HLA-Dw3 แต่ยังไม่มีการสร้างความสัมพันธ์ที่สอดคล้องกัน 3) สิ่งกระตุ้นจากการติดเชื้อ : การติดเชื้อ เช่น Mycobacterium tuberculosis, Treponema pallidum และไวรัสเริม อาจเป็นตัวกระตุ้นทางภูมิคุ้มกัน 1) 7) มีบางกรณีที่เกิดขึ้นหลังจากมีอาการนำของไวรัสการเกิดหลังการติดเชื้อ COVID-19 : มีรายงานกรณี SC ชนิดจุดรับภาพที่เกิดขึ้นใหม่หลังการติดเชื้อ SARS-CoV-2 1) การเพิ่มขึ้นของไซโตไคน์อักเสบหลังการติดเชื้ออาจกระตุ้นให้เกิดความผิดปกติในการควบคุมภูมิต้านตนเอง/การอักเสบตนเองความสัมพันธ์กับโรคระบบทางเดินอาหาร : มีรายงานกรณีที่เกิดขึ้นในผู้ป่วยโรคลำไส้ใหญ่อักเสบชนิดมีแผลและการติดเชื้อ Clostridium difficile 3) ความไม่สมดุลของจุลินทรีย์ในลำไส้อาจกระตุ้นปฏิกิริยาภูมิต้านตนเอง
คอรอยด์ อักเสบแบบเซอร์พิจิโนซาไม่ทราบสาเหตุและไม่มีวิธีการป้องกันที่แน่นอน อย่างไรก็ตาม การตรวจพบการเกิดซ้ำตั้งแต่เนิ่นๆ ส่งผลต่อพยากรณ์การมองเห็น ดังนั้นโปรดคำนึงถึงสิ่งต่อไปนี้:
ติดตามผลกับจักษุแพทย์อย่างสม่ำเสมอ ไม่ว่าจะอยู่ในระหว่างการรักษาหรือระยะสงบ
ตรวจสอบการมองเห็น ของแต่ละตาเป็นครั้งคราว และไปพบแพทย์ทันทีหากสังเกตเห็นการมองเห็น ลดลงหรือภาพบิดเบี้ยว
อย่าลดขนาดยาหรือหยุดยากดภูมิคุ้มกันด้วยตนเองขณะรับประทาน
Q
โรคคอรอยด์อักเสบแบบเซอร์พิจิเนียส (serpiginous choroiditis) ถ่ายทอดทางพันธุกรรมหรือไม่?
A
ไม่ใช่โรคทางพันธุกรรมที่ชัดเจน อย่างไรก็ตาม มีรายงานความสัมพันธ์กับปัจจัยโน้มเอียงทางพันธุกรรม เช่น HLA-B7 ซึ่งบ่งชี้ถึงความเป็นไปได้ของความแตกต่างระหว่างบุคคลในความไวต่อภูมิคุ้มกัน 3)
การวินิจฉัยโรคคอรอยด์ อักเสบแบบเซอร์พิจิเนียสขึ้นอยู่กับลักษณะเฉพาะของภาพจอประสาทตา และการถ่ายภาพหลายรูปแบบ การแยกโรคติดเชื้อออกเป็นสิ่งสำคัญอย่างยิ่ง
ด้วยกล้องจุลทรรศน์ชนิดกรีดและจักษุตรวจทางอ้อม จะยืนยันรอยโรคคล้ายแผนที่สีเทาเหลืองที่แผ่จากรอบขั้วประสาทตาและแผลเป็นฝ่อ เซลล์ในช่องหน้าม่านตา มีน้อย และการอักเสบของวุ้นตา มักมีน้อยมาก 1)
วิธีการตรวจ ลักษณะเฉพาะในระยะ active FA การเรืองแสงน้อยในระยะแรก การเรืองแสงมากในระยะหลัง (การรั่วซึม) ICGA การเรืองแสงน้อยในทุกเฟส การเรืองแสงเองของจอตา ขอบที่มีการเรืองแสงเองสูงและรัศมีที่มีการเรืองแสงเองต่ำ
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : ในระยะ active รอยโรคจะแสดงการเรืองแสงต่ำในระยะแรก และการเรืองแสงสูง (รั่ว) ในระยะหลัง รอยโรคที่เป็นแผลเป็นจะแสดงการเรืองแสงสูงแบบ window defectการถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน (ICGA ) : รอยโรค active จะแสดงการเรืองแสงต่ำตั้งแต่ระยะแรกถึงระยะหลัง สะท้อนถึงความผิดปกติของการไหลเวียนเลือดคอรอยด์ 1) 4) การเรืองแสงเองของจอตา (FAF ) : การตรวจแบบรุกรานน้อยที่สุดที่มีประโยชน์ในการติดตามกิจกรรมของโรค รอยโรค active จะแสดงรัศมีการเรืองแสงเองต่ำล้อมรอบขอบที่มีการเรืองแสงเองสูง 1) รอยโรค inactive จะแสดงการเรืองแสงเองต่ำสม่ำเสมอการถ่ายภาพตัดขวางด้วยแสง (OCT ) : ในระยะ active จะแสดงความผิดปกติของ RPE การขาดความต่อเนื่องของชั้นนอก และของเหลวใต้จอตา 1) 3) ความหนาของคอรอยด์ จะเพิ่มขึ้นในระยะอักเสบเฉียบพลันและบางลงหลังการหาย 1) OCT angiography (OCTA )คอรอยด์ 1) 4) และยังมีประโยชน์ในการตรวจหาเส้นเลือดใหม่ในคอรอยด์
การแยกโรควัณโรคออกเป็นสิ่งสำคัญที่สุด โดยเฉพาะในผู้ป่วยจากพื้นที่ระบาด การตรวจวัณโรครวมถึงการตรวจ interferon gamma release assay (IGRA) และการทดสอบปฏิกิริยาทูเบอร์คูลินเป็นสิ่งจำเป็น 5)
สำหรับโรคอื่นที่ต้องแยกออก ให้ทำการตรวจดังต่อไปนี้:
ซิฟิลิส (ELISA, FTA-ABS)
ทอกโซพลาสมา (แอนติบอดี IgM และ IgG)
ไวรัสเริม (PCR ของ aqueous humor)
ซาร์คอยโดซิส (ACE, ไลโซไซม์)หลอดเลือดอักเสบทั่วร่างกาย (ANCA, แอนติบอดีต่อต้าน GBM)
เอชไอวี
แนวทางปฏิบัติทางคลินิกสำหรับม่านตาอักเสบ ระบุโรคต่อไปนี้ในการวินิจฉัยแยกโรค: โรคเบห์เซ็ต, จอประสาทตา อักเสบจากวัณโรค, จอประสาทตา อักเสบจากไวรัสเฮอร์ปีส์, ทอกโซพลาสโมซิสทางตา, เยื่อบุตาอักเสบจากแบคทีเรีย , เยื่อบุตาอักเสบจากเชื้อรา , ม่านตาอักเสบจากซิฟิลิส , และมะเร็งต่อมน้ำเหลืองในลูกตา 7) .
โรคหลักที่ต้องแยกจากคอรอยด์ อักเสบแบบเซอร์พิจิโนซามีดังนี้:
คอรอยด์ อักเสบแบบเซอร์พิจิโนซาคล้ายวัณโรค (SLC)จานประสาทตา และมีแนวโน้มสงวนรอยบุ๋มจอตา แม้ในตาที่มีรอยโรคที่จุดรับภาพ มักมีวุ้นตา อักเสบร่วมด้วย 5) .โรคเยื่อบุผิวรงควัตถุจุดรับภาพหลายจุดหลังเฉียบพลัน (APMPPE ) : รอยโรคหลายจุด สมมาตร มักหายเองภายในไม่กี่สัปดาห์ 1) .คอรอยด์ อักเสบหลายจุด (MFC)วุ้นตา อักเสบ 4) .ทอกโซพลาสโมซิส : แสดงรอยโรคที่กำลังดำเนินอยู่ติดกับแผลเป็นเก่า ร่วมกับวุ้นตา อักเสบเฉพาะที่
Q
แตกต่างจากคอรอยด์อักเสบแบบเซอร์พิจิโนซาคล้ายวัณโรคอย่างไร?
A
คอรอยด์ อักเสบแบบเซอร์พิจิโนซาคล้ายวัณโรค (SLC) มีลักษณะรอยโรคหลายจุด กระจาย ร่วมกับวุ้นตา อักเสบ และมีแนวโน้มสงวนรอยบุ๋มจอตา คอรอยด์ อักเสบแบบเซอร์พิจิโนซาลามต่อเนื่องมาจากบริเวณรอบจานประสาทตา วุ้นตา อักเสบเล็กน้อย ใน SLC การรักษาด้วยยาต้านวัณโรคเป็นสิ่งจำเป็น และยากดภูมิคุ้มกันเพียงอย่างเดียวไม่สามารถป้องกันการกลับเป็นซ้ำได้ 5) .
ไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมเกี่ยวกับการรักษาคอรอยด์ อักเสบแบบเซอร์พิจิโนซา และไม่มีการรักษามาตรฐานที่กำหนดไว้ เนื่องจากโรคหายาก การรักษาจึงขึ้นอยู่กับการสะสมผู้ป่วยและฉันทามติของผู้เชี่ยวชาญ 2) .
ให้คอร์ติโคสเตียรอยด์ ชนิดรับประทาน หรือฉีดไตรแอมซิโนโลน อะซีโทไนด์ (MacuAid) เข้าใต้เยื่อหุ้มเทนนอนส่วนหลัง มีรายงานประปรายเกี่ยวกับการใช้ยากดภูมิคุ้มกันในต่างประเทศ แต่เนื่องจากโรคมีการกลับเป็นซ้ำและทุเลา การประเมินประสิทธิผลการรักษาอย่างเป็นกลางจึงทำได้ยาก และมักไม่ได้ผลในการกลับเป็นซ้ำ
สำหรับรอยโรคที่ยังมีการอักเสบ คอร์ติโคสเตียรอยด์ ชนิดออกฤทธิ์ทั่วร่างกายขนาดสูงเป็นทางเลือกแรก 1) 2)
เพรดนิโซโลนชนิดรับประทาน : เริ่มต้นที่ 40–80 มก./วัน แล้วค่อยๆ ลดขนาดลง 7) หรือเริ่มที่ 60–80 มก./วัน ตามรายงานบางฉบับ 1) 3) เมทิลเพรดนิโซโลนชนิดฉีดเข้าหลอดเลือดดำแบบพัลส์ : อาจใช้ขนาด 1 กรัม/วัน 2) การปลูกฝังเดกซาเมทาโซนในน้ำวุ้นตา สเตียรอยด์ ชนิดออกฤทธิ์ทั่วร่างกาย 2)
ยากดภูมิคุ้มกันมีความจำเป็นเพื่อป้องกันการกลับเป็นซ้ำหลังจากลดหรือหยุดสเตียรอยด์ 3) เริ่มใช้หลังจากแยกโรควัณโรคออกแล้ว
ยาต้านเมแทบอไลต์ 1) ), methotrexate, และ mycophenolate mofetil 7) ยับยั้งแคลซินิวริน : Cyclosporine A มีรายงานการใช้สามตัวร่วมกันคือ azathioprine, cyclosporine และ prednisolone แต่การรักษาภาวะสงบในระยะยาวทำได้ยาก 2) ยาอัลคิเลตติง : Chlorambucil และ cyclophosphamide ถือเป็นยากลุ่มที่มีฤทธิ์แรงและมีประสิทธิภาพมากที่สุดในการรักษา serpiginous choroiditis 2) ยาชีวภาพ : ยาต้าน TNF α เช่น adalimumab และ infliximab ใช้ในกรณีดื้อต่อการรักษา มีรายงานประสิทธิภาพของ adalimumab 3) 7) กรณีที่เกี่ยวข้องกับการติดเชื้อวัณโรค : จำเป็นต้องได้รับการรักษาวัณโรค (ยาสี่ชนิดร่วมกัน 2 เดือน ตามด้วยยาสองชนิดร่วมกัน 6–12 เดือน) 7)
ในการสำรวจฉันทามติของผู้เชี่ยวชาญ ยากดภูมิคุ้มกันทางเลือกแรกสำหรับ serpiginous choroiditis คือ methotrexate (38.0%), mycophenolate mofetil (27.6%) และ azathioprine (23.1%) และในกลุ่มยาชีวภาพ adalimumab (91.0%) ได้รับคำแนะนำมากที่สุด 6)
ในผู้ป่วย serpiginous choroiditis 17 รายที่ได้รับ chlorambucil ปรับขนาดยาเพื่อให้จำนวนเม็ดเลือดขาวอยู่ที่ 3,000–4,500 เซลล์/ไมโครลิตร มีความทนทานดีและมีประสิทธิภาพในการป้องกันการกลับเป็นซ้ำ 2) ขนาดยาที่แนะนำคือ ≤0.2 มก./กก./วัน และขนาดยารวม ≤2.2 กรัม
ในชุดผู้ป่วย 4 รายของ Maleki และคณะ ในกรณีที่ดื้อต่อการรักษาด้วย chlorambucil ร่วมกับสเตียรอยด์ ชนิดออกฤทธิ์ทั่วร่างกาย การเพิ่มการปลูกฝังเดกซาเมทาโซนในน้ำวุ้นตา ทำให้สามารถหยุดสเตียรอยด์ และให้ chlorambucil ต่อเนื่อง โดยบรรลุภาวะสงบนานกว่า 48 เดือน 2) กุญแจสู่ความสำเร็จคือการรักษาจำนวนเม็ดเลือดขาวให้คงที่ในระดับที่เป็นพิษ (3,000–4,500 เซลล์/ไมโครลิตร)
การเกิดเส้นเลือดใหม่ในคอรอยด์ (CNV ) พบได้สูงถึง 35% ของผู้ป่วย มีการฉีดยา anti-VEGF (bevacizumab, ranibizumab) เข้าไปในวุ้นตา 2) ความเสี่ยงของ CNV สูงเป็นพิเศษในชนิดจอประสาทตา เสื่อมของคอรอยด์ อักเสบแบบคดเคี้ยว 2) .
ยากดภูมิคุ้มกันอาจทำให้วัณโรคแย่ลง จำเป็นต้องแยกวัณโรคอย่างแน่ชัดก่อนเริ่มการรักษา
ผลข้างเคียงของ chlorambucil ได้แก่ การกดไขกระดูก ความเสี่ยงต่อมะเร็งต่อมน้ำเหลืองและมะเร็งเม็ดเลือดขาว จำเป็นต้องตรวจเลือดทุกสัปดาห์ 2) .
ในระหว่างการใช้สเตียรอยด์ ชนิดทั่วร่างกายเป็นเวลานาน การควบคุมจำนวนเม็ดเลือดขาวด้วย chlorambucil มักจะไม่เสถียร 2) .
Q
คอรอยด์อักเสบแบบคดเคี้ยวรักษาหายได้หรือไม่?
A
ในผู้ป่วยบางราย มีรายงานว่ายากลุ่ม alkylating ทำให้เกิดการทุเลาในระยะยาว (“หายขาด”) 2) อย่างไรก็ตาม ส่วนใหญ่เป็นโรคเรื้อรังที่มีการกลับเป็นซ้ำและการทุเลาสลับกัน จำเป็นต้องได้รับการรักษาด้วยยากดภูมิคุ้มกันระยะยาวและการติดตามผล
แกนกลางของพยาธิสรีรวิทยาของคอรอยด์ อักเสบแบบคดเคี้ยวคือภาวะหลอดเลือดอักเสบชนิดอุดตันในระดับแผ่นเส้นเลือดฝอยคอรอยด์ 2) ทางจุลกายวิภาค พบการแทรกซึมของลิมโฟไซต์ในคอรอยด์ และพบการรวมกลุ่มของลิมโฟไซต์รอบหลอดเลือดได้น้อยครั้ง 2) 3) ไม่พบการเกิดแกรนูโลมา 3) .
การดำเนินไปของพยาธิสรีรวิทยาเป็นที่เข้าใจดังนี้
การอุดตันของแผ่นเส้นเลือดฝอยคอรอยด์ : หลอดเลือดอักเสบที่เกิดจากภูมิคุ้มกันทำให้แผ่นเส้นเลือดฝอยคอรอยด์ อุดตัน ทำให้เกิดภาวะขาดเลือดเฉพาะที่ ปรากฏเป็นบริเวณที่มีการไหลเวียนเลือดลดลงใน OCTA 1) 4) .ความเสียหายต่อ RPE และจอประสาทตา ชั้นนอก : การเสื่อมและฝ่อของ RPE และจอประสาทตา ชั้นนอกดำเนินไปตามหลังภาวะขาดเลือดของแผ่นเส้นเลือดฝอยคอรอยด์ 4) .การแพร่กระจายและการขยายของการอักเสบ : รอยโรคขยายตัวแบบคดเคี้ยวจากขอบของรอยโรคที่ยัง active การกลับเป็นซ้ำเกิดขึ้นจากขอบของรอยฝ่อที่มีอยู่หรือจากตำแหน่งที่ห่างออกไปความผันผวนของความหนาคอรอยด์ : ความหนาของคอรอยด์ เพิ่มขึ้นในช่วงที่มีการอักเสบเฉียบพลัน และบางลงหลังการอักเสบสงบ ในรายหนึ่ง มีการบันทึกการเปลี่ยนแปลงจาก 342 μm ในการตรวจครั้งแรก เป็น 378 μm หลังจาก 1 เดือน และ 233 μm หลังจาก 4 เดือน 1) .
พยาธิวิทยาของคอรอยด์ อักเสบแบบเซอร์พิจิโนซามีลักษณะทางเนื้อเยื่อคล้ายกับเบิร์ดช็อตคอริโอเรติโนพาที 2) โรคทั้งสองมีลักษณะการแทรกซึมของลิมโฟไซต์ในคอรอยด์ และเชื่อว่ามีกลไกทางภูมิคุ้มกันร่วมกัน
ในกรณีที่ร่วมกับโรคลำไส้ใหญ่อักเสบชนิดมีแผลเปื่อย การอักเสบที่นำโดยทีเซลล์ถือเป็นพื้นฐานทางพยาธิวิทยาร่วมกัน 3) สันนิษฐานว่าแอนติบอดีต่อตนเองของเยื่อบุลำไส้อาจทำปฏิกิริยาข้ามกับแอนติเจนของคอรอยด์ หรือการเปลี่ยนแปลงของจุลินทรีย์ในลำไส้ทำให้สมดุลระหว่างทีเซลล์ควบคุมและทีเซลล์เอฟเฟกเตอร์เสียไป 3)
มีรายงานผู้ป่วยคอรอยด์ อักเสบแบบเซอร์พิจิโนซาชนิดจอตา 1 เดือนหลังติดเชื้อโควิด-19 1) พบจุดสะท้อนแสงสูง ภายในคอรอยด์ ซึ่งสันนิษฐานว่าเป็นการสะสมของไมโครเกลียที่ถูกกระตุ้นหรือเซลล์อาร์พีอีที่เสียหาย แสดงให้เห็นว่า SARS-CoV-2 อาจเป็นตัวกระตุ้นการอักเสบในโฮสต์ที่ไว ทำให้เกิดความผิดปกติในการควบคุมตนเองทางภูมิคุ้มกัน
มีรายงานผู้ป่วยหลายรายที่เกิดหรือกลับเป็นซ้ำของคอรอยด์ อักเสบแบบเซอร์พิจิโนซาและคอรอยด์ อักเสบแบบแอมพิจิโนซาหลังติดเชื้อโควิด-19 1)
มีรายงานผู้ป่วยที่กลับเป็นซ้ำของคอรอยด์ อักเสบแบบเซอร์พิจิโนซา 1 เดือนหลังติดเชื้อโควิด-19 1) นอกจากนี้ มีรายงานผู้ป่วยอายุ 20 กว่าปี 2 รายเกิดคอรอยด์ อักเสบแบบแอมพิจิโนซาทั้งสองข้างประมาณ 1 สัปดาห์หลังติดเชื้อโควิด-19 การค้นพบนี้ชี้ว่า SARS-CoV-2 อาจเป็นตัวกระตุ้นการอักเสบของคอรอยด์ แต่ยังไม่พิสูจน์ความสัมพันธ์เชิงสาเหตุ
Maleki และคณะ (2021) ศึกษาผู้ป่วย 4 รายที่ดื้อต่อการรักษามาตรฐานร่วมกับคลอแรมบูซิลและสเตียรอยด์ พวกเขาเพิ่มเดกซาเมทาโซนชนิดฝังในวุ้นตา หรืออินฟลิซิแมบ จากนั้นหยุดสเตียรอยด์ ทำให้การควบคุมจำนวนเม็ดเลือดขาวด้วยคลอแรมบูซิลคงที่และบรรลุการสงบของโรคในระยะยาว 2) พวกเขาตั้งสมมติฐานว่าสเตียรอยด์ ชนิดทั่วร่างกายลดประสิทธิภาพของคลอแรมบูซิล และการเปลี่ยนไปใช้สเตียรอยด์ เฉพาะที่อาจเป็นกุญแจสู่ความสำเร็จในการรักษา
อะดาลิมูแมบ ซึ่งเป็นแอนติบอดีต่อต้าน TNF α กำลังถูกศึกษาเป็นยาลดการใช้สเตียรอยด์ ในคอรอยด์ อักเสบแบบเซอร์พิจิโนซา
มีรายงานการให้อะดาลิมูแมบ ในผู้ป่วยคอรอยด์ อักเสบแบบเซอร์พิจิโนซาที่มีโรคลำไส้ใหญ่อักเสบชนิดมีแผลเปื่อยร่วมด้วย ส่งผลให้โรคสงบเป็นเวลา 5 เดือนในทั้งสองโรค 3) อย่างไรก็ตาม มีรายงานการดำเนินโรคภายใต้อะดาลิมูแมบ ดังนั้นประสิทธิภาพยังไม่เป็นที่แน่ชัด
Seddigh S, Pinto A, Zaki AM, Gupta RR. Serpiginous choroiditis after COVID-19 infection. J Vitreoretinal Dis. 2025;9(2):246-252.
Maleki A, Maldonado Cerda A, Garcia CM, et al. Chlorambucil combination therapy in refractory serpiginous choroiditis: a cure? Am J Ophthalmol Case Rep. 2021;21:101014.
Pollmann AS, Mishra AV, Betsch DM, Francisconi CLM. Serpiginous choroiditis presenting in association with Clostridium difficile infection and ulcerative colitis. J Vitreoretinal Dis. 2021;5(2):177-181.
Testi I, Vermeirsch S, Pavesio C. Multimodal imaging in white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
Agrawal R, Gunasekeran DV, Grant R, et al. Consensus on the management of tubercular uveitis: Collaborative Ocular Tuberculosis Study (COTS) group. Ophthalmology. 2021;128:266-276.
Niederer RL, Al-Janabi A, Engelbrecht C, et al. Immunomodulatory therapy prescribing practices for non-infectious uveitis: a survey of international experts. Br J Ophthalmol. 2024;108:482-489.
日本眼炎症学会・日本眼科学会. ぶどう膜炎診療ガイドライン(「16. 地図状脈絡膜炎」節). 日本眼科学会雑誌. 2019;123(6):635-696.