PACNS (primary angiitis of the central nervous system) คือภาวะหลอดเลือดอักเสบที่จำกัดเฉพาะสมอง ไขสันหลัง และเยื่อหุ้มสมอง โดยไม่มีโรคทางระบบร่วมด้วย
อัตราการเกิดโรคประมาณ 2.4 รายต่อประชากร 1 ล้านคนต่อปี ซึ่งเป็นโรคที่พบได้น้อยมาก
อาการเริ่มแรกที่พบบ่อยที่สุดคือปวดศีรษะ (สูงถึง 63%) และความบกพร่องทางการรู้คิด (สูงถึง 54%) โดยอาการทั่วร่างกายพบได้น้อย
มาตรฐานทองคำสำหรับการวินิจฉัยที่แน่นอนคือการตัดชิ้นเนื้อสมอง แต่ความไวเพียงประมาณ 75% จึงจำเป็นต้องวินิจฉัยแบบครอบคลุมโดยใช้ MRI, การตรวจหลอดเลือดสมอง และการวิเคราะห์น้ำไขสันหลังร่วมกัน
เสาหลักของการรักษาคือการบำบัดด้วยภูมิคุ้มกันด้วยคอร์ติโคสเตียรอยด์ และไซโคลฟอสฟาไมด์ และการทำงานร่วมกับอายุรศาสตร์ระบบประสาทและอายุรศาสตร์รูมาติกเป็นสิ่งจำเป็น
ทางจักษุวิทยา อาจเกิดการสูญเสียการมองเห็น ชั่วคราวในตาข้างเดียว, ภาวะเห็นภาพครึ่งซีกแบบเดียวกัน และภาพซ้อน
สิ่งสำคัญคือต้องแยกความแตกต่างจาก RCVS (กลุ่มอาการหลอดเลือดสมองหดเกร็งแบบผันกลับได้) ที่คล้ายกันมากที่สุด เนื่องจากการให้การบำบัดด้วยภูมิคุ้มกันจากการวินิจฉัยผิดพลาดเป็นข้อห้ามใน RCVS
ภาวะหลอดเลือดอักเสบปฐมภูมิของระบบประสาทส่วนกลาง (PACNS) คือภาวะหลอดเลือดอักเสบที่เกิดขึ้นจำกัดเฉพาะหลอดเลือดแดงและหลอดเลือดดำของสมอง ไขสันหลัง และเยื่อหุ้มสมอง และแยกได้อย่างชัดเจนจากภาวะหลอดเลือดอักเสบทุติยภูมิของระบบประสาทส่วนกลาง (ที่เกี่ยวข้องกับโรคทางระบบ)
Harbitz รายงานครั้งแรกในปี 1922 และ Calabrese เสนอเกณฑ์การวินิจฉัยในปี 1988 5) .
ในทางระบาดวิทยา อุบัติการณ์ต่อปีประมาณ 2.4 รายต่อประชากร 1 ล้านคน ซึ่งเป็นโรคที่พบได้น้อย 1, 2) อายุมัธยฐานเมื่อวินิจฉัยประมาณ 50 ปี แต่สามารถเกิดได้ในทุกช่วงอายุรวมถึงเด็ก ในเรื่องเพศ เคยมีรายงานว่าเพศชายพบมากกว่าในอัตราส่วน 2:1 แต่รายงานล่าสุดบางฉบับไม่พบความแตกต่างทางเพศ
กลุ่มอาการหลอดเลือดอักเสบเป็นคำศัพท์ทั่วไปที่จำแนกตามขนาดของหลอดเลือดที่ได้รับผลกระทบ และ PACNS เป็นชนิดย่อยที่จำกัดเฉพาะหลอดเลือดในระบบประสาทส่วนกลางในกลุ่มนี้
ไม่ทราบสาเหตุ และมีการเสนอว่าปฏิกิริยาการอักเสบจากปัจจัยติดเชื้อ เช่น VZV และไมโคพลาสมาอาจเกี่ยวข้อง แต่ยังไม่มีการยืนยัน
Q
PACNS และ vasculitis CNS ทุติยภูมิแตกต่างกันอย่างไร?
A
PACNS คือภาวะหลอดเลือดอักเสบที่จำกัดเฉพาะในระบบประสาทส่วนกลาง โดยไม่มีโรคทางระบบร่วมด้วย ภาวะหลอดเลือดอักเสบของระบบประสาทส่วนกลางแบบทุติยภูมิเกิดร่วมกับโรคทางระบบ เช่น SLE , กลุ่มอาการโจเกรน, การติดเชื้อ และเนื้องอกมะเร็ง ซึ่งพบได้บ่อยกว่ามาก หากมีไข้หรือ ESR สูงขึ้นอย่างชัดเจน ควรสงสัยสาเหตุทุติยภูมิอย่างยิ่ง
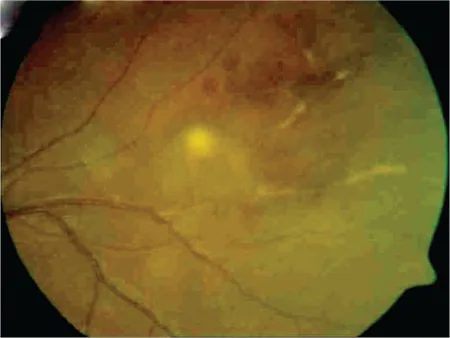
primary cns vasculitis occlusive retinal vasculitis A Case of Presumed Tuberculosis Uveitis with Occlusive Vasculitis from an Endemic Region. Turk J Ophthalmol. 2017 Jun 1; 47(3):169-173. Figure 1. PM
CI D: PMC5468532. License: CC BY.
Occlusive vasculitis and choroiditis focus in the left eye
อาการของ PACNS มักไม่จำเพาะ ทำให้การวินิจฉัยล่าช้าได้ง่าย
ปวดศีรษะ : อาการเริ่มแรกที่พบบ่อยที่สุด พบในผู้ป่วยสูงถึง 63% และมีอาการรุนแรงขึ้นเรื่อยๆความบกพร่องทางการรู้คิด : อาการที่พบบ่อยเป็นอันดับสองสูงถึง 54% รวมถึงความจำบกพร่อง สมาธิลดลง และสับสนอาการคล้ายโรคหลอดเลือดสมอง : อาการขาดระบบประสาทเฉพาะที่ เช่น อัมพาตครึ่งซีก ความผิดปกติทางการพูด และความผิดปกติทางความรู้สึก รวมถึงอาการชั่วคราวคล้ายภาวะสมองขาดเลือดชั่วคราวอาการชัก : อาการชักเฉพาะที่อาจเป็นอาการเริ่มแรกได้10) อาการทั่วร่างกายน้อย : ไข้ น้ำหนักลด และอัตราการตกตะกอนของเม็ดเลือดแดงสูงพบได้น้อย เนื่องจากรอยโรคจำกัดอยู่ที่ระบบประสาทส่วนกลาง
ในเด็ก อัมพาตครึ่งซีก (สูงถึง 80%) การสูญเสียความรู้สึก (79%) และความผิดปกติของการเคลื่อนไหวละเอียด (73%) พบบ่อย ในขณะที่ปวดศีรษะและความบกพร่องทางการรู้คิดพบน้อยกว่า (56% และ 37%)
ความบกพร่องทางการมองเห็น จากรอยโรคทางนำเข้า : ตาบอดชั่วคราว (ข้างเดียว) หรือตาบอดครึ่งซีกแบบเดียวกัน (สองข้าง)ภาพซ้อน จากรอยโรคทางนำออกปุ่มประสาทตาบวม ปุ่มประสาทตาบวม ทั้งสองข้างและสารคัดหลั่งบริเวณจอตากลุ่มอาการบาลินต์ : กลุ่มอาการสามอย่าง ได้แก่ ภาวะเสียการเคลื่อนไหวลูกตา ภาวะไม่สามารถรับรู้สิ่งเร้าพร้อมกัน และภาวะเสียการประสานงานทางการมองเห็น เกิดจากรอยโรคบริเวณสมองกลีบขมับ-ท้ายทอยม่านตาอักเสบ และจอประสาทตา อักเสบจากหลอดเลือด
Zhuo และคณะ (2022) รายงานเด็กหญิงอายุ 5 ปีที่มี PACNS คล้ายเนื้องอก โดยมีภาวะตาบอดครึ่งซีกซ้ายแบบ homonymous และภาพถ่ายรังสีพบรอยโรคคล้ายเนื้องอกที่สมองกลีบท้ายทอยและขมับซ้าย2)
Q
PACNS สามารถทำให้เกิดอาการทางตาได้หรือไม่?
A
เมื่อทางเดินการมองเห็น (เส้นประสาทตา , ออปติกไคแอสมา, สมองกลีบท้ายทอย) หรือเส้นประสาทควบคุมการเคลื่อนไหวลูกตาถูกทำลาย อาจเกิดการมองเห็น ลดลง, การมองเห็น บกพร่อง, และภาพซ้อน ม่านตาอักเสบ และจอประสาทตา อักเสบจากหลอดเลือดไม่ใช่ลักษณะทั่วไปของ PACNS หากพบ จำเป็นต้องแยกโรคทุติยภูมิ เช่น หลอดเลือดอักเสบทั่วร่างกาย
ยังไม่ทราบสาเหตุที่แน่ชัดของ PACNS และยังไม่มีปัจจัยเสี่ยงเฉพาะที่ได้รับการพิสูจน์
ต่อไปนี้เป็นสาเหตุของหลอดเลือดอักเสบของระบบประสาทส่วนกลางชนิดทุติยภูมิ ซึ่งเป็นกลุ่มโรคที่ต้องแยกออกเมื่อวินิจฉัย PACNS
ประเภทสาเหตุ โรค/ปัจจัยที่เป็นตัวแทน การติดเชื้อ VZV, HIV, HCV, CMV, ซิฟิลิส, วัณโรค, โรคแอสเปอร์จิลโลซิส โรคเนื้อเยื่อเกี่ยวพัน SLE , RA, กลุ่มอาการโจเกรน, ผิวหนังอักเสบกล้ามเนื้ออักเสบโรคทางระบบอื่นๆ กลุ่มอาการแอนไทฟอสโฟไลปิด, มะเร็งต่อมน้ำเหลืองชนิดร้าย, ซาร์คอยโดซิส ทางระบบประสาท ยา โคเคน, แอมเฟตามีน, อีเฟดรีน
หากมีอาการปวดศีรษะโดยไม่ทราบสาเหตุนานหลายสัปดาห์ ความจำหรือสมาธิลดลงเรื่อยๆ หรือมีอาการอ่อนแรงของแขนขาซ้ำๆ และการมองเห็น เปลี่ยนไป ควรรีบพบแพทย์อายุรศาสตร์ระบบประสาทหรือจักษุแพทย์ การวินิจฉัยและรักษา PACNS ตั้งแต่เนิ่นๆ มีผลต่อพยากรณ์โรค
PACNS เป็นการวินิจฉัยโดยการแยกโรคออก ไม่มีตัวบ่งชี้ทางชีวภาพ ที่แน่ชัดเพียงตัวเดียว
เกณฑ์ของ Calabrese & Mallek (1988) ถูกใช้อย่างแพร่หลาย1) .
มีอาการขาดระบบประสาทเฉพาะที่ซึ่งไม่สามารถอธิบายได้จากสาเหตุอื่น
ผลการตรวจหลอดเลือดสมองเป็นบวก หรือการยืนยันทางจุลพยาธิวิทยาของหลอดเลือดอักเสบจากการตัดชิ้นเนื้อสมอง
ไม่มีหลักฐานของหลอดเลือดอักเสบทั่วร่างกาย
การจำแนกประเภทของ Rice & Scolding ยังแบ่งกรณีเป็น “แน่นอน” (มีหลักฐานทางเนื้อเยื่อวิทยา) และ “เป็นไปได้สูงมาก” (จากอาการทางคลินิก การถ่ายภาพ และน้ำไขสันหลัง) 5) .
การตรวจเลือด : ไม่มีตัวบ่งชี้ทางชีวภาพ ที่จำเพาะต่อ PACNS CBC, ESR และ CRP มักปกติหรือผิดปกติเล็กน้อย ESR และ CRP ที่สูงขึ้นอย่างมีนัยสำคัญบ่งชี้ถึงหลอดเลือดอักเสบ CNS ทุติยภูมิ ใช้ ANA, ANCA และแอนติบอดีต่อฟอสโฟลิปิดเพื่อแยกสาเหตุทุติยภูมิการวิเคราะห์น้ำไขสันหลัง (CSF) : ผู้ป่วยที่แน่นอนสูงถึง 90% มีความผิดปกติ การพบโดยทั่วไปคือโปรตีนสูงขึ้นและเม็ดเลือดขาวเพิ่มขึ้นเล็กน้อย การติดเชื้อและมะเร็งถูกแยกออกโดยการเพาะเชื้อ PCR และโฟลไซโตเมทรี ในกรณีของ Lopes และคณะ (2023) CSF มีเม็ดเลือดขาว 44 เซลล์/ลิตร และโปรตีน 0.52 กรัม/ลิตร 3) .MRI : เป็นตัวเลือกแรกสำหรับการถ่ายภาพวินิจฉัยเบื้องต้น การพบที่พบบ่อยที่สุดคือภาวะสมองขาดเลือดหลายแห่งทั้งสองข้างในคอร์เทกซ์และใต้คอร์เทกซ์ รอยโรคที่เพิ่มความเข้มด้วยแกโดลิเนียม เลือดออกในกะโหลกศีรษะ และรอยโรคคล้ายก้อนก็อาจเกิดขึ้นได้ การพบไม่จำเพาะและหลากหลาย ในเด็ก รอยโรคเนื้อขาวข้างเดียวมักพบบ่อยกว่าการตรวจหลอดเลือดสมองด้วยสารทึบรังสี : การเปลี่ยนแปลงแบบ “ลูกปัด” (การตีบและขยายสลับกัน), การอุดตัน, และการสร้างทางเดินเลือดเลี้ยงทดแทนเป็นลักษณะเฉพาะ4) . ความไวแปรผันและไม่จำเพาะ แต่มีประโยชน์ในการวินิจฉัยแยกโรคอัลตราซาวนด์ดอปเปลอร์ผ่านกะโหลกศีรษะ : มีประโยชน์ในการประเมินเบื้องต้นเมื่อสงสัย PACNS สามารถติดตามการเปลี่ยนแปลงทาง hemodynamics และใช้ประเมินการตอบสนองต่อการรักษา ในกรณีของ Campos และคณะ (2023) ความเร็ว血流ซิสโตลิกของหลอดเลือดสมองส่วนกลางขวาถึง 470 ซม./วินาที และดีขึ้นเป็น 285 ซม./วินาที หลังจากเริ่มสเตียรอยด์ 10 วัน1) การตัดชิ้นเนื้อสมอง : มาตรฐานทองคำในการวินิจฉัย อย่างไรก็ตาม เนื่องจากรอยโรคเป็นแบบปล้อง ความไวประมาณ 75% และการทบทวนอย่างเป็นระบบรายงาน 35.4%3) ผลลบไม่สามารถแยกโรคออกได้
การวินิจฉัยแยกโรคที่สำคัญที่สุดคือ reversible cerebral vasoconstriction syndrome (RCVS) RCVS พบมากในคนอายุน้อย มีอาการปวดศีรษะแบบฟ้าร้องรุนแรงเป็นซ้ำ และน้ำไขสันหลังมักปกติ ต่างจาก PACNS การรักษาด้วยภูมิคุ้มกันมีข้อห้ามใน RCVS
Giant cell arteritis มักเริ่มด้วยปวดศีรษะหลังอายุ 60 ปีกลางๆ ยืนยันโดยการตัดชิ้นเนื้อหลอดเลือดแดง 25-50% มี anterior ischemic optic neuropathy ดังนั้นการตรวจตาเป็นสิ่งสำคัญ
Q
จำเป็นต้องตรวจอะไรบ้างเพื่อวินิจฉัย PACNS อย่างแน่ชัด?
A
มาตรฐานทองคำคือการยืนยันทางเนื้อเยื่อวิทยาจากการตัดชิ้นเนื้อสมอง แต่ความไวประมาณ 75% ซึ่งไม่สูง 3) มีการผสมผสาน MRI, การตรวจหลอดเลือดสมอง และการวิเคราะห์น้ำไขสันหลัง หลังจากแยกสาเหตุทุติยภูมิออก เพื่อการวินิจฉัยที่ครอบคลุม แนะนำให้ทำการตรวจหลายอย่างควบคู่กันเพื่อเสริมความไว
การรักษา PACNS มุ่งเน้นที่การบำบัดด้วยการกดภูมิคุ้มกัน ดำเนินการโดยความร่วมมือสหสาขาวิชาชีพระหว่างแพทย์ระบบประสาทและแพทย์รูมาติสซั่ม
คอร์ติโคสเตียรอยด์ 3) Cyclophosphamide (CYC) : การใช้ร่วมกับสเตียรอยด์ เป็นมาตรฐานมากกว่า ใช้โปรโตคอล NIH และอาจให้ทางหลอดเลือดดำ 500 มก./เดือน × 6 เดือน3, 7) มีรายงานว่าการใช้ CYC ร่วมกับสเตียรอยด์ ช่วยลดการกลับเป็นซ้ำเมื่อเทียบกับสเตียรอยด์ เพียงอย่างเดียว6) .
การรักษาแบบเหนี่ยวนำ
การให้สเตียรอยด์ แบบพัลส์ : Methylprednisolone 1 กรัม/วัน × 3–5 วัน.
สเตียรอยด์ ชนิดรับประทาน
Cyclophosphamide : 500 มก./เดือน × 6 เดือน (โปรโตคอล NIH) การใช้ร่วมกับสเตียรอยด์ เป็นมาตรฐาน.
การรักษาแบบประคับประคอง
เวลาเริ่มต้น : เปลี่ยนหลังจาก 4–6 เดือนของการรักษาแบบเหนี่ยวนำ
การเลือกใช้ยา : ใช้ยาตัวใดตัวหนึ่งต่อไปนี้: ไมโคฟีโนเลต โมเฟทิล (MMF), เมโธเทรกเซท , หรือ อะซาไธโอพรีน
ตัวอย่างขนาดยา MMF : เริ่มต้นด้วย 500 มก. วันละ 2 ครั้ง จากนั้นเพิ่มเป็น 1,000 มก. วันละ 2 ครั้ง4) .
เปลี่ยนหลังจากรักษาแบบ induction 4-6 เดือน ใช้ MMF, methotrexate และ azathioprine 6) .
ในกรณีชายอายุ 35 ปีของ Kuruvilaa และคณะ (2022) การรักษาเริ่มต้นด้วยสเตียรอยด์ + MMF (500 มก. × 2 → 1,000 มก. × 2) และได้ผลลัพธ์ที่ดี4) .
ในกรณีเด็กอายุ 8 ปีที่เป็น SV-cPACNS (ผลบวกต่อแอนติบอดี GFA P) ของ Datyner และคณะ (2023) การรักษาดำเนินตามโปรโตคอล Brainworks: dexamethasone → methylprednisolone pulse 5 วัน → ลดขนาดยาลงใน 12 เดือน + CYC 7 ครั้ง → การรักษาด้วย MMF เพื่อคงสภาพ 8) .
Rituximab : มีรายงานประสิทธิภาพในกรณีดื้อต่อการรักษาในระดับรายงานผู้ป่วย ในกรณีของ Sarhan และคณะ (2022) ให้ rituximab 500 มก. หยดทางหลอดเลือดดำ 2 ครั้ง (ห่างกัน 2 สัปดาห์) ตามด้วยขนาดยาคงสภาพ 1 กรัม/6 เดือน 6) .สารยับยั้ง TNF -α
Q
การรักษา PACNS ใช้เวลานานเท่าใด?
A
การรักษาเหนี่ยวนำ (สเตียรอยด์ + CYC) ทำประมาณ 6 เดือน จากนั้นเปลี่ยนเป็นการรักษาประคับประคอง เช่น MMF เนื่องจากมีความเสี่ยงต่อการกลับเป็นซ้ำ จึงต้องติดตามผลระยะยาว และระยะเวลาการรักษาขึ้นอยู่กับแต่ละกรณี ค่อยๆ ลดขนาดยาลงขณะติดตามการตอบสนองต่อการรักษาด้วยการประเมินทางคลินิกและการถ่ายภาพเป็นประจำ
PACNS มีชนิดย่อยทางจุลพยาธิวิทยาหลัก 3 ชนิด
ชนิดแกรนูโลมา
ความถี่ : ชนิดย่อยที่พบบ่อยที่สุด
ผลการตรวจทางพยาธิวิทยา : แกรนูโลมาที่มีขอบเขตชัดเจนซึ่งบุกรุกผนังหลอดเลือดทุกชั้น
ความสัมพันธ์กับเบตาอะไมลอยด์ : พบการสะสมของเบตาอะไมลอยด์ในผู้ป่วยมากถึง 50% ซึ่งบ่งชี้ถึงการทับซ้อนกับโรคอะไมลอยด์แองจิโอพาทีในสมองชนิดอักเสบ
ลิมโฟไซต์
ผลทางพยาธิวิทยา : การแทรกซึมของผนังหลอดเลือดโดยลิมโฟไซต์และพลาสมาเซลล์
ลักษณะในเด็ก : รูปแบบลิมโฟไซต์พบได้บ่อยใน PACNS ในเด็ก5)
เนื้อตาย
ผลทางพยาธิวิทยา : เนื้อตายแบบไฟบรินอยด์ของผนังหลอดเลือด
ชนิดย่อยที่พบได้น้อย : มีรายงานกรณีที่มีการแทรกซึมของอีโอซิโนฟิล ซึ่งแสดงผลทางพยาธิวิทยาของ EGP A แต่ไม่เข้าเกณฑ์การวินิจฉัย EGP A ทั่วร่างกาย7)
การอักเสบของผนังหลอดเลือดมีบทบาทหลักจากการแทรกซึมของเซลล์ภูมิคุ้มกันและเครือข่ายไซโตไคน์/คีโมไคน์5) .
การแทรกซึมของเซลล์ภูมิคุ้มกัน : ลิมโฟไซต์ โดยเฉพาะเซลล์ T CD4+ แทรกซึมเข้าไปในผนังหลอดเลือดคีโมไคน์และไซโตไคน์ : IL-6, IL-8, CXCL1, CXCL10 และอื่นๆ ขยายการอักเสบเพมฟิกัสเยื่อเมือก (เมทริกซ์เมทัลโลโปรตีเนส) และ TIMP : ทำลายโครงสร้างผนังหลอดเลือด ทำให้เกิดการตีบตันจากการหนาตัวแบบพังผืด (→ ขาดเลือด) และการเกิดโป่งพองจากผนังอ่อนแอ (→ เลือดออก)ลักษณะในเด็ก : พบบ่อยในระบบไหลเวียนส่วนหน้าและบริเวณหลอดเลือดใกล้เคียง ปัจจัยฟอนวิลเลอแบรนด์ถูกเสนอว่าเป็นตัวบ่งชี้ทางชีวภาพ ที่อาจเป็นไปได้ในเด็ก5) .
โดยปกติ PACNS จะเป็นทั้งสองข้าง (95.6% ของกลุ่ม Mayo Clinic F เป็นทั้งสองข้าง) แต่มีรายงานที่พบได้ยากเกี่ยวกับชนิดย่อยที่กลับเป็นซ้ำเพียงข้างเดียว ความไม่สมมาตรของการตอบสนองทางภูมิคุ้มกันระหว่างสมองซีกถือเป็นสาเหตุ และจนถึงขณะนี้มีรายงาน 7 ราย10) .
Vibha และคณะ (2023) รายงานผู้ป่วย PACNS ชายอายุ 35 ปีที่มีเฉพาะอาการชักเฉพาะที่แบบ recurrent โดยยังคงรู้สึกตัว 10) เริ่มต้นด้วยอาการชักเฉพาะที่เท่านั้น การตัดชิ้นเนื้อยืนยัน vasculitis แบบ granulomatous และอาการชักหายไปหลังจากใช้ steroid + MMF
MRI ผนังหลอดเลือดเป็นเทคนิคที่มีแนวโน้มในการแยก PACNS และ RCVS ใน PACNS มักพบการเพิ่มความเข้มของผนังหลอดเลือด (การเปลี่ยนแปลงแบบอักเสบ) ในขณะที่ RCVS มักไม่พบ ความไวของ MRA สมองรายงานว่าอยู่ที่ 90-100% 1)
PACNS คล้ายเนื้องอกคิดเป็นประมาณ 5% ของ PACNS ทั้งหมด และยากที่จะแยกจากเนื้องอกด้วยภาพ 2) การรวมกันของ SWI (ภาพ susceptibility weighted) และ ASL (arterial spin labeling) มีรายงานว่ามีประโยชน์ในการแยกความแตกต่าง PACNS มักแสดงภาวะเลือดเลี้ยงน้อย ในขณะที่เนื้องอกมักแสดงภาวะเลือดเลี้ยงมาก
รายงานพบภาวะโพรงสมองคั่งน้ำใน 1.8% ของผู้ป่วยหลอดเลือดอักเสบในระบบประสาทส่วนกลาง และเป็นสาเหตุหลักของการเสียชีวิตในโรงพยาบาล 3) ใน PACNS พบได้น้อยมาก มีรายงานเพียง 2 รายเท่านั้น กลไกที่สันนิษฐานคือการไหลเวียนของน้ำไขสันหลังผิดปกติเนื่องจากการเกิดพังผืดที่เยื่อหุ้มสมอง
Levit และคณะ (2023) รายงานผู้ป่วย vasculitis ของระบบประสาทส่วนกลางที่เกิดจาก complement เนื่องจากขาด complement factor I (CF I) จำนวน 1 ราย 9) CF I ทำหน้าที่ยับยั้ง C3b และ C4b เพื่อระงับการสร้าง C3 convertase แต่การขาด CF I ทำให้เกิดการกระตุ้นวิถีทางเลือกอย่างผิดปกติ ส่งผลให้เกิด neutrophilic vasculitis หลังจากให้ยา anakinra ซึ่งเป็น IL-1 inhibitor แล้ว ไม่พบการกลับเป็นซ้ำนาน 20 เดือน
Campos A, et al. Primary Central Nervous System Vasculitis: A Rare Cause of Stroke. Cureus. 2023;15(5):e39541.
Zhuo X, et al. A 5-year-old child presenting with tumor-like primary angiitis of the central nervous system. Pediatr Investig. 2022;6(2):140-143.
Lopes J, et al. Hydrocephalus: a rare complication of primary central nervous system vasculitis. BMJ Case Rep. 2023;16:e253187.
Thekkekarott Kuruvila A, et al. Primary Angiitis of the Central Nervous System: An Uncommon Cause of Stroke in the Young. Cureus. 2022;14(8):e27799.
Hassan A, Allinson K. Vertebrobasilar circulation hemorrhages in childhood primary angiitis of the central nervous system. Autops Case Rep. 2022;12:e2021391.
Sarhan FMA, et al. Right arm weakness and mouth deviation as a presentation of Primary Angiitis of the Central Nervous System treated with rituximab: A case-report. Ann Med Surg. 2022;79:104040.
Yamashita K, et al. Primary Angiitis of the Central Nervous System with Pathological Findings of Eosinophilic Granulomatosis with Polyangiitis. Intern Med. 2024;63:1939-1943.
Datyner E, et al. Small vessel childhood primary angiitis of the central nervous system with positive antiglial fibrillary acidic protein antibodies. BMC Neurol. 2023;23:57.
Levit E, et al. Pearls & Oy-sters: Homozygous Complement Factor I Deficiency Presenting as Fulminant Relapsing Complement-Mediated CNS Vasculitis. Neurology. 2023;101:e220-e223.
Vibha D, et al. Focal CNS vasculitis masquerading as new-onset focal aware seizures. BMJ Case Rep. 2023;16:e255535.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต