
การผ่าตัดคลองชเลมม์ (Canaloplasty)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. canaloplasty คืออะไร?
หัวข้อที่มีชื่อว่า “1. canaloplasty คืออะไร?”Canaloplasty (การผ่าตัด canaloplasty) เป็นการผ่าตัดต้อหินแบบไม่ทะลุ ซึ่งใช้ไมโครคาเทเตอร์ที่ยืดหยุ่นได้เพื่อขยายคลองชเลมม์ (Schlemm’s canal; SC) 360° ช่วยเพิ่มการระบายผ่านทางเดินออกของอารมณ์ขันน้ำตามสรีรวิทยา1).
ในขณะที่การผ่าตัด trabeculectomy สร้างทางเดินใหม่ (ช่องทะลุ) จากช่องหน้าตาไปยังช่องใต้เยื่อบุตา canaloplasty จะฟื้นฟูทางเดินตามสรีรวิทยา: trabecula → คลองชเลมม์ → ท่อรวบรวม → หลอดเลือดดำอารมณ์ขันน้ำ1)8) เนื่องจากอารมณ์ขันน้ำไม่ได้ถูกระบายไปยังความดันที่ต่ำกว่าความดันหลอดเลือดดำเหนือตาขาว ความดันต่ำและภาวะแทรกซ้อนที่เกี่ยวข้องจึงเกิดขึ้นได้ยาก
Canaloplasty เป็นการปรับปรุงจากการผ่าตัด viscocanalostomy ในการผ่าตัด viscocanalostomy จะใช้ cannula โลหะเพื่อขยายคลองชเลมม์เพียงบางส่วนที่จำกัด ในขณะที่ canaloplasty ไมโครคาเทเตอร์ที่ยืดหยุ่นช่วยให้ขยายคลองได้ตลอดความยาว8).
ตามแนวทางของ EGS canaloplasty จัดเป็นการผ่าตัดต้อหินแบบไม่ทะลุ ร่วมกับการผ่าตัด deep sclerectomy และ viscocanalostomy10) ใน AAO PPP ขั้นตอนนี้ถูกอธิบายว่าเป็นการขยายคลองชเลมม์รอบวงด้วยสารหนืดหยุ่นและการวางไหมเย็บดึงภายในคลอง9).
การผ่าตัด trabeculectomy สร้างช่องทะลุไปยังช่องใต้เยื่อบุตาเพื่อบายพาสอารมณ์ขันน้ำ ส่วน canaloplasty ขยายคลองชเลมม์เพื่อฟื้นฟูทางเดินตามสรีรวิทยา จึงไม่เกิดถุงกรอง1) ด้วยเหตุนี้ ภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันต่ำและถุงกรองจึงน้อยกว่ามาก แต่ความดันลูกตาที่ทำได้โดยทั่วไปจะสูงกว่า trabeculectomy
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”อาการที่ผู้ป่วยรู้สึกได้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึกได้”การผ่าตัด canaloplasty มีข้อบ่งชี้ในผู้ป่วยโรคต้อหินมุมเปิด (OAG) ซึ่งมีอาการและภาวะดังต่อไปนี้:
- ข้อบกพร่องของลานสายตา: การสูญเสียลานสายตาที่ดำเนินไปเนื่องจากต้อหิน
- ปวดตาและปวดศีรษะ: อาจเกี่ยวข้องกับความดันลูกตาสูง
- การไม่ทนต่อยาหยอดตา: เนื่องจากผลข้างเคียงหรือการปฏิบัติตามการรักษาที่ไม่ดี
ผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “ผลการตรวจทางคลินิก”ต่อไปนี้คือผลการตรวจที่ควรประเมินเพื่อพิจารณาความเหมาะสมในการผ่าตัด:
- ความดันลูกตา: การผ่าตัดมีข้อบ่งชี้เมื่อความดันลูกตาไม่ถึงเป้าหมายด้วยการรักษาด้วยยาหรือผู้ป่วยไม่ทนต่อยาหยอดตา
- ผลการตรวจมุมตา: ต้องเป็นมุมเปิดระดับ 3–4 ตาม Schaffer จากการตรวจ gonioscopy มุมปิดเป็นข้อห้ามเด็ดขาด
- หัวประสาทตา: เวลาผ่าตัดพิจารณาจากระดับการบุ๋มและการบางลงของชั้นเส้นใยประสาทจอตา (RNFL)
- การตรวจลานสายตา: พิจารณาผ่าตัดเมื่อมีข้อบกพร่องของลานสายตาที่ดำเนินไปอย่างชัดเจน
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”ข้อบ่งชี้และข้อห้ามของ canaloplasty มีดังนี้:
ข้อบ่งชี้
หัวข้อที่มีชื่อว่า “ข้อบ่งชี้”- โรคต้อหินมุมเปิด (รวมถึงโรคต้อหินมุมเปิดปฐมภูมิ [POAG], โรคต้อหินชนิดผลัดเซลล์, โรคต้อหินชนิดเม็ดสี, โรคต้อหินจากสเตียรอยด์) 1)8)
- เมื่อไม่สามารถบรรลุความดันลูกตาเป้าหมายด้วยการรักษาด้วยยาหรือเลเซอร์
- ผู้ป่วยอายุน้อยที่มีเลนส์แก้วตาใส (ความเสี่ยงต่ำต่อการเกิดต้อกระจก)
- สายตาสั้นมาก (เมื่อมีความเสี่ยงสูงต่อความดันลูกตาต่ำในการผ่าตัด trabeculectomy)
- ตาที่ไม่มีเลนส์แก้วตา (เมื่อมีความเสี่ยงที่วุ้นลูกตาจะอุดรูรั่ว)
- กรณีที่ล้มเหลวหลังการผ่าตัด trabeculectomy 2)
ข้อห้าม
หัวข้อที่มีชื่อว่า “ข้อห้าม”- ข้อห้ามเด็ดขาด: โรคต้อหินมุมปิด 1)
- ข้อห้ามสัมพัทธ์: โรคต้อหินแต่กำเนิด, มุมถอย, โรคต้อหินจากเส้นเลือดใหม่, ความดันเลือดดำเหนือตาขาวสูง 1)
4. เทคนิคการผ่าตัด
หัวข้อที่มีชื่อว่า “4. เทคนิคการผ่าตัด”วิธี Ab externo (แบบดั้งเดิม)
หัวข้อที่มีชื่อว่า “วิธี Ab externo (แบบดั้งเดิม)”ในวิธี Ab externo หลังจากกรีดเยื่อบุตาและสร้างแผ่นตาขาว จะเปิดคลอง Schlemm และใส่สายสวนขนาดเล็ก (iTrack, Nova Eye Medical) 360° 1)8)
ขั้นตอนหลักมีดังนี้:
- ทำแผลที่เยื่อบุตาบริเวณฐานของลิมบัส
- สร้างแผ่นตาขาวชั้นตื้นขนาด 5×5 มม.
- สร้างแผ่นตาขาวชั้นลึกขนาด 4×4 มม. และเปิดเผยหน้าต่าง trabecular-Descemet membrane
- ระบุคลอง Schlemm และใส่ไมโครคาเทเตอร์แบบมีใยแก้วนำแสง 360°
- ฉีดสารหนืดยืดหยุ่น (OVD) ขณะดึงคาเทเตอร์ออกเพื่อขยายคลอง Schlemm
- วางไหมโพลีโพรพิลีน 10-0 (Prolene) ภายในคลองเพื่อให้แรงตึงต่อ trabecular meshwork
- ปิดแผ่นตาขาวแบบกันน้ำ (เพื่อหลีกเลี่ยงการเกิด bleb กรอง)
ไหมเย็บตึงภายในคลองมีผลสองประการ: รักษาความเปิดของคลอง Schlemm และให้แรงตึงต่อ trabecular meshwork9).
วิธี Ab interno (ABiC)
หัวข้อที่มีชื่อว่า “วิธี Ab interno (ABiC)”การทำ canaloplasty ผ่านทางภายใน (ABiC) เป็นหัตถการที่มีการรุกรานน้อย ไม่ต้องทำแผลที่เยื่อบุตาหรือตาขาว1)10).
- เข้าถึงผ่านแผลกระจกตาใสภายใต้กล้อง gonioscope
- ใส่ไมโครคาเทเตอร์ผ่าน goniotomy แบบจำกัด และฉีด OVD ขณะดึงกลับ
- ไม่ใช้ไหมเย็บตึง
- จัดเป็น MIGS (การผ่าตัดต้อหินแบบรุกรานน้อย)5)
ระบบ OMNI
หัวข้อที่มีชื่อว่า “ระบบ OMNI”ระบบผ่าตัด OMNI เป็นเทคนิคที่สามารถทำ canaloplasty (การขยายคลองชเลมม์ด้วยสารหนืดยืดหยุ่น) และ trabeculotomy ได้ในอุปกรณ์เดียว 1)4) นอกจากการใส่สายสวน 360° และการขยายด้วยสารหนืดยืดหยุ่นแล้ว ยังทำ trabeculotomy 180° พร้อมกันด้วย
ระบบ STREAMLINE
หัวข้อที่มีชื่อว่า “ระบบ STREAMLINE”ระบบผ่าตัด STREAMLINE (ได้รับการรับรองจาก FDA ในปี 2021) เป็นวิธี ab interno ที่เจาะทะลุ trabecular meshwork และฉีด OVD เข้าสู่คลองชเลมม์โดยตรง 3)6) คลองชเลมม์ถูกขยายเป็นส่วนๆ ด้วยการฉีด 3-8 ครั้ง (ครั้งละประมาณ 7 ไมโครลิตร)
วิธี ab externo สามารถวางไหมดึงภายในท่อ ซึ่งคาดว่าจะช่วยรักษาความเปิดของคลองชเลมม์ในระยะยาว แต่ต้องกรีดเยื่อบุตาและตาขาว วิธี ab interno (ABiC) เป็นเทคนิคการผ่าตัดรุกรานน้อยที่สุดที่รักษาเยื่อบุตาและจัดอยู่ในกลุ่ม MIGS แต่ไม่ใช้ไหมดึง 1)5) การศึกษาเปรียบเทียบสามวิธีดัดแปลงรายงานว่าไม่มีความแตกต่างอย่างมีนัยสำคัญในผลการลดความดันลูกตา 5)
5. ผลการรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. ผลการรักษามาตรฐาน”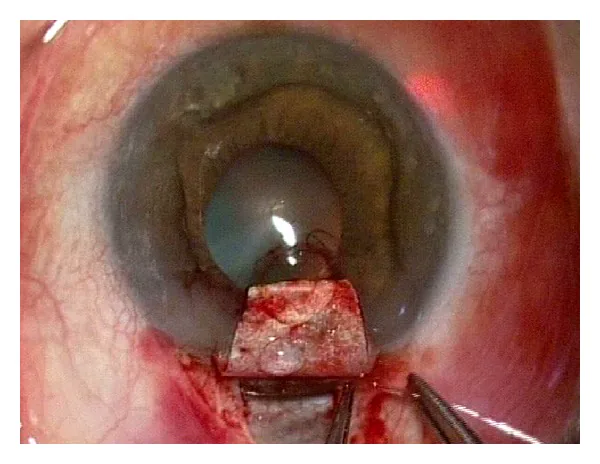
ผลการลดความดันลูกตา
หัวข้อที่มีชื่อว่า “ผลการลดความดันลูกตา”อัตราการลดความดันลูกตาของ canaloplasty แตกต่างกันไปตามเทคนิคและความดันลูกตาพื้นฐาน แต่โดยทั่วไปอยู่ที่ 30-42% 1)8)
สรุปผลการศึกษาหลัก
| การศึกษา/เทคนิค | อัตราการลด IOP | IOP สุดท้าย |
|---|---|---|
| Ab externo เพียงอย่างเดียว (3 ปี) | 34% | 15.1 มิลลิเมตรปรอท |
| Ab externo + ต้อกระจก (3 ปี) | 43% | 13.8 มิลลิเมตรปรอท |
Bull และคณะ (2011) รายงานในการทดลองแบบหลายศูนย์ใน 109 รายว่า ความดันลูกตาลดลงจาก 23.0 เป็น 15.1 มิลลิเมตรปรอท (-34.3%) ด้วยการทำ canaloplasty แบบ ab externo เพียงอย่างเดียว และจาก 24.3 เป็น 13.8 มิลลิเมตรปรอท (-43.2%) เมื่อทำร่วมกับผ่าตัดต้อกระจก 5)7).
ในการทดลอง GEMINI (Gallardo และคณะ 2022) ด้วยระบบ OMNI ร่วมกับผ่าตัดต้อกระจกใน 120 ตา ความดันลูกตาที่ไม่ใช้ยาหลัง 12 เดือนลดลงจาก 23.8 เป็น 15.6 มิลลิเมตรปรอท (-34%) และ 80% ไม่ต้องใช้ยา 4).
Lazcano-Gomez และคณะ (2024) รายงานการลดลงจาก 23.0 เป็น 15.3 มิลลิเมตรปรอท (-33.5%) หลัง 12 เดือนด้วย STREAMLINE ร่วมกับผ่าตัดต้อกระจกใน 40 ตา และ 70% ไม่ต้องใช้ยา 6).
การเปรียบเทียบกับการตัดเนื้อเยื่อโพรงลูกตา (trabeculectomy)
หัวข้อที่มีชื่อว่า “การเปรียบเทียบกับการตัดเนื้อเยื่อโพรงลูกตา (trabeculectomy)”ในการทดลอง TVC (Matlach และคณะ 2015, RCT, 62 ตา) ความดันลูกตาหลัง 2 ปีคือ 14.4 มิลลิเมตรปรอทสำหรับ canaloplasty และ 10.8 มิลลิเมตรปรอทสำหรับ trabeculectomy 2)5) อย่างไรก็ตาม ในกลุ่ม trabeculectomy มีอัตราภาวะแทรกซ้อนสูง: ความดันลูกตาต่ำชั่วคราว 37.5%, ความดันลูกตาต่ำนานกว่า 90 วัน 18.8%, และจอประสาทตาลอก 12.5% อัตราความดันลูกตาต่ำระยะยาวของ canaloplasty น้อยกว่า 1% 2).
การเปรียบเทียบกับ iStent inject W (การทดลอง VENICE)
หัวข้อที่มีชื่อว่า “การเปรียบเทียบกับ iStent inject W (การทดลอง VENICE)”Goldberg และคณะ (2024, การทดลอง VENICE) เป็น RCT แรกที่เปรียบเทียบ STREAMLINE (35 ตา) กับ iStent inject W (37 ตา) ร่วมกับผ่าตัดต้อกระจก 3) หลัง 6 เดือน ความดันลูกตาคือ 16.5 มิลลิเมตรปรอทสำหรับ STREAMLINE เทียบกับ 16.1 มิลลิเมตรปรอทสำหรับ iStent inject W โดยไม่มีความแตกต่างอย่างมีนัยสำคัญ (P=0.596) อัตราการไม่ใช้ยาคือ 81.8% และ 78.4% ตามลำดับ 3).
วิธีการปรับปรุง: การระบายช่องเหนือคอรอยด์ (ScD)
หัวข้อที่มีชื่อว่า “วิธีการปรับปรุง: การระบายช่องเหนือคอรอยด์ (ScD)”Szurman (2023) ในการศึกษาเปรียบเทียบใน 417 ตารายงานว่า canaloplasty + การระบายช่องเหนือคอรอยด์ (ScD) ทำให้ IOP ลดลง 35.9% (20.9→13.1 มิลลิเมตรปรอท) ซึ่งดีกว่าวิธีดั้งเดิมที่ 31.2% (20.8→14.0 มิลลิเมตรปรอท) 2) เมื่อทำร่วมกับผ่าตัดต้อกระจก + ScD การลด IOP สูงถึง 47.4% (23.2→12.2 มิลลิเมตรปรอท) ซึ่งเป็นครั้งแรกที่ให้ผลลัพธ์เทียบเท่ากับความสำเร็จของการตัดเนื้อเยื่อโพรงลูกตา 2).
ภาวะแทรกซ้อน
หัวข้อที่มีชื่อว่า “ภาวะแทรกซ้อน”ภาวะแทรกซ้อนหลักมีดังนี้ 1)5)7).
- ไมโครไฮฟีมา (เลือดออกในช่องหน้าตาขนาดเล็ก): พบบ่อยที่สุด (1.6–12.8%) ส่วนใหญ่หายได้เองภายใน 1 เดือน
- การลอกของเยื่อเดสเซเมท: 1.6-6.1% เกิดจากการฉีดสารหนืดยืดหยุ่นมากเกินไป
- ความดันลูกตาสูงชั่วคราว (>30 มม.ปรอท): 1.6-8.7%
- ความดันลูกตาต่ำ: น้อยกว่า 1% พบได้น้อยมากเมื่อเทียบกับการตัดเนื้อเยื่อโพรงลูกตา (18.8%)2)
เดิมทีข้อบ่งชี้หลักคือโรคต้อหินระดับเล็กน้อยถึงปานกลาง แต่รายงานล่าสุดแสดงให้เห็นว่าแม้ในโรคต้อหินรุนแรง ก็สามารถลดความดันลูกตาได้ในอัตราที่ใกล้เคียงกัน (ประมาณ 33%) เช่นเดียวกับกรณีเล็กน้อยถึงปานกลาง1) นอกจากนี้ ยังสามารถคาดหวังการลดความดันลูกตาได้มากขึ้นด้วยวิธีการที่ปรับปรุงแล้ว เช่น การระบายน้ำเหนือคอรอยด์ (ScD)2)
6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด”กายวิภาคของทางออกของอารมณ์ขันน้ำและความต้านทาน
หัวข้อที่มีชื่อว่า “กายวิภาคของทางออกของอารมณ์ขันน้ำและความต้านทาน”ทางหลักของการไหลออกของอารมณ์ขันน้ำคือ: trabecular meshwork → คลอง Schlemm → ท่อรวบรวม → เส้นเลือดดำอารมณ์ขัน → เส้นเลือดดำเหนือตาขาว → การไหลเวียนทั่วร่างกาย ทางหลักรับผิดชอบ 83-96% ของการไหลออกทั้งหมด5)
ความต้านทานหลักอยู่ที่เนื้อเยื่อ juxtacanalicular (JCT) และชั้นเยื่อบุผนังด้านในของคลอง Schlemm5) ในโรคต้อหิน ความดันลูกตาที่สูงขึ้นทำให้คลอง Schlemm ยุบตัว ส่งผลให้เกิดการเปลี่ยนแปลงโครงสร้างเรื้อรังที่ผนังคลองและ trabecular meshwork ทำให้ความต้านทานเพิ่มขึ้นอีกในวงจรอุบาทว์1)
กลไกการออกฤทธิ์ของ canaloplasty
หัวข้อที่มีชื่อว่า “กลไกการออกฤทธิ์ของ canaloplasty”Canaloplasty ลดความต้านทานการไหลออกผ่านกลไกต่อไปนี้1)8):
- การขยายคลอง Schlemm ด้วยสารหนืดยืดหยุ่น: ขยายรูของคลองที่ยุบตัวทางกายภาพ และเปิดช่องเปิดของท่อรวบรวมเพิ่มขึ้น
- แรงตึงโดยไหมเย็บตึง (วิธี ab externo): ใช้แรงตึงเข้าด้านในอย่างต่อเนื่องที่ผนังด้านในของคลองและ trabecular meshwork รักษาความแจ้งของรู นอกจากนี้ยังช่วยเพิ่มการซึมผ่านของ trabecular meshwork ต่ออารมณ์ขันน้ำ
- ไมโครรัปเจอร์ (Micro-rupture): แรงดันระหว่างการฉีด OVD ทำให้เกิดการฉีกขาดขนาดเล็กในผนังด้านในของคลองชเลมม์และทrabeculum ที่อยู่ติดกัน ทำให้เกิดการเชื่อมต่อโดยตรงระหว่างช่องหน้าม่านตาและลูเมนของคลอง
ข้อดีของการใช้ทางระบายตามสรีรวิทยา
หัวข้อที่มีชื่อว่า “ข้อดีของการใช้ทางระบายตามสรีรวิทยา”เนื่องจาก aqueous humor ถูกระบายผ่านคลองชเลมม์ ความดันลูกตาจึงไม่ลดลงต่ำกว่าความดันหลอดเลือดดำอีพิสเกลอรัล (ปกติ 8-10 มม.ปรอท) ดังนั้น ภาวะความดันลูกตาต่ำ (<5 มม.ปรอท) และภาวะแทรกซ้อนที่เกี่ยวข้อง เช่น จอประสาทตาลอก ช่องหน้าม่านตาตื้น และจอประสาทตาส่วนกลางผิดปกติ ซึ่งเป็นปัญหาในการผ่าตัดกรอง จึงเกิดขึ้นได้น้อย1)2)
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การระบายช่องเหนือคอรอยด์ + การปลูกถ่ายคอลลาเจน
หัวข้อที่มีชื่อว่า “การระบายช่องเหนือคอรอยด์ + การปลูกถ่ายคอลลาเจน”Szurman (2023) รายงานผลลัพธ์ของ canaloplasty + ScD + การปลูกถ่ายคอลลาเจน Ologen2) ในการศึกษาย้อนหลังใน 1034 ตา อัตราการลดความดันลูกตา 45.8% (12.7 มม.ปรอท) ที่ 12 เดือนคงที่ที่ 45.1% หลังจาก 4 ปี
เซ็นเซอร์วัดความดันลูกตา Eyemate-SC
หัวข้อที่มีชื่อว่า “เซ็นเซอร์วัดความดันลูกตา Eyemate-SC”ได้มีการพัฒนาเทคนิคการฝังเซ็นเซอร์วัดความดันลูกตาแบบ telemetry (Eyemate-SC) ในช่องเหนือคอรอยด์พร้อมกับ canaloplasty + ScD2) การทดลอง 12 เดือนแสดงความสอดคล้องสูงกับ GAT โดยมีความแตกต่างเฉลี่ย 0.23 มม.ปรอท
การติดตามผลระยะยาวของการทดลอง VENICE
หัวข้อที่มีชื่อว่า “การติดตามผลระยะยาวของการทดลอง VENICE”การทดลอง VENICE (STREAMLINE เทียบกับ iStent inject W) อยู่ในขั้นตอนการวิเคราะห์ระหว่างกาล 6 เดือน3) และข้อมูลการติดตามผลระยะยาวในอนาคตจะให้ข้อมูลสำคัญสำหรับการเปรียบเทียบทั้งสองเทคนิค
Canaloplasty ร่วมกับ Mitomycin C
หัวข้อที่มีชื่อว่า “Canaloplasty ร่วมกับ Mitomycin C”ในเทคนิค “canaloplasty แบบกรอง” ร่วมกับ mitomycin C มีรายงานการลดความดันลูกตา 42.7% และไม่ต้องใช้ยาเมื่อ 12 เดือน แต่อัตราภาวะความดันลูกตาต่ำอยู่ที่ 15% ซึ่งสูงกว่าวิธีดั้งเดิม (1.1%) อย่างมีนัยสำคัญ2) การวิเคราะห์อภิมานแสดงให้เห็นว่าอัตราการลด IOP ดีขึ้นในกลุ่ม mitomycin C แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราภาวะแทรกซ้อน
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Wagner IV, Gessesse BA, Garg SJ, et al. A Review of Canaloplasty in the Treatment and Management of Glaucoma. J Curr Glaucoma Pract. 2024;18(2):59-73.
- Szurman P. Advances in Canaloplasty — Modified Techniques Yield Strong Pressure Reduction with Low Risk Profile. J Clin Med. 2023;12(9):3287.
- Goldberg JL, Gallardo MJ, Heersink M, et al. A Randomized Controlled Trial Comparing STREAMLINE Canaloplasty to Trabecular Micro-Bypass Stent Implantation (VENICE Trial). Clin Ophthalmol. 2024;18:3015-3027.
- Gallardo MJ, Supnet RA, Ahmed IIK, et al. Canaloplasty and Trabeculotomy Combined with Phacoemulsification for Glaucoma: 12-Month Results of the GEMINI Study. Clin Ophthalmol. 2022;16:1225-1234.
- Cwiklinska-Haszcz A, Bak E, Wierzbowska J. Revolution in Glaucoma Treatment: A Review Elucidating Canaloplasty and Gonioscopy-Assisted Transluminal Trabeculotomy. Front Med. 2025;12:1547345.
- Lazcano-Gomez G, Muñoz-Villegas P, Ruiz-Lozano RE, et al. Safety and Efficacy of STREAMLINE Canaloplasty with Phacoemulsification in Hispanic Adults with Open-Angle Glaucoma. Clin Ophthalmol. 2024;18:3619-3630.
- Golaszewska K, Skrzypczak-Jankun E, Jankun J. Evaluation of the Efficacy and Safety of Canaloplasty and iStent Bypass Implantation in Patients with Open-Angle Glaucoma: A Review. J Clin Med. 2021;10(22):5309.
- Beres A, Scharioth GB. Canaloplasty in the Spotlight: Surgical Alternatives and Future Perspectives. Rom J Ophthalmol. 2022;66(3):185-195.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021;128(1):P51-P110.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
