โกนิโอพังก์เจอร์ (goniopuncture) คือหัตถการเลเซอร์ Nd:YAG สำหรับรักษาความดันลูกตา สูงหลังการผ่าตัดต้อหิน แบบไม่ทะลุ (NPGS)
สร้างรูเปิดขนาดเล็กบนเยื่อ trabeculo-Descemet (TDM) เพื่อฟื้นฟูการไหลของอารมณ์ขัน aqueous
NPGS ถูกเปลี่ยนเป็นการผ่าตัดแบบทะลุอย่างมีประสิทธิภาพ แต่ความเสี่ยงของความดันลูกตาต่ำ มีน้อยเนื่องจากทำในช่วงหลังผ่าตัดที่ปลอดภัย
หัตถการครั้งเดียวช่วยลดความดันลูกตา ได้นาน 2 ปีขึ้นไปในประมาณ 50% ของกรณี
ภาวะแทรกซ้อนที่สำคัญที่สุดคือม่านตาติด (iris incarceration) เกิดขึ้นได้ถึง 25%
ถูกจัดให้เป็นการรักษาด้วยเลเซอร์ บรรทัดแรกสำหรับความดันลูกตา สูงหลัง NPGS
โกนิโอพังก์เจอร์ด้วยเลเซอร์ Nd:YAG เป็นองค์ประกอบสำคัญของการผ่าตัดต้อหิน แบบไม่ทะลุ (NPGS) NPGS รวมถึง deep sclerectomy, canaloplasty และ viscocanalostomy1) 2) .
การควบคุมความดันลูกตา หลัง NPGS ขึ้นอยู่กับการกรองอารมณ์ขัน aqueous ผ่านเยื่อ trabeculo-Descemet (TDM) หาก TDM หนาตัวขึ้นเนื่องจากการลอกที่ไม่สมบูรณ์ระหว่างผ่าตัดหรือพังผืดหลังผ่าตัด ความต้านทานการไหลของอารมณ์ขัน aqueous จะเพิ่มขึ้นและความดันลูกตา สูงขึ้น
โกนิโอพังก์เจอร์สร้างรูเปิดขนาดเล็กบน TDM เพื่อฟื้นฟูการไหลของอารมณ์ขัน aqueous โดยตรงจากช่องหน้าม่านตา ไปยังช่องว่างในตาขาว หัตถการนี้เปลี่ยนการกรองแบบไม่ทะลุที่ล้มเหลวให้เป็นการกรองแบบทะลุ แต่เนื่องจากทำในช่วงเวลาที่ปลอดภัยหลังจากเกิด bleb กรองแล้ว ความเสี่ยงของภาวะแทรกซ้อนจากความดันลูกตาต่ำ จึงลดลงอย่างมาก
เมื่อเทียบกับการตัด trabeculectomy NPGS มีภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันลูกตาต่ำ น้อยกว่า แต่ผลการลดความดันลูกตา ในระยะยาวด้อยกว่า1) 2) โกนิโอพังก์เจอร์เป็นหัตถการเสริมที่สำคัญในการเพิ่มอัตราความสำเร็จของ NPGS
Q
สามารถทำโกนิโอพังก์เจอร์หลังการตัด trabeculectomy ได้หรือไม่?
A
โกนิโอพังก์เจอร์เป็นหัตถการเฉพาะสำหรับการผ่าตัดต้อหิน แบบไม่ทะลุ (NPGS) และไม่มีข้อบ่งชี้หลังการตัด trabeculectomy ใน NPGS เยื่อ trabeculo-Descemet ยังคงอยู่ และใช้เลเซอร์สร้างรูเปิดเพื่อฟื้นฟูการไหลของอารมณ์ขัน aqueous ในการตัด trabeculectomy ได้มีการเจาะทะลุเต็มความหนาแล้ว ดังนั้นโกนิโอพังก์เจอร์จึงไม่เหมาะสม
พิจารณาเจาะมุมตา (Goniopuncture) เมื่อไม่สามารถควบคุมความดันลูกตา ได้เพียงพอหลัง NPGS
ข้อบ่งชี้ระยะแรกหลังผ่าตัด (1 สัปดาห์ถึง 2 เดือน)
สาเหตุ : ความต้านทานการไหลของอารมณ์ขันน้ำเพิ่มขึ้นเนื่องจากการแยก TDM ไม่เพียงพอระหว่างการผ่าตัด
ผลการตรวจมุมตา : หน้าต่าง TDM หนา และไม่มีรอยบุ๋มเข้าไปในทะเลสาบในตาขาว
ข้อควรระวัง : ภายใน 4 สัปดาห์หลังผ่าตัด มีความเสี่ยงต่อการลดความดันอย่างกะทันหันและการหายไปของช่องหน้าม่านตา ซึ่งเป็นข้อห้ามสัมพัทธ์
ข้อบ่งชี้ระยะหลังผ่าตัด (หลายเดือนถึงหลายปี)
สาเหตุ : พังผืดของ TDM และความต้านทานการไหลของอารมณ์ขันน้ำเพิ่มขึ้นแบบก้าวหน้าจากการสะสมของเม็ดสี
ผลการตรวจมุมตา : การมีเลือด เศษซาก หรือเส้นเลือดใหม่ในทะเลสาบในตาขาว เป็นสัญญาณของพังผืดที่กำลังจะเกิดขึ้น
ข้อควรระวัง : ควรทำหัตถการก่อนที่ทะเลสาบในตาขาว จะเกิดพังผืดทั้งหมดหรือยุบตัว
การตรวจมุมตา การถ่ายภาพวินิจฉัยส่วนหน้า : ยืนยันความหนาของ TDM และสถานะการสร้างทะเลสาบในตาขาว โดยใช้ AS-OCT หรือ UBM หาก TDM มีลักษณะเว้า แสดงว่าการซึมผ่านของอารมณ์ขันน้ำไม่เพียงพอ
นอกจากการหยอดยาชาเฉพาะที่แล้ว ให้หยอด apraclonidine 1% และ pilocarpine การหดตัวของรูม่านตา จาก pilocarpine ช่วยลดความเสี่ยงของม่านตาติด ค้าง หากความดันลูกตา สูง ให้ใช้ยากลุ่มยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรสชนิดรับประทานร่วมด้วย
ใส่เลนส์สัมผัส gonioscopy และเล็งลำแสงนำวิถีของเลเซอร์ Nd:YAG ไปที่ TDM กึ่งโปร่งแสง ใช้ค่าพารามิเตอร์ต่อไปนี้ในโหมด free-running Q-switch:
ขนาดจุด: 3–10 ไมโครเมตร
พลังงาน: 5–15 มิลลิจูล
จำนวนครั้งยิง: 4–15 ครั้ง
ยิงเลเซอร์ในส่วนหน้า (ใกล้กระจกตา ) เพื่อลดความเสี่ยงของม่านตา ยื่นหรือการเกิดพังผืดยึดม่านตา ส่วนปลายด้านหน้า เพื่อลดความเสี่ยงของม่านตาติด ค้างหลังเลเซอร์ อาจทำ iridoplasty ด้วยเลเซอร์อาร์กอนใกล้กับช่อง TDM ร่วมด้วย
หยอดยาสเตียรอยด์ (prednisolone acetate 1%) วันละ 3 ครั้ง นาน 3 วัน ใช้ยารักษาโรคต้อหิน ต่อไปจนถึงวันนัดติดตามผล ตรวจซ้ำหลังจาก 1–3 สัปดาห์เพื่อตรวจความดันลูกตา และภาวะแทรกซ้อน
ภาวะแทรกซ้อนที่สำคัญที่สุดคือม่านตาติด ค้าง ซึ่งเกิดขึ้นได้ถึง 25% มีความเสี่ยงสูงในกรณีต่อไปนี้:
เมื่อช่องเปิดใหญ่เกินไป
เมื่อสร้างรูทะลุในส่วนหลัง (ใกล้ม่านตา )
เมื่อความดันลูกตา ลดลงไม่เพียงพอก่อนทำหัตถการ
เมื่อมีการนวดลูกตาหลังทำหัตถการ
ภาวะแทรกซ้อนอื่นๆ ได้แก่ การอักเสบ เลือดออกในช่องหน้าตา ความดันลูกตาต่ำ ร่วมกับจอประสาทตา หลุดลอก และพังผืดยึดติดด้านหน้า ซึ่งทั้งหมดพบได้น้อย
ทำให้ม่านตา หดตัวเพียงพอด้วยพิโลคาร์พีน
หากความดันลูกตา สูง ให้ใช้ยาอาพราโคลนิดีนหรือ CAI ทั่วร่างกายก่อนการรักษา
สร้างตำแหน่งเจาะทะลุทางด้านกระจกตา
ห้ามนวดลูกตาโดยเด็ดขาด
หากเกิดการหนีบของม่านตา ให้ลองจัดการแบบอนุรักษ์ด้วยยาหดม่านตา หากไม่ได้ผล ให้พิจารณาการผ่าพังผืดด้วยเลเซอร์หรือการผ่าตัด
การเจาะมุมตา (goniopuncture) ภายใน 4 สัปดาห์หลังผ่าตัดมีความเสี่ยงต่อการลดความดันอย่างรวดเร็ว ซึ่งเป็นข้อห้ามสัมพัทธ์
เนื่องจากไม่สามารถคาดหวังผลได้หลังจากทะเลสาบในตาขาว เกิดพังผืดและยุบตัวเต็มที่ การกำหนดเวลาที่เหมาะสมจึงเป็นสิ่งสำคัญ
เพื่อป้องกันการหนีบของม่านตา หลีกเลี่ยงการนวดลูกตาหลังทำหัตถการโดยเด็ดขาด
Q
อัตราความสำเร็จของการเจาะมุมตาคือเท่าใด?
A
รายงานว่าการเจาะมุมตาเพียงครั้งเดียวช่วยลดความดันลูกตา ได้อย่างน้อย 20% เมื่อเทียบกับก่อนทำหัตถการเป็นเวลาอย่างน้อย 2 ปีในประมาณ 50% ของกรณี ถือเป็นหัตถการที่จำเป็นในการเพิ่มอัตราความสำเร็จของ NPGS และเป็นการรักษาด้วยเลเซอร์ อันดับแรกสำหรับความดันลูกตา สูงหลัง NPGS
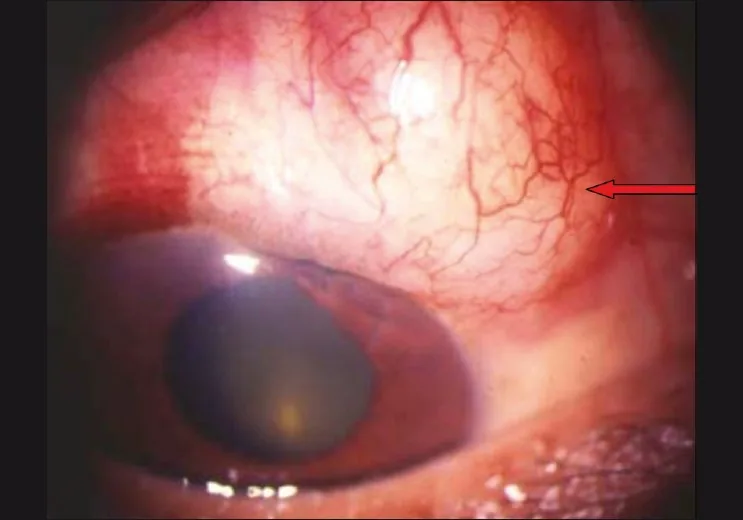
bleb กรองที่ถูกห่อหุ้มหลัง goniopuncture Lingam Vijaya; Panday Manish; George Ronnie; et al. Management of complications in glaucoma surgery. Indian J Ophthalmol. 2011 Jan;59(Suppl 1):S131-S140. Figure 2. PM
CI D: PMC3038515. License: CC BY.
ภาพหลังผ่าตัดแสดง bleb กรองที่ถูกห่อหุ้ม มีผนังหนาและมีหลอดเลือดมาก bleb ใต้เยื่อบุตา ที่นูนสูงเฉพาะที่ร่วมกับการเพิ่มจำนวนหลอดเลือดรอบ ๆ บ่งชี้ว่าการระบายน้ำหล่อเลี้ยงลูกตาไม่เพียงพอจากการห่อหุ้ม
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Kugler Publications. 2020.
Krasnov MM. Q-switched laser goniopuncture. Arch Ophthalmol. 1974;92(1):37-41. PMID: 4857748.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต