
Phẫu thuật tạo hình ống Schlemm (Canaloplasty)
Những điểm chính trong nháy mắt
Phần tiêu đề “Những điểm chính trong nháy mắt”1. Phẫu thuật tạo hình ống Schlemm là gì?
Phần tiêu đề “1. Phẫu thuật tạo hình ống Schlemm là gì?”Phẫu thuật tạo hình ống Schlemm (canaloplasty) là phẫu thuật glôcôm không xuyên thủng, sử dụng ống thông siêu nhỏ linh hoạt để nong ống Schlemm (Schlemm’s canal; SC) 360°, thúc đẩy dẫn lưu qua đường thoát thủy dịch sinh lý1).
Trong khi phẫu thuật cắt bè tạo một đường dẫn mới (lỗ rò) từ tiền phòng đến khoang dưới kết mạc, thì tạo hình ống Schlemm phục hồi đường dẫn sinh lý: bè củng giác mạc → ống Schlemm → ống góp → tĩnh mạch thủy dịch1)8). Vì thủy dịch không được dẫn lưu xuống áp suất thấp hơn áp lực tĩnh mạch thượng củng mạc, nên nhãn áp thấp và các biến chứng liên quan hiếm gặp.
Tạo hình ống Schlemm là cải tiến của phẫu thuật mở ống Schlemm bằng chất nhầy (viscocanalostomy). Trong phẫu thuật mở ống Schlemm bằng chất nhầy, một ống kim loại được dùng để nong một phần giới hạn của ống Schlemm, trong khi tạo hình ống Schlemm, ống thông siêu nhỏ linh hoạt cho phép nong toàn bộ chiều dài ống8).
Theo hướng dẫn của EGS, tạo hình ống Schlemm được xếp vào nhóm phẫu thuật glôcôm không xuyên thủng cùng với phẫu thuật cắt củng mạc sâu và mở ống Schlemm bằng chất nhầy10). Trong AAO PPP, thủ thuật này được mô tả là nong chu vi ống Schlemm bằng chất nhầy đàn hồi và đặt chỉ căng trong lòng ống9).
Phẫu thuật cắt bè tạo một lỗ rò vào khoang dưới kết mạc để dẫn lưu thủy dịch. Tạo hình ống Schlemm nong ống Schlemm để phục hồi đường dẫn sinh lý, do đó không hình thành bọng lọc1). Vì vậy, biến chứng liên quan đến nhãn áp thấp và bọng lọc ít hơn nhiều, nhưng nhãn áp đạt được thường cao hơn so với cắt bè.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Phẫu thuật canaloplasty dành cho bệnh nhân glôcôm góc mở (OAG) có các triệu chứng và tình trạng sau:
- Khiếm khuyết thị trường: Mất thị trường tiến triển do glôcôm
- Đau mắt và đau đầu: Có thể liên quan đến nhãn áp cao
- Không dung nạp thuốc nhỏ mắt: Do tác dụng phụ hoặc tuân thủ kém
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”Dưới đây là các dấu hiệu cần đánh giá để xác định chỉ định phẫu thuật:
- Nhãn áp: Phẫu thuật được chỉ định khi nhãn áp mục tiêu không đạt được bằng thuốc hoặc bệnh nhân không dung nạp thuốc nhỏ mắt
- Dấu hiệu góc: Góc mở độ 3–4 Schaffer trên soi góc là bắt buộc. Góc đóng là chống chỉ định tuyệt đối
- Đĩa thị giác: Thời điểm phẫu thuật được xác định dựa trên mức độ lõm và mỏng lớp sợi thần kinh võng mạc (RNFL)
- Kiểm tra thị trường: Phẫu thuật được xem xét khi có khiếm khuyết thị trường tiến triển đã được xác nhận
3. Nguyên nhân và yếu tố nguy cơ
Phần tiêu đề “3. Nguyên nhân và yếu tố nguy cơ”Chỉ định và chống chỉ định của canaloplasty như sau:
Chỉ định
Phần tiêu đề “Chỉ định”- Glôcôm góc mở (bao gồm glôcôm góc mở nguyên phát [POAG], glôcôm tróc bao, glôcôm sắc tố, glôcôm do steroid) 1)8)
- Khi không đạt được áp lực nội nhãn mục tiêu bằng thuốc hoặc laser
- Bệnh nhân trẻ có thủy tinh thể trong suốt (nguy cơ tiến triển đục thủy tinh thể thấp)
- Cận thị nặng (khi nguy cơ hạ nhãn áp cao trong phẫu thuật cắt bè)
- Mắt không có thủy tinh thể (khi có nguy cơ dịch kính bít lỗ rò)
- Các trường hợp thất bại sau phẫu thuật cắt bè 2)
Chống chỉ định
Phần tiêu đề “Chống chỉ định”- Chống chỉ định tuyệt đối: Glôcôm góc đóng 1)
- Chống chỉ định tương đối: Glôcôm bẩm sinh, lõm góc, glôcôm tân mạch, tăng áp lực tĩnh mạch thượng củng mạc 1)
4. Kỹ thuật phẫu thuật
Phần tiêu đề “4. Kỹ thuật phẫu thuật”Phương pháp Ab externo (truyền thống)
Phần tiêu đề “Phương pháp Ab externo (truyền thống)”Trong phương pháp Ab externo, sau khi rạch kết mạc và tạo vạt củng mạc, ống Schlemm được bộc lộ và đưa ống thông siêu nhỏ (iTrack, Nova Eye Medical) vào 360° 1)8).
Các bước chính như sau:
- Rạch kết mạc tại chân vùng rìa
- Tạo vạt củng mạc nông kích thước 5×5 mm
- Tạo vạt củng mạc sâu kích thước 4×4 mm và bộc lộ cửa sổ bè-màng Descemet
- Xác định ống Schlemm và đưa vi ống thông có sợi quang 360° vào
- Bơm chất nhớt đàn hồi (OVD) khi rút ống thông để làm giãn ống Schlemm
- Đặt chỉ khâu polypropylene 10-0 (Prolene) trong lòng ống để tạo lực căng lên vùng bè
- Đóng vạt củng mạc kín nước (để tránh hình thành bọng lọc)
Chỉ khâu căng trong lòng ống có tác dụng kép: duy trì sự thông thoáng của ống Schlemm và tạo lực căng lên vùng bè9).
Phương pháp Ab interno (ABiC)
Phần tiêu đề “Phương pháp Ab interno (ABiC)”Phẫu thuật tạo hình ống Schlemm qua đường trong (ABiC) là thủ thuật xâm lấn tối thiểu không cần rạch kết mạc hay củng mạc1)10).
- Tiếp cận qua đường rạch giác mạc trong dưới hướng dẫn của kính soi góc tiền phòng
- Đưa vi ống thông qua đường mở góc hạn chế và bơm OVD khi rút lui
- Không sử dụng chỉ khâu căng
- Được phân loại là MIGS (phẫu thuật glôcôm xâm lấn tối thiểu)5)
Hệ thống OMNI
Phần tiêu đề “Hệ thống OMNI”Hệ thống Phẫu thuật OMNI là một kỹ thuật cho phép thực hiện canaloplasty (nong ống Schlemm bằng chất nhớt đàn hồi) và trabeculotomy trên cùng một thiết bị 1)4). Ngoài việc đặt ống thông 360° và nong bằng chất nhớt đàn hồi, trabeculotomy 180° cũng được thực hiện đồng thời.
Hệ thống STREAMLINE
Phần tiêu đề “Hệ thống STREAMLINE”Hệ thống Phẫu thuật STREAMLINE (được FDA phê duyệt năm 2021) là phương pháp ab interno, chọc thủng bè củng giác mạc và tiêm OVD trực tiếp vào ống Schlemm 3)6). Ống Schlemm được nong từng đoạn với 3-8 lần tiêm (mỗi lần khoảng 7 µL).
Phương pháp ab externo cho phép đặt chỉ căng trong lòng ống, có thể duy trì sự thông thoáng ống Schlemm lâu dài, nhưng cần rạch kết mạc và củng mạc. Phương pháp ab interno (ABiC) là kỹ thuật xâm lấn tối thiểu bảo tồn kết mạc và được xếp vào nhóm MIGS, nhưng không sử dụng chỉ căng 1)5). Một nghiên cứu so sánh ba phương pháp cải tiến báo cáo không có sự khác biệt đáng kể về hiệu quả hạ nhãn áp 5).
5. Kết quả điều trị tiêu chuẩn
Phần tiêu đề “5. Kết quả điều trị tiêu chuẩn”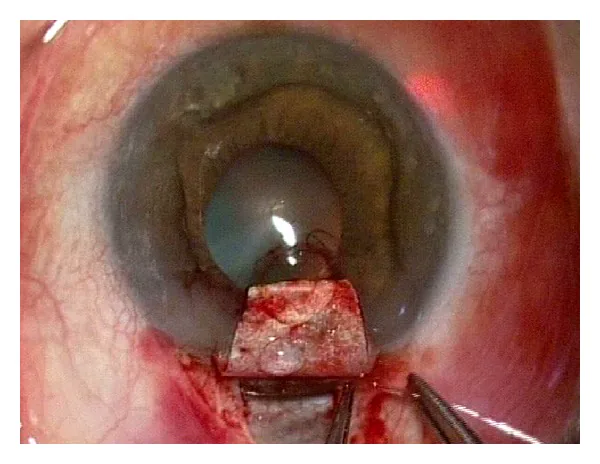
Hiệu quả hạ nhãn áp
Phần tiêu đề “Hiệu quả hạ nhãn áp”Tỷ lệ hạ nhãn áp của canaloplasty thay đổi tùy theo kỹ thuật và nhãn áp nền, nhưng nhìn chung là 30-42% 1)8).
Tóm tắt kết quả nghiên cứu chính.
| Nghiên cứu/Kỹ thuật | Tỷ lệ hạ nhãn áp | Nhãn áp cuối |
|---|---|---|
| Ab externo đơn thuần (3 năm) | 34% | 15,1 mmHg |
| Ab externo + đục thủy tinh thể (3 năm) | 43% | 13,8 mmHg |
Bull và cộng sự (2011) báo cáo trong một thử nghiệm đa trung tâm trên 109 trường hợp rằng áp lực nội nhãn giảm từ 23,0 xuống 15,1 mmHg (-34,3%) với phẫu thuật tạo hình ống Schlemm đường ngoài đơn thuần, và từ 24,3 xuống 13,8 mmHg (-43,2%) với phẫu thuật đục thủy tinh thể đồng thời 5)7).
Trong thử nghiệm GEMINI (Gallardo và cộng sự 2022), với hệ thống OMNI + phẫu thuật đục thủy tinh thể trên 120 mắt, áp lực nội nhãn không dùng thuốc sau 12 tháng giảm từ 23,8 xuống 15,6 mmHg (-34%), và 80% không cần dùng thuốc 4).
Lazcano-Gomez và cộng sự (2024) báo cáo mức giảm từ 23,0 xuống 15,3 mmHg (-33,5%) sau 12 tháng với STREAMLINE + phẫu thuật đục thủy tinh thể trên 40 mắt, và 70% không cần dùng thuốc 6).
So sánh với phẫu thuật cắt bè
Phần tiêu đề “So sánh với phẫu thuật cắt bè”Trong thử nghiệm TVC (Matlach và cộng sự 2015, RCT, 62 mắt), áp lực nội nhãn sau 2 năm là 14,4 mmHg đối với phẫu thuật tạo hình ống Schlemm và 10,8 mmHg đối với phẫu thuật cắt bè 2)5). Tuy nhiên, ở nhóm cắt bè, có tỷ lệ biến chứng cao: hạ nhãn áp tạm thời 37,5%, hạ nhãn áp trên 90 ngày 18,8%, và bong hắc mạc 12,5%. Tỷ lệ hạ nhãn áp dài hạn của phẫu thuật tạo hình ống Schlemm dưới 1% 2).
So sánh với iStent inject W (thử nghiệm VENICE)
Phần tiêu đề “So sánh với iStent inject W (thử nghiệm VENICE)”Goldberg và cộng sự (2024, thử nghiệm VENICE) là RCT đầu tiên so sánh STREAMLINE (35 mắt) với iStent inject W (37 mắt) + phẫu thuật đục thủy tinh thể 3). Sau 6 tháng, áp lực nội nhãn là 16,5 mmHg đối với STREAMLINE so với 16,1 mmHg đối với iStent inject W, không có sự khác biệt có ý nghĩa thống kê (P=0,596). Tỷ lệ không dùng thuốc lần lượt là 81,8% và 78,4% 3).
Phương pháp cải tiến: Dẫn lưu khoang trên hắc mạc (ScD)
Phần tiêu đề “Phương pháp cải tiến: Dẫn lưu khoang trên hắc mạc (ScD)”Szurman (2023) trong một nghiên cứu so sánh trên 417 mắt báo cáo rằng phẫu thuật tạo hình ống Schlemm + dẫn lưu khoang trên hắc mạc (ScD) đạt được mức giảm IOP 35,9% (20,9→13,1 mmHg), vượt trội so với phương pháp thông thường là 31,2% (20,8→14,0 mmHg) 2). Với phẫu thuật đục thủy tinh thể đồng thời + ScD, mức giảm IOP đạt 47,4% (23,2→12,2 mmHg), lần đầu tiên đạt được kết quả tương đương với thành công của phẫu thuật cắt bè 2).
Biến chứng
Phần tiêu đề “Biến chứng”Các biến chứng chính như sau 1)5)7).
- Vi xuất huyết tiền phòng (microhyphema): Thường gặp nhất (1,6–12,8%). Hầu hết tự khỏi trong vòng 1 tháng
- Bong màng Descemet: 1,6-6,1%. Do tiêm quá nhiều chất nhớt đàn hồi
- Tăng nhãn áp tạm thời (>30 mmHg): 1,6-8,7%
- Nhãn áp thấp: Dưới 1%. Rất hiếm so với phẫu thuật cắt bè (18,8%)2)
Trước đây, chỉ định chính là tăng nhãn áp nhẹ đến trung bình, nhưng các báo cáo gần đây cho thấy ngay cả trong tăng nhãn áp nặng, tỷ lệ hạ nhãn áp tương tự (khoảng 33%) cũng có thể đạt được như ở các trường hợp nhẹ đến trung bình1). Ngoài ra, có thể mong đợi hạ nhãn áp nhiều hơn nữa với các phương pháp cải tiến như dẫn lưu trên hắc mạc (ScD)2).
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”Giải phẫu đường thoát thủy dịch và sức cản
Phần tiêu đề “Giải phẫu đường thoát thủy dịch và sức cản”Đường chính của dòng thủy dịch là: bè củng giác mạc → ống Schlemm → ống góp → tĩnh mạch thủy dịch → tĩnh mạch thượng củng mạc → tuần hoàn hệ thống. Đường chính đảm nhận 83-96% tổng lưu lượng thủy dịch5).
Sức cản chính nằm ở mô cạnh ống (JCT) và lớp nội mô của thành trong ống Schlemm5). Trong bệnh tăng nhãn áp, nhãn áp tăng gây xẹp ống Schlemm, dẫn đến những thay đổi cấu trúc mãn tính ở thành ống và bè, làm tăng thêm sức cản trong một vòng luẩn quẩn1).
Cơ chế tác dụng của canaloplasty
Phần tiêu đề “Cơ chế tác dụng của canaloplasty”Canaloplasty làm giảm sức cản dòng chảy thông qua các cơ chế sau1)8):
- Giãn nở đàn hồi nhớt của ống Schlemm: Mở rộng vật lý lòng ống bị xẹp và tái thông nhiều lỗ mở của ống góp hơn
- Lực căng bằng chỉ khâu căng (phương pháp ab externo): Tạo lực căng hướng vào trong liên tục lên thành trong của ống và bè, duy trì sự thông thoáng của lòng ống. Cũng cải thiện tính thấm của bè đối với thủy dịch
- Các vết rách vi thể: Áp lực khi tiêm OVD gây ra các vết rách nhỏ trên thành trong của ống Schlemm và vùng bè cạnh đó, tạo ra sự thông nối trực tiếp giữa tiền phòng và lòng ống.
Lợi ích của Việc Sử Dụng Đường Dẫn Lưu Sinh Lý
Phần tiêu đề “Lợi ích của Việc Sử Dụng Đường Dẫn Lưu Sinh Lý”Vì thủy dịch được dẫn lưu qua ống Schlemm, nhãn áp không giảm xuống dưới áp lực tĩnh mạch thượng củng mạc (thường 8-10 mmHg). Do đó, nhãn áp thấp (<5 mmHg) và các biến chứng liên quan như bong hắc mạc, tiền phòng nông, và bệnh hoàng điểm, vốn là vấn đề trong phẫu thuật lọc, hiếm khi xảy ra1)2).
7. Nghiên cứu Mới nhất và Triển vọng Tương lai
Phần tiêu đề “7. Nghiên cứu Mới nhất và Triển vọng Tương lai”Dẫn lưu Khoang Thượng Hắc mạc + Cấy ghép Collagen
Phần tiêu đề “Dẫn lưu Khoang Thượng Hắc mạc + Cấy ghép Collagen”Szurman (2023) đã báo cáo kết quả của canaloplasty + ScD + cấy ghép collagen Ologen2). Trong một nghiên cứu hồi cứu trên 1034 mắt, tỷ lệ giảm nhãn áp 45,8% (12,7 mmHg) ở 12 tháng ổn định ở mức 45,1% sau 4 năm.
Cảm biến Nhãn áp Eyemate-SC
Phần tiêu đề “Cảm biến Nhãn áp Eyemate-SC”Một kỹ thuật cấy cảm biến nhãn áp từ xa (Eyemate-SC) vào khoang thượng hắc mạc đồng thời với canaloplasty + ScD đã được phát triển2). Thử nghiệm 12 tháng cho thấy sự tương đồng cao với GAT với chênh lệch trung bình 0,23 mmHg.
Theo dõi Dài hạn của Thử nghiệm VENICE
Phần tiêu đề “Theo dõi Dài hạn của Thử nghiệm VENICE”Thử nghiệm VENICE (STREAMLINE so với iStent inject W) đang ở giai đoạn phân tích trung gian 6 tháng3), và dữ liệu theo dõi dài hạn trong tương lai sẽ cung cấp thông tin quan trọng để so sánh hai kỹ thuật.
Canaloplasty kết hợp Mitomycin C
Phần tiêu đề “Canaloplasty kết hợp Mitomycin C”Trong kỹ thuật “canaloplasty kiểu lọc” kết hợp mitomycin C, đã báo cáo giảm nhãn áp 42,7% và không cần thuốc ở 12 tháng, nhưng tỷ lệ nhãn áp thấp là 15%, cao hơn đáng kể so với phương pháp thông thường (1,1%)2). Phân tích tổng hợp cho thấy tỷ lệ giảm nhãn áp được cải thiện ở nhóm mitomycin C, nhưng không có sự khác biệt đáng kể về tỷ lệ biến chứng.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Wagner IV, Gessesse BA, Garg SJ, et al. A Review of Canaloplasty in the Treatment and Management of Glaucoma. J Curr Glaucoma Pract. 2024;18(2):59-73.
- Szurman P. Advances in Canaloplasty — Modified Techniques Yield Strong Pressure Reduction with Low Risk Profile. J Clin Med. 2023;12(9):3287.
- Goldberg JL, Gallardo MJ, Heersink M, et al. A Randomized Controlled Trial Comparing STREAMLINE Canaloplasty to Trabecular Micro-Bypass Stent Implantation (VENICE Trial). Clin Ophthalmol. 2024;18:3015-3027.
- Gallardo MJ, Supnet RA, Ahmed IIK, et al. Canaloplasty and Trabeculotomy Combined with Phacoemulsification for Glaucoma: 12-Month Results of the GEMINI Study. Clin Ophthalmol. 2022;16:1225-1234.
- Cwiklinska-Haszcz A, Bak E, Wierzbowska J. Revolution in Glaucoma Treatment: A Review Elucidating Canaloplasty and Gonioscopy-Assisted Transluminal Trabeculotomy. Front Med. 2025;12:1547345.
- Lazcano-Gomez G, Muñoz-Villegas P, Ruiz-Lozano RE, et al. Safety and Efficacy of STREAMLINE Canaloplasty with Phacoemulsification in Hispanic Adults with Open-Angle Glaucoma. Clin Ophthalmol. 2024;18:3619-3630.
- Golaszewska K, Skrzypczak-Jankun E, Jankun J. Evaluation of the Efficacy and Safety of Canaloplasty and iStent Bypass Implantation in Patients with Open-Angle Glaucoma: A Review. J Clin Med. 2021;10(22):5309.
- Beres A, Scharioth GB. Canaloplasty in the Spotlight: Surgical Alternatives and Future Perspectives. Rom J Ophthalmol. 2022;66(3):185-195.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021;128(1):P51-P110.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
