
कैनालोप्लास्टी (श्लेम नलिका निर्माण शल्यक्रिया)
एक नज़र में मुख्य बिंदु
Section titled “एक नज़र में मुख्य बिंदु”1. कैनालोप्लास्टी क्या है?
Section titled “1. कैनालोप्लास्टी क्या है?”कैनालोप्लास्टी एक गैर-वेधन ग्लूकोमा सर्जरी है जो एक लचीले माइक्रोकैथेटर का उपयोग करके श्लेम नलिका (SC) को 360° तक फैलाती है और शारीरिक जल निकासी मार्ग के माध्यम से बहिर्वाह को बढ़ावा देती है 1)।
ट्रैबेक्यूलेक्टॉमी पूर्वकाल कक्ष से उप-कंजंक्टिवल स्थान तक एक नया बहिर्वाह मार्ग (फिस्टुला) बनाती है, जबकि कैनालोप्लास्टी शारीरिक बहिर्वाह मार्ग को बहाल करती है: ट्रैबेकुलम → श्लेम नलिका → संग्राहक नलिकाएं → जलीय शिराएं 1)8)। जलीय हास्य एपिस्क्लेरल शिरापरक दबाव से नीचे नहीं निकलता, इसलिए हाइपोटोनी और इससे संबंधित जटिलताएं दुर्लभ हैं।
कैनालोप्लास्टी विस्कोकैनालोस्टॉमी का एक उन्नत संस्करण है। विस्कोकैनालोस्टॉमी में धातु की कैनुला से श्लेम नलिका के केवल सीमित भाग को फैलाया जाता था, जबकि कैनालोप्लास्टी में लचीले माइक्रोकैथेटर से पूरी नलिका को फैलाना संभव हुआ 8)।
EGS दिशानिर्देशों के अनुसार, कैनालोप्लास्टी को डीप स्क्लेरेक्टॉमी और विस्कोकैनालोस्टॉमी के साथ गैर-वेधन ग्लूकोमा सर्जरी में वर्गीकृत किया गया है 10)। AAO PPP इसे श्लेम नलिका के परिधीय विस्कोइलास्टिक फैलाव और इंट्राल्यूमिनल टेंशन सिवनी प्लेसमेंट द्वारा विशेषता एक तकनीक के रूप में वर्णित करता है 9)।
ट्रैबेक्यूलेक्टॉमी उप-कंजंक्टिवल स्थान में एक फिस्टुला बनाकर जलीय हास्य को बायपास करती है। कैनालोप्लास्टी श्लेम नलिका को फैलाकर शारीरिक बहिर्वाह मार्ग को बहाल करती है, जिससे फिल्ट्रेशन बुलबा नहीं बनता 1)। इसलिए हाइपोटोनी और फिल्ट्रेशन बुलबा से संबंधित जटिलताएं काफी कम होती हैं, लेकिन प्राप्त करने योग्य अंतःनेत्र दबाव आमतौर पर ट्रैबेक्यूलेक्टॉमी से अधिक होता है।
2. मुख्य लक्षण और नैदानिक निष्कर्ष
Section titled “2. मुख्य लक्षण और नैदानिक निष्कर्ष”व्यक्तिपरक लक्षण
Section titled “व्यक्तिपरक लक्षण”कैनालोप्लास्टी ओपन-एंगल ग्लूकोमा (OAG) के रोगियों के लिए है, जो निम्नलिखित लक्षण और स्थितियाँ प्रस्तुत करते हैं।
- दृश्य क्षेत्र दोष : ग्लूकोमा के कारण प्रगतिशील दृश्य क्षेत्र हानि
- आँख में दर्द और सिरदर्द : उच्च अंतःनेत्र दबाव के साथ हो सकता है
- आँख की बूंदों के प्रति असहिष्णुता : दुष्प्रभाव या खराब अनुपालन
नैदानिक निष्कर्ष
Section titled “नैदानिक निष्कर्ष”सर्जरी की उपयुक्तता निर्धारित करने के लिए मूल्यांकन किए जाने वाले निष्कर्ष निम्नलिखित हैं।
- अंतःनेत्र दबाव : यदि दवा चिकित्सा से लक्ष्य दबाव प्राप्त नहीं होता या बूंदों के प्रति असहिष्णुता हो, तो सर्जरी का संकेत दिया जाता है।
- कोण परीक्षण : गोनियोस्कोपी पर शैफर ग्रेड 3-4 का खुला कोण आवश्यक है। बंद कोण पूर्ण विपरीत संकेत है।
- ऑप्टिक डिस्क : कपिंग का बढ़ना और RNFL का पतला होना सर्जरी के समय को निर्धारित करने में मदद करता है।
- दृश्य क्षेत्र परीक्षण : यदि प्रगतिशील दृश्य क्षेत्र हानि की पुष्टि होती है, तो सर्जरी पर विचार किया जाता है।
3. कारण और जोखिम कारक
Section titled “3. कारण और जोखिम कारक”कैनालोप्लास्टी के संकेत और विपरीत संकेत नीचे दिए गए हैं।
- खुला कोण मोतियाबिंद (प्राथमिक खुला कोण मोतियाबिंद [POAG], एक्सफोलिएटिव ग्लूकोमा, पिगमेंटरी ग्लूकोमा, स्टेरॉयड ग्लूकोमा सहित) 1)8)
- जब दवा या लेजर उपचार से लक्षित अंतःनेत्र दबाव प्राप्त नहीं होता है
- पारदर्शी लेंस वाले युवा रोगी (मोतियाबिंद बढ़ने का कम जोखिम)
- उच्च मायोपिया (ट्रैबेक्यूलेक्टोमी के बाद हाइपोटोनी का उच्च जोखिम)
- अफेकिक आंख (जब कांच का द्रव फिस्टुला को अवरुद्ध करने का जोखिम हो)
- ट्रैबेक्यूलेक्टोमी के बाद असफल मामले 2)
- पूर्ण निषेध : बंद कोण मोतियाबिंद 1)
- सापेक्ष निषेध : जन्मजात मोतियाबिंद, कोण अवनति (angle recession), नववाहिकीय मोतियाबिंद, एपिस्क्लेरल शिरापरक दबाव में वृद्धि 1)
4. शल्य चिकित्सा तकनीक
Section titled “4. शल्य चिकित्सा तकनीक”Ab externo विधि (पारंपरिक विधि)
Section titled “Ab externo विधि (पारंपरिक विधि)”Ab externo विधि में, कंजंक्टिवल चीरा और स्क्लेरल फ्लैप बनाने के बाद, श्लेम नहर को उजागर किया जाता है और एक माइक्रोकैथेटर (iTrack, Nova Eye Medical) को 360° डाला जाता है 1)8).
मुख्य चरण इस प्रकार हैं:
- लिंबस के आधार पर कंजंक्टिवल चीरा लगाएं
- 5×5 मिमी का सतही स्क्लेरल फ्लैप बनाएं
- 4×4 मिमी का गहरा स्क्लेरल फ्लैप बनाएं और ट्रैबेकुलम तथा डेसीमेट विंडो को उजागर करें
- श्लेम नहर की पहचान करें और 360° पर फाइबर ऑप्टिक माइक्रोकैथेटर डालें
- कैथेटर वापस खींचते समय विस्कोइलास्टिक पदार्थ (OVD) इंजेक्ट करें ताकि श्लेम नहर फैल जाए
- 10-0 पॉलीप्रोपाइलीन (प्रोलीन) सिवनी को नहर में रखें और ट्रैबेकुलम पर तनाव डालें
- स्क्लेरल फ्लैप को जलरोधी रूप से बंद करें (फिल्ट्रेशन ब्लेब गठन से बचने के लिए)
इंट्राकैनालिकुलर टेंशन सिवनी का दोहरा प्रभाव होता है: श्लेम नहर की धैर्यता बनाए रखना और ट्रैबेकुलम पर तनाव प्रदान करना9)।
एब इंटर्नो विधि (ABiC)
Section titled “एब इंटर्नो विधि (ABiC)”एब इंटर्नो कैनालोप्लास्टी (ABiC) एक न्यूनतम इनवेसिव तकनीक है जिसमें कंजंक्टिवा या स्क्लेरा में चीरा लगाने की आवश्यकता नहीं होती1)10)।
- पारदर्शी कॉर्नियल चीरा से गोनियोस्कोपी के तहत पहुंचें
- सीमित गोनियोटॉमी से माइक्रोकैथेटर डालें और वापस खींचते समय OVD इंजेक्ट करें
- टेंशन सिवनी का उपयोग न करें
- MIGS (न्यूनतम इनवेसिव ग्लूकोमा सर्जरी) के अंतर्गत वर्गीकृत5)
OMNI प्रणाली
Section titled “OMNI प्रणाली”OMNI सर्जिकल सिस्टम एक ऐसी तकनीक है जो एक ही उपकरण से कैनालोप्लास्टी (श्लेम नलिका का विस्कोइलास्टिक फैलाव) और ट्रैबेकुलोटॉमी कर सकती है 1)4)। 360° कैथेटर प्रवेशन और विस्कोइलास्टिक फैलाव के अलावा, 180° का ट्रैबेकुलोटॉमी एक साथ किया जाता है।
STREAMLINE सिस्टम
Section titled “STREAMLINE सिस्टम”STREAMLINE सर्जिकल सिस्टम (2021 में FDA द्वारा अनुमोदित) एक एब इंटर्नो विधि है जिसमें ट्रैबेकुलम को छेदकर सीधे श्लेम नलिका में OVD इंजेक्ट किया जाता है 3)6)। तीन से आठ इंजेक्शन (प्रत्येक लगभग 7 µL) श्लेम नलिका को खंडित रूप से फैलाते हैं।
एब एक्सटर्नो विधि में इंट्राल्यूमिनल टेंशन सिवनी रखी जा सकती है, जिससे श्लेम नलिका की दीर्घकालिक धैर्य बनी रह सकती है, लेकिन कंजंक्टिवा और स्क्लेरा में चीरा लगाना आवश्यक है। एब इंटर्नो विधि (ABiC) एक न्यूनतम इनवेसिव तकनीक है जो MIGS के अंतर्गत आती है, कंजंक्टिवा को संरक्षित करती है, लेकिन टेंशन सिवनी का उपयोग नहीं करती 1)5)। तीन संशोधित विधियों की तुलना करने वाले एक अध्ययन में अंतर्गर्भाशयी दबाव में कमी में कोई महत्वपूर्ण अंतर नहीं पाया गया 5)।
5. मानक उपचार परिणाम
Section titled “5. मानक उपचार परिणाम”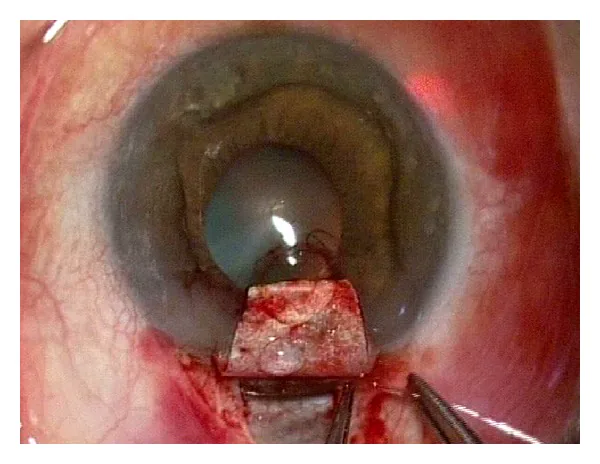
अंतर्गर्भाशयी दबाव में कमी का प्रभाव
Section titled “अंतर्गर्भाशयी दबाव में कमी का प्रभाव”कैनालोप्लास्टी से अंतर्गर्भाशयी दबाव में कमी की दर शल्य तकनीक और आधारभूत दबाव के अनुसार भिन्न होती है, लेकिन सामान्यतः 30 से 42% होती है 1)8)।
प्रमुख अध्ययनों के परिणाम नीचे संक्षेप में दिए गए हैं।
| अध्ययन / शल्य तकनीक | IOP में कमी दर | अंतिम IOP |
|---|---|---|
| एब एक्सटर्नो अकेला (3 वर्ष) | 34% | 15.1 mmHg |
| Ab externo + मोतियाबिंद (3 वर्ष) | 43% | 13.8 mmHg |
बुल एट अल. (2011) ने 109 मामलों के बहुकेंद्रीय परीक्षण में बताया कि अकेले ab externo कैनालोप्लास्टी से अंतःनेत्र दबाव 23.0→15.1 mmHg (-34.3%) और मोतियाबिंद सर्जरी के साथ 24.3→13.8 mmHg (-43.2%) कम हुआ5)7)।
GEMINI परीक्षण (गैलार्डो एट अल. 2022) में, OMNI प्रणाली + मोतियाबिंद सर्जरी से 120 आँखों में 12 महीने बाद बिना दवा के अंतःनेत्र दबाव 23.8→15.6 mmHg (-34%) कम हुआ, और 80% बिना दवा के रह गए4)।
लाज़कानो-गोमेज़ एट अल. (2024) ने STREAMLINE + मोतियाबिंद सर्जरी से 40 आँखों में 12 महीने बाद 23.0→15.3 mmHg (-33.5%) की कमी बताई, और 70% बिना दवा के थे6)।
ट्रैबेक्यूलेक्टॉमी से तुलना
Section titled “ट्रैबेक्यूलेक्टॉमी से तुलना”TVC परीक्षण (मैटलैक एट अल. 2015, RCT, 62 आँखें) में, कैनालोप्लास्टी का 2 वर्ष बाद अंतःनेत्र दबाव 14.4 mmHg था, जबकि ट्रैबेक्यूलेक्टॉमी का 10.8 mmHg था2)5)। लेकिन ट्रैबेक्यूलेक्टॉमी समूह में उच्च जटिलता दर थी: क्षणिक हाइपोटोनी 37.5%, 90 दिनों से अधिक हाइपोटोनी 18.8%, कोरॉइडल डिटेचमेंट 12.5%। कैनालोप्लास्टी की दीर्घकालिक हाइपोटोनी दर 1% से कम थी2)।
iStent inject W से तुलना (VENICE परीक्षण)
Section titled “iStent inject W से तुलना (VENICE परीक्षण)”गोल्डबर्ग एट अल. (2024, VENICE परीक्षण) ने पहले RCT के रूप में, STREAMLINE (35 आँखें) और iStent inject W (37 आँखें) + मोतियाबिंद सर्जरी की तुलना की3)। 6 महीने बाद अंतःनेत्र दबाव STREAMLINE में 16.5 mmHg बनाम iStent inject W में 16.1 mmHg था, कोई महत्वपूर्ण अंतर नहीं (P=0.596)। बिना दवा के दर क्रमशः 81.8% और 78.4% थी3)।
संशोधित विधि: सुप्राकोरॉइडल ड्रेनेज (ScD)
Section titled “संशोधित विधि: सुप्राकोरॉइडल ड्रेनेज (ScD)”स्ज़ुरमैन (2023) ने 417 आँखों के तुलनात्मक अध्ययन में बताया कि कैनालोप्लास्टी + सुप्राकोरॉइडल ड्रेनेज (ScD) ने IOP में 35.9% की कमी (20.9→13.1 mmHg) हासिल की, जो पारंपरिक विधि के 31.2% (20.8→14.0 mmHg) से अधिक थी2)। मोतियाबिंद सर्जरी + ScD के साथ IOP में 47.4% की कमी (23.2→12.2 mmHg) हुई, जो पहली बार सफल ट्रैबेक्यूलेक्टॉमी के परिणामों के बराबर थी2)।
जटिलताएँ
Section titled “जटिलताएँ”मुख्य जटिलताएँ इस प्रकार हैं1)5)7):
- माइक्रोहाइफेमा (सूक्ष्म पूर्वकाल कक्ष रक्तस्राव) : सबसे आम (1.6 से 12.8%)। अधिकांश एक महीने के भीतर स्वतः ठीक हो जाते हैं।
- डेसीमेट झिल्ली पृथक्करण : 1.6–6.1%। अत्यधिक विस्कोइलास्टिक पदार्थ इंजेक्शन के कारण।
- क्षणिक अंतःनेत्र दबाव वृद्धि (>30 mmHg) : 1.6–8.7%।
- निम्न अंतःनेत्र दबाव : 1% से कम। ट्रैबेक्यूलेक्टॉमी (18.8%) की तुलना में अत्यंत दुर्लभ2)।
परंपरागत रूप से हल्के से मध्यम ग्लूकोमा के लिए संकेतित, हाल की रिपोर्टों में गंभीर ग्लूकोमा में भी हल्के से मध्यम के समान अंतःनेत्र दबाव कमी दर (लगभग 33%) प्राप्त होती है1)। इसके अलावा, सुप्राकोरॉइडल ड्रेनेज (ScD) जैसी उन्नत विधियों से और अधिक अंतःनेत्र दबाव कमी की उम्मीद की जा सकती है2)।
6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र
Section titled “6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र”जल द्रव बहिर्वाह मार्ग की शारीरिकी और प्रतिरोध
Section titled “जल द्रव बहिर्वाह मार्ग की शारीरिकी और प्रतिरोध”जल द्रव का मुख्य मार्ग (conventional outflow pathway) है: ट्रैबेक्यूलर मेशवर्क → श्लेम नलिका → संग्राहक नलिकाएं → जल द्रव शिराएं → एपिस्क्लेरल शिराएं → प्रणालीगत परिसंचरण। यह मुख्य मार्ग कुल जल द्रव बहिर्वाह का 83–96% वहन करता है5)।
बहिर्वाह प्रतिरोध का मुख्य स्थान श्लेम नलिका की आंतरिक दीवार का जक्स्टाकैनालिक्यूलर ऊतक (JCT) और एंडोथीलियल कोशिका परत है5)। ग्लूकोमा में, अंतःनेत्र दबाव वृद्धि के कारण श्लेम नलिका ढह जाती है, जिससे नलिका दीवार और ट्रैबेक्यूलर मेशवर्क में दीर्घकालिक संरचनात्मक परिवर्तन होते हैं और प्रतिरोध और बढ़ जाता है, जिससे एक दुष्चक्र बनता है1)।
कैनालोप्लास्टी की क्रियाविधि
Section titled “कैनालोप्लास्टी की क्रियाविधि”कैनालोप्लास्टी निम्नलिखित तंत्रों द्वारा बहिर्वाह प्रतिरोध को कम करती है1)8):
- श्लेम नलिका का विस्कोइलास्टिक फैलाव : ढही हुई नलिका को भौतिक रूप से फैलाता है और अधिक संग्राहक नलिका छिद्रों को पुनः खोलता है।
- तनाव सिवनी द्वारा तनाव (ab externo विधि) : आंतरिक दीवार और ट्रैबेक्यूलर मेशवर्क पर निरंतर अंदर की ओर तनाव डालता है, जिससे नलिका की धैर्यता बनी रहती है। ट्रैबेक्यूलर मेशवर्क की जल द्रव पारगम्यता भी बढ़ती है।
- माइक्रोरप्चर : OVD इंजेक्शन के दबाव से श्लेम नहर की आंतरिक दीवार और आसन्न ट्रैबेकुलम में छोटे-छोटे फटाव होते हैं, जिससे पूर्वकाल कक्ष और नहर के लुमेन के बीच सीधा संपर्क बनता है।
शारीरिक बहिर्वाह मार्ग का उपयोग करने के लाभ
Section titled “शारीरिक बहिर्वाह मार्ग का उपयोग करने के लाभ”जलीय हास्य श्लेम नहर के माध्यम से बाहर निकलता है, इसलिए अंतःनेत्र दबाव एपिस्क्लेरल शिरापरक दबाव (सामान्यतः 8-10 mmHg) से कम नहीं हो सकता। इस कारण, फिल्टरिंग सर्जरी में समस्या पैदा करने वाली हाइपोटोनी (<5 mmHg) और उससे जुड़ी कोरॉइडल डिटेचमेंट, उथला पूर्वकाल कक्ष, मैकुलोपैथी कम होती है1)2)।
7. नवीनतम शोध और भविष्य की संभावनाएँ
Section titled “7. नवीनतम शोध और भविष्य की संभावनाएँ”सुप्राकोरॉइडल ड्रेनेज + कोलेजन इम्प्लांट
Section titled “सुप्राकोरॉइडल ड्रेनेज + कोलेजन इम्प्लांट”Szurman (2023) ने कैनालोप्लास्टी + ScD + Ologen कोलेजन इम्प्लांट के परिणामों की सूचना दी2)। 1034 आँखों के पूर्वव्यापी अध्ययन में, 12 महीनों में IOP में 45.8% (12.7 mmHg) की कमी 4 वर्षों में 45.1% पर स्थिर रही।
Eyemate-SC IOP सेंसर
Section titled “Eyemate-SC IOP सेंसर”कैनालोप्लास्टी + ScD के साथ-साथ सुप्राकोरॉइडल स्पेस में एक टेलीमेट्री IOP सेंसर (Eyemate-SC) प्रत्यारोपित करने की तकनीक विकसित की गई है2)। 12 महीने के परीक्षण में GAT के साथ औसत अंतर 0.23 mmHg था, जो उच्च अनुरूपता दर्शाता है।
VENICE परीक्षण का दीर्घकालिक अनुवर्तन
Section titled “VENICE परीक्षण का दीर्घकालिक अनुवर्तन”VENICE परीक्षण (STREAMLINE बनाम iStent inject W) 6 महीने के मध्यवर्ती विश्लेषण चरण में है3); भविष्य के दीर्घकालिक अनुवर्तन डेटा दोनों शल्य तकनीकों की तुलना के लिए महत्वपूर्ण जानकारी प्रदान करेंगे।
माइटोमाइसिन C के साथ कैनालोप्लास्टी
Section titled “माइटोमाइसिन C के साथ कैनालोप्लास्टी”« फिल्टरिंग » कैनालोप्लास्टी के रूप में माइटोमाइसिन C के साथ, 12 महीनों में 42.7% IOP कमी और शून्य दवाएँ बताई गईं, लेकिन हाइपोटोनी दर 15% थी, जो पारंपरिक विधि (1.1%) से काफी अधिक है2)। मेटा-विश्लेषण में माइटोमाइसिन C समूह में IOP कमी दर में सुधार हुआ, जबकि जटिलता दर में कोई महत्वपूर्ण अंतर नहीं था।
8. संदर्भ
Section titled “8. संदर्भ”- Wagner IV, Gessesse BA, Garg SJ, et al. A Review of Canaloplasty in the Treatment and Management of Glaucoma. J Curr Glaucoma Pract. 2024;18(2):59-73.
- Szurman P. Advances in Canaloplasty — Modified Techniques Yield Strong Pressure Reduction with Low Risk Profile. J Clin Med. 2023;12(9):3287.
- Goldberg JL, Gallardo MJ, Heersink M, et al. A Randomized Controlled Trial Comparing STREAMLINE Canaloplasty to Trabecular Micro-Bypass Stent Implantation (VENICE Trial). Clin Ophthalmol. 2024;18:3015-3027.
- Gallardo MJ, Supnet RA, Ahmed IIK, et al. Canaloplasty and Trabeculotomy Combined with Phacoemulsification for Glaucoma: 12-Month Results of the GEMINI Study. Clin Ophthalmol. 2022;16:1225-1234.
- Cwiklinska-Haszcz A, Bak E, Wierzbowska J. Revolution in Glaucoma Treatment: A Review Elucidating Canaloplasty and Gonioscopy-Assisted Transluminal Trabeculotomy. Front Med. 2025;12:1547345.
- Lazcano-Gomez G, Muñoz-Villegas P, Ruiz-Lozano RE, et al. Safety and Efficacy of STREAMLINE Canaloplasty with Phacoemulsification in Hispanic Adults with Open-Angle Glaucoma. Clin Ophthalmol. 2024;18:3619-3630.
- Golaszewska K, Skrzypczak-Jankun E, Jankun J. Evaluation of the Efficacy and Safety of Canaloplasty and iStent Bypass Implantation in Patients with Open-Angle Glaucoma: A Review. J Clin Med. 2021;10(22):5309.
- Beres A, Scharioth GB. Canaloplasty in the Spotlight: Surgical Alternatives and Future Perspectives. Rom J Ophthalmol. 2022;66(3):185-195.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021;128(1):P51-P110.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
