ตาบอดที่เจ็บปวด (painful blind eye; PBE) คือตาที่มีความสามารถในการมองเห็นต่ำกว่านับนิ้ว และไม่มีความหวังในการฟื้นฟูการทำงาน ร่วมกับอาการปวดเรื้อรังหรือไม่สบายนานกว่า 4 สัปดาห์1).
ประมาณว่า 1 ใน 10 ของคนตาบอดมี PBE1)2). สาเหตุที่พบบ่อยที่สุดคือโรคต้อหินชนิดต่างๆ รวมถึงต้อหินจากเส้นเลือดใหม่ รวมถึงการบาดเจ็บ กระจกตาเสื่อม การอักเสบเรื้อรัง จอประสาทตาลอก และผลตกค้างจากเยื่อบุตาอักเสบ1). ในหลายกรณี อาการดื้อต่อการรักษาเบื้องต้น ทำให้คุณภาพชีวิตของผู้ป่วยลดลงอย่างมาก1).
ปัจจุบันยังไม่มีแนวทางปฏิบัติที่เป็นมาตรฐานสำหรับการจัดการ PBE และการรักษาส่วนใหญ่ขึ้นอยู่กับประสบการณ์1).
Q
ตาบอดที่เจ็บปวดพบได้บ่อยแค่ไหน?
A
ประมาณว่าประมาณ 1 ใน 10 ของคนตาบอดมี PBE1)2). สาเหตุที่พบบ่อยที่สุดคือต้อหิน รวมถึงการบาดเจ็บ โรคกระจกตาพุพอง และม่านตาอักเสบเรื้อรัง
อาการหลักของ PBE คืออาการปวดตาอย่างเรื้อรัง ลักษณะของอาการปวดมีตั้งแต่ปวดตื้อๆ ไปจนถึงปวดรุนแรง
- อาการปวดตา: ปวดหรือรู้สึกไม่สบายอย่างต่อเนื่อง บางกรณีประเมินอาการปวดด้วยตนเองที่ระดับ 7-10/10 ในมาตรวัดความเจ็บปวดแบบภาพ 1)
- อาการปวดศีรษะ: อาจเกิดขึ้นร่วมกับอาการปวดตา หากเกิดจากภาวะต้อหินเฉียบพลัน อาจมีอาการคลื่นไส้และอาเจียนร่วมด้วย 3)
- อาการกลัวแสงและความรู้สึกมีสิ่งแปลกปลอม: เกิดจากความเสียหายของเยื่อบุกระจกตาและการเกิดตุ่มน้ำ
- อาการทางจิตใจ: มีรายงานอาการนอนไม่หลับ ภาวะซึมเศร้า และการสูญเสียความมั่นใจที่เกี่ยวข้องกับอาการปวดเรื้อรัง 1)
อาการแสดงทางคลินิกมีความหลากหลายขึ้นอยู่กับโรคที่เป็นสาเหตุ
- อาการแสดงที่กระจกตา: บวมน้ำ เกิดตุ่มน้ำที่เยื่อบุผิว กระจกตาเสื่อมแบบแถบ ขุ่นเป็นแผลเป็น ในโรคกระจกตาพุพอง ตุ่มน้ำใต้เยื่อบุผิวแตกทำให้เกิดอาการปวดรุนแรง
- อาการแสดงที่ช่องหน้าลูกตาและมุมตา: ม่านตาติดด้านหน้า มุมปิด หลอดเลือดงอกที่ม่านตา (ต้อหินจากหลอดเลือดงอกใหม่)
- ความดันลูกตา: สูงขึ้นอย่างชัดเจน (ต้อหินระยะสุดท้าย) หรือความดันต่ำ (กรณีที่ดำเนินไปสู่ภาวะลูกตาฝ่อ)
- จอประสาทตา: มักมองไม่เห็น ประเมินรอยโรคภายในลูกตาด้วยคลื่นเสียงความถี่สูงแบบ B-scan 1)
- การฝ่อของลูกตา / Phthisis bulbi: ภาวะระยะสุดท้าย 2)
สาเหตุของ PBE มีหลากหลาย
สาเหตุหลักแสดงไว้ด้านล่าง
| การจำแนกประเภท | สาเหตุหลัก |
|---|
| ต้อหิน | ต้อหินชนิดเส้นเลือดใหม่, POAG ระยะสุดท้าย |
| โรคกระจกตา | โรคกระจกตาพุพอง, กระจกตาเสื่อมแบบแถบ |
| โรคอักเสบ | ม่านตาอักเสบเรื้อรัง, ภายหลังเยื่อบุตาอักเสบ |
นอกจากนี้ สาเหตุอื่นๆ ได้แก่ ภายหลังการบาดเจ็บ จอประสาทตาลอกเรื้อรัง การปลูกถ่ายกระจกตาล้มเหลว เป็นต้น 1) ในพื้นที่กำลังพัฒนาเช่นแอฟริกา การบาดเจ็บจากสารเคมีจากการแพทย์แผนโบราณ (TEM) และการจำกัดการเข้าถึงบริการสุขภาพเป็นปัจจัยสำคัญของ PBE 2).
ในภาวะต้อหินเฉียบพลัน ความดันลูกตาที่เพิ่มขึ้นอย่างรวดเร็วทำให้เกิดอาการปวดตาอย่างรุนแรง ปวดศีรษะ และกระจกตาบวมน้ำ 3) และหากไม่ได้รับการจัดการอย่างเหมาะสม อาจนำไปสู่ PBE ได้
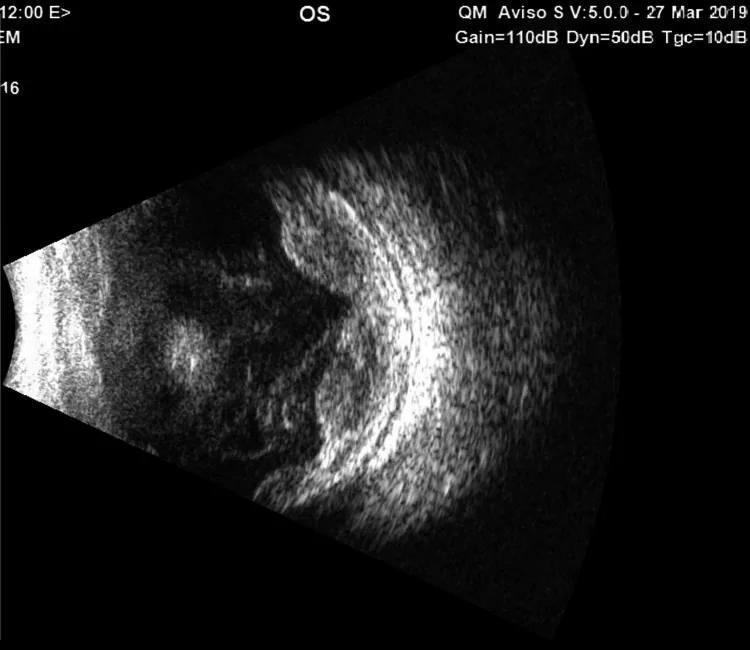 ภาพ B-scan ของ blind painful eye
ภาพ B-scan ของ blind painful eye
Cureus. 2021;13(5):e15103. Figure 2. PM
CID: PMC8212906. License: CC BY.
ภาพอัลตราซาวนด์ B-scan แสดงการลอกตัวของคอรอยด์, เส้นใยแก้วตา, และความหนาของตาขาว ใช้เป็นภาพช่วยวินิจฉัยเพื่อหารอยโรคร่วมในส่วนหลังของตาใน blind painful eye ซึ่งส่วนหน้ามองเห็นได้ยาก
ในการวินิจฉัย PBE สิ่งสำคัญคือต้องระบุสาเหตุของการตาบอดและเข้าใจกลไกของความเจ็บปวดก่อน
- การซักประวัติ: สอบถามรายละเอียดเกี่ยวกับสาเหตุและระยะเวลาของการตาบอด ลักษณะ ระยะเวลา และปัจจัยที่ทำให้ความเจ็บปวดแย่ลง
- การตรวจวัดสายตา: ยืนยันว่าไม่มีการรับรู้แสง (NLP) การประเมินตาอีกข้างก็จำเป็นเช่นกัน
- การวัดความดันลูกตา: แนวทางการรักษาแตกต่างกันไปขึ้นอยู่กับว่าความดันสูงหรือต่ำ ในภาวะเฉียบพลันจะพบว่าความดันเพิ่มขึ้นอย่างชัดเจน3)
- การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp): ประเมินอาการบวมน้ำที่กระจกตา ตุ่มน้ำที่เยื่อบุผิว กระจกตาเสื่อมแบบแถบ (band keratopathy) ม่านตายึดติดด้านหน้า (anterior synechia) และเส้นเลือดงอกผิดปกติที่ม่านตา (rubeosis)
- การตรวจอัลตราซาวนด์แบบ B-scan: ประเมินรอยโรคภายในลูกตา (เช่น เนื้องอก จอประสาทตาลอก) เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตาได้ การแยกเนื้องอกร้ายภายในลูกตาก่อนการควักลูกตาเป็นสิ่งสำคัญอย่างยิ่ง1)
- การตรวจตาอีกข้างอย่างละเอียด: การประเมินสภาพตาที่ดีและการติดตามผลเป็นสิ่งที่ขาดไม่ได้
การรักษา PBE ยึดหลักการรักษาแบบเป็นขั้นตอน1) การรักษาแบบประคับประคองเป็นทางเลือกแรก หากไม่ได้ผล ให้พิจารณาการรักษาที่มีการรุกรานน้อยที่สุด และสุดท้ายคือการควักลูกตา
การรักษาแบบประคับประคอง
สเตียรอยด์เฉพาะที่: จุดประสงค์หลักคือระงับการอักเสบ ใช้ยาเพรดนิโซโลนชนิดหยอดตา 1-4 ครั้งต่อวัน1)
ยาขยายม่านตา: อะโทรพีน 1% วันละ 2 ครั้ง เพื่อทำให้ Blood-aqueous barrier คงที่และบรรเทาอาการเกร็งของซิลิอารีบอดี1)
ยาลดความดันลูกตา: ยาที่ยับยั้งการผลิต aqueous humor สูงสุด 2 กลุ่ม เป้าหมายคือบรรเทาอาการ ไม่ใช่การควบคุมความดันอย่างเคร่งครัด1)
น้ำตาเทียมและยาทาขี้ผึ้งทาตา: เพื่อบรรเทาอาการที่ผิวลูกตา ควรใช้ชนิดที่ไม่มีสารกันเสีย1)
คอนแทคเลนส์รักษาโรค: มีประสิทธิภาพในการลดความเจ็บปวดจากโรคกระจกตาพุพอง (bullous keratopathy)
การรักษาแบบรุกรานน้อยที่สุด
การจี้ทำลายซิลิอารีบอดี้ (CPC): เลือกใช้เมื่อความดันลูกตาสูงเป็นสาเหตุหลักของอาการปวด การทำ CPC ผ่านตาขาวด้วยเลเซอร์ไดโอดเป็นวิธีหลัก 1).
การฉีดเรโทรบัลบาร์: ฉีดแอลกอฮอล์หรือคลอร์โปรมาซีนเข้าไปในเรโทรบัลบาร์เพื่อปิดกั้นเส้นประสาทซิลิอารี 1).
ไตรแอมซิโนโลนในน้ำวุ้นตา: มีประสิทธิภาพเมื่อมีส่วนประกอบของการอักเสบมาก มีรายงานว่าออกฤทธิ์ตั้งแต่วันแรก 1).
แผ่นเยื่อบุตาของกันเดอร์เซน: มีเป้าหมายเพื่อปกป้องผิวกระจกตาและลดอาการปวด 1).
หากความดันลูกตาสูงมีส่วนทำให้เกิดอาการปวดในโรคกระจกตาพอง (bullous keratopathy) การทำลายซิลิอารีบอดี้มีประสิทธิภาพ
มีรายงานว่า CPC ผ่านตาขาวด้วยเลเซอร์ไดโอดช่วยลดอาการปวดในโรคกระจกตาพอง และการลดความดันลูกตา ≥30% เป็นตัวทำนายความสำเร็จที่ดีที่สุด (P = 0.0042) 1).
การจี้เย็นซิลิอารีบอดี้ก็มีประสิทธิภาพเช่นกัน แต่ความเสี่ยงต่อภาวะความดันลูกตาต่ำและลูกตาฝ่อสูงกว่า CPC 1) การทำซิลิอารีพลาสตี้ด้วยคลื่นเสียงความถี่สูง (UCP) เป็นเทคนิคใหม่ที่ช่วยให้จี้เฉพาะจุดได้ คาดว่าจะลดความเสียหายของเนื้อเยื่อ 1).
เลือกใช้สำหรับผู้ป่วยที่ไม่ตอบสนองต่อการรักษาแบบหยอดตาและไม่ต้องการตัดลูกตา
การเปรียบเทียบการฉีดแอลกอฮอล์เรโทรบัลบาร์กับคลอร์โปรมาซีนพบว่าอัตราประสิทธิผลที่ 36 สัปดาห์คือ แอลกอฮอล์ 43.7% (7/16), คลอร์โปรมาซีน 37.5% (6/16) ไม่มีความแตกต่างอย่างมีนัยสำคัญ (P = 0.6) ผลข้างเคียง: คลอร์โปรมาซีนทำให้เกิดการระคายเคืองเบ้าตาชั่วคราว ส่วนแอลกอฮอล์ทำให้เกิดอัมพาตของกล้ามเนื้อนอกลูกตาบางส่วน 1).
เชื่อว่าโรคกระจกตาพองมีองค์ประกอบของอาการปวดจากเส้นประสาท (neuropathic pain) เนื่องจากความเสียหายของเส้นประสาทกระจกตา 1) กาบาเพนตินเป็นยาตัวแรกสำหรับอาการปวดจากเส้นประสาท และมีรายงานการใช้ในโรคกระจกตาพอง
มีรายงานผู้ป่วยโรคกระจกตาพองจากต้อหินซึ่งอาการปวดควบคุมได้ไม่ดีหลังการทำลายซิลิอารีบอดี้ ได้รับกาบาเพนติน (สูงสุด 2400 มก./วัน) และอาการปวดทุเลาตั้งแต่วันแรก ผลคงอยู่นาน 6 เดือน 1).
เลือกใช้เมื่อความเสียหายที่ผิวกระจกตาเป็นสาเหตุหลักของอาการปวด
- แผ่นเยื่อบุตาของ Gundersen: คุ้มค่า ช่วยป้องกันการสัมผัสของน้ำตาและเอนไซม์ย่อยโปรตีนกับกระจกตา1)
- การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ: ในการศึกษาย้อนหลังหลายศูนย์ในตา 50 ตาที่เป็นโรคกระจกตาพุพอง พบว่า 90% (43/48) หายปวด1)
- การเจาะสโตรมาด้านหน้ากระจกตา: ในการศึกษา 14 รายของโรคกระจกตาพุพอง พบว่าอาการปวดดีขึ้นอย่างมีนัยสำคัญเป็นเวลา 1-24 สัปดาห์หลังผ่าตัด (P < 0.0001)1)
เป็นทางเลือกสุดท้ายเมื่อการรักษาแบบอนุรักษ์นิยมหรือการรักษาที่รุกรานน้อยที่สุดล้มเหลว หรือเมื่อตาผิดรูปหรือถูกทำลายอย่างรุนแรง1).
มีรายงานว่าผลการบรรเทาปวดของการเอาลูกตาออกและการเอาส่วนในออกเท่าเทียมกัน ในการศึกษาเชิงสังเกต การเคลื่อนไหวของตาเทียมดีกว่าในการเอาส่วนในออก (70% ของปกติ เทียบกับ 54%) แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญในด้านความสวยงามหรือภาวะแทรกซ้อน1).
ก่อนการตัดออก สิ่งสำคัญคือต้องแยกเนื้องอกร้ายภายในตาออกด้วยอัลตราซาวนด์1) ความเสี่ยงของจักษุอักเสบซิมพาเทติกพบได้น้อย (0.01-0.3%) แต่เพิ่มขึ้นหากมีประวัติการบาดเจ็บทะลุทะลวงหรือการผ่าตัดภายในตาหลายครั้ง1).
Q
ยาที่ใช้ในการฉีดหลังลูกตาและความแตกต่างของผลคืออะไร?
A
ส่วนใหญ่ใช้แอลกอฮอล์ (100%) และคลอร์โปรมาซีน ในการทดลองแบบสุ่มที่มีกลุ่มควบคุม ไม่มีความแตกต่างอย่างมีนัยสำคัญในประสิทธิภาพที่ 36 สัปดาห์1) ผลข้างเคียง คลอร์โปรมาซีนมีแนวโน้มทำให้เกิดการระคายเคืองเบ้าตาชั่วคราว ในขณะที่แอลกอฮอล์มีแนวโน้มทำให้เกิดอัมพาตของกล้ามเนื้อนอกตาบางส่วน
Q
ควรเลือกเอาลูกตาออกหรือเอาส่วนในออก?
A
ผลการบรรเทาปวดของทั้งสองขั้นตอนมีรายงานว่าเท่าเทียมกัน1) การเอาส่วนในออกถือว่าให้การเคลื่อนไหวของตาเทียมที่ดีกว่า แต่ไม่มีความแตกต่างชัดเจนในด้านความสวยงามหรือภาวะแทรกซ้อน หากมีความเป็นไปได้ของเนื้องอกในตา แนะนำให้เอาลูกตาออก การเลือกขึ้นอยู่กับความต้องการของผู้ป่วย สภาพทั่วไป และระดับความสมบูรณ์ของโครงสร้างตา
อาการปวดใน PBE เกี่ยวข้องกับกลไกที่ซับซ้อนหลายประการ
ความดันลูกตาที่สูงขึ้นอย่างต่อเนื่องทำให้เกิดความเสียหายต่อเอ็นโดทีเลียมของกระจกตา เมื่อการทำงานของปั๊มเอ็นโดทีเลียมลดลงต่ำกว่าเกณฑ์ (โดยทั่วไปต่ำกว่า 500 เซลล์/ตร.มม.) อาการบวมน้ำของกระจกตาจะกลายเป็นแบบไม่สามารถกลับคืนได้ เกิดตุ่มน้ำ (bullae) ใต้เยื่อบุผิว เมื่อแตกจะทำให้เกิดอาการปวดรุนแรงซ้ำๆ เมื่อดำเนินต่อไป จะเกิดการบุกรุกของหลอดเลือดจากบริเวณรอบนอกกระจกตาและความขุ่นแบบแผลเป็นในสโตรมา
การปล่อยสารสื่อกลางการอักเสบอย่างต่อเนื่องที่เกี่ยวข้องกับม่านตาอักเสบเรื้อรังหรือภาวะขาดเลือดของลูกตาทำให้เกิดการหดเกร็งของซิลิอารีบอดี้ ซึ่งทำให้เกิดอาการปวด 1) ประสิทธิภาพของยาหยอดสเตียรอยด์และยาขยายม่านตาขึ้นอยู่กับกลไกนี้
ใน PBE เชื่อว่าความเสียหายต่อเส้นประสาทกระจกตาทำให้เกิดการไวต่อสิ่งเร้าของเส้นประสาทส่วนปลายและความยืดหยุ่นทางระบบประสาทที่ไม่เหมาะสมในระดับส่วนกลาง 1) กลไกนี้เป็นพื้นฐานของประสิทธิผลของยากาบาเพนตินอยด์
ในระหว่างการอักเสบเรื้อรังหรือการดำเนินไปสู่ภาวะลูกตาฝ่อ (phthisis bulbi) แคลเซียมอาจสะสมในสโตรมาของกระจกตา ทำให้เกิดภาวะกระจกตาเสื่อมแบบแถบ ซึ่งทำให้เกิดความรู้สึกมีสิ่งแปลกปลอมและอาการปวด การกำจัดแคลเซียมด้วย EDTA หรือกรดไฮโดรคลอริกเจือจางใช้เป็นการรักษา
ในที่สุด เมื่อการทำงานของซิลิอารีบอดี้ล้มเหลวและการผลิตอารมณ์ขันน้ำหยุดลง ลูกตาจะฝ่อและผิดรูป (phthisis bulbi) 2) อาการปวดอาจยังคงอยู่ในระยะนี้ ซึ่งเป็นข้อบ่งชี้ในการผ่าตัดเอาลูกตาออก
ไม่มีแนวทางที่เป็นมาตรฐานสำหรับการจัดการ PBE Parra-Tanoux และคณะ (2023) เสนออัลกอริทึมการจัดการแบบเป็นขั้นตอนตามหลักฐานที่มีอยู่ แต่การรักษาหลายอย่างขาดหลักฐาน บ่งชี้ถึงความจำเป็นในการศึกษาในวงกว้าง1)
การทำอัลตราซาวนด์ไซโคลพลาสตี้ (UCP) เป็นเทคนิคที่ลดความเสียหายของเนื้อเยื่อผ่านการจับตัวเป็นก้อนแบบเลือกและการฉายรังสีไมโครพัลส์1) และคาดว่าจะนำไปใช้ใน PBE การทดลองทางคลินิกเปรียบเทียบกับ CPC ผ่านตาขาวแบบดั้งเดิมเป็นสิ่งที่จำเป็นในอนาคต
การบล็อกปมประสาทสเตลเลต (สัปดาห์ละ 1 ครั้ง × 6 ครั้ง) มีรายงานว่าช่วยให้ผู้ป่วย PBE จากต้อหินมากกว่าครึ่งหนึ่งไม่เจ็บปวดหลังติดตามผล 1 ปี หรือสามารถควบคุมความเจ็บปวดได้ด้วยการใช้ยาเสริม1)
เทคนิคนี้ต้องอาศัยความร่วมมือกับทีมจัดการความปวดแบบสหสาขาวิชา และยังรอการสะสมหลักฐาน
ในแอฟริกา ความชุกของ PBE สูงในขณะที่จำนวนจักษุแพทย์ขาดแคลนอย่างมาก2) ความท้าทายรวมถึงการเผยแพร่การรักษาแบบรุกรานน้อยที่สุด เช่น CPC และการฉีดยาหลังลูกตา และการสร้างระบบตอบสนองเบื้องต้นในระดับปฐมภูมิ2)
- Parra-Tanoux D, Dussan-Vargas MP, Gonzalez Escandon M. Painful-blind eye: A forgotten palliative care. Indian J Ophthalmol. 2023;71(6):2399-2408.
- Kayoma DH, Oronsaye OP. Management of painful blind eye in Africa: A review. J West Afr Coll Surg. 2024;14(1):1-7.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022.
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต


