ยา checkpoint inhibitor (ICI ) เป็นหลักสำคัญของการรักษามะเร็งด้วยภูมิคุ้มกัน แต่ก่อให้เกิดเหตุการณ์ไม่พึงประสงค์ทางภูมิคุ้มกันที่ตา (irAE) ได้ในความถี่ 1-3%
irAE ทางตาที่พบบ่อยที่สุดคือตาแห้ง และม่านตาอักเสบ ส่วนหน้า
การอักเสบของส่วนหลังของตา (จอตาและคอรอยด์ ) คิดเป็น 5-20% ของ irAE ทางตาทั้งหมด พบได้น้อยแต่อาจทำให้สูญเสียการมองเห็น ถาวร
การอักเสบของเบ้าตา (กล้ามเนื้ออักเสบและเนื้อเยื่อไขมันอักเสบ) มักเกิดสองข้างและโดยทั่วไปดีขึ้นด้วยสเตียรอยด์ ทั้งระบบ
การรักษาหลักคือสเตียรอยด์ (เฉพาะที่และทั้งระบบ) และไม่ค่อยจำเป็นต้องหยุด ICI
ความร่วมมือระหว่างแพทย์มะเร็งวิทยาและจักษุแพทย์เป็นสิ่งจำเป็นสำหรับการจัดการเฉพาะราย
ยา checkpoint inhibitor (ICI ) เป็นโมโนโคลนอลแอนติบอดีที่ยับยั้งโมเลกุล checkpoint ซึ่งทำหน้าที่เป็นเบรกของทีเซลล์ ช่วยเพิ่มการตอบสนองทางภูมิคุ้มกันต่อเซลล์มะเร็ง 1) แม้จะปฏิวัติการรักษามะเร็ง แต่ก็ก่อให้เกิดเหตุการณ์ไม่พึงประสงค์ทางภูมิคุ้มกัน (irAE) ในรูปแบบของการอักเสบที่ไม่จำเพาะในตำแหน่งนอกเนื้องอก 1)
โมเลกุลเป้าหมายหลักและยาตัวแทนแสดงไว้ด้านล่าง 1)
โมเลกุลเป้าหมาย ยาตัวแทน CTLA-4 อิพิลิมูแมบ, เทรเมลิมูแมบ PD-1 เพมโบรลิซูแมบ, นิโวลูแมบ, เซมิพลิแมบ PD-L1 อะทีโซลิซูแมบ, อะเวลูแมบ, ดูร์วาลูแมบ
CTLA-4 ยับยั้งการกระตุ้นเซลล์ทีผ่านการโต้ตอบกับโมเลกุลกระตุ้นร่วม CD80/CD86 บนผิวเซลล์ที 1) PD-1 เป็นตัวรับบนผิวเซลล์ทีที่ถูกกระตุ้น และเมื่อจับกับ PD-L1 บนเซลล์นำเสนอแอนติเจนหรือเซลล์เนื้องอก จะกดการตอบสนองทางภูมิคุ้มกัน 1) การยับยั้งเหล่านี้ส่งเสริมการกระตุ้นเซลล์ทีและภูมิคุ้มกันต้านเนื้องอก แต่ก็สามารถกระตุ้นปฏิกิริยาภูมิต้านตนเองได้เช่นกัน
อุบัติการณ์ของ irAE ทางตาอยู่ที่ 1-3% โดยส่วนใหญ่ปรากฏเป็นโรคผิวตาตื้น (ตาแห้ง ) และม่านตาอักเสบ ส่วนหน้า 1) การอักเสบของส่วนหลังตา (จอตาและคอรอยด์ ) คิดเป็นประมาณ 5-20% ของ irAE ทางตาทั้งหมด แต่มีความรุนแรงสูงและอาจนำไปสู่การสูญเสียการมองเห็น ถาวรหากไม่ได้รับการจัดการอย่างเหมาะสม 1)
Q
ผลข้างเคียงทางตาของยา checkpoint inhibitor เกิดขึ้นบ่อยแค่ไหน?
A
เหตุการณ์ไม่พึงประสงค์ทางภูมิคุ้มกันที่เกี่ยวข้องกับตา (irAE) เกิดขึ้นด้วยความถี่ 1-3% 1) ส่วนใหญ่เป็นตาแห้ง หรือม่านตาอักเสบ ส่วนหน้า แต่การอักเสบของส่วนหลังตา (5-20%) อาจเป็นภาวะแทรกซ้อนรุนแรงที่ส่งผลต่อพยากรณ์การมองเห็น
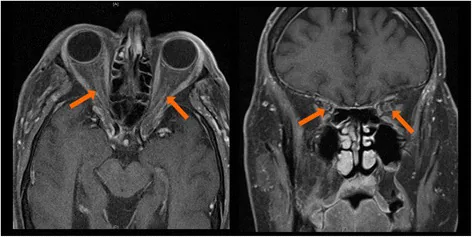
ภาพภาวะแทรกซ้อนทางตาและเบ้าตาจาก checkpoint inhibitor Melissa A Wilson, Kelly Guld, Steven Galetta, Ryan D Walsh, et al. Acute visual loss after ipilimumab treatment for metastatic melanoma 2016 Oct 18 J Immunother Cancer. 2016 Oct 18; 4:66 Figure 3. PM
CI D: PMC5067900. License: CC BY.
ในการตรวจ MRI ภาพแนวแกนและแนวโคโรนา พบการเพิ่มความเข้มของสารทึบรังสีเป็นวงรอบเส้นประสาทตา ทั้งสองข้าง นี่คือการอักเสบในเบ้าตา ส่วนหลังที่บ่งชี้ถึงโรคประสาทตาอักเสบ
มีความหลากหลายขึ้นอยู่กับตำแหน่งและความรุนแรง ในภาวะตาแห้ง อาการหลักคือความรู้สึกแห้งและสิ่งแปลกปลอม ในม่านตาอักเสบ จะมีตาแดง มองเห็นพร่า และกลัวแสง ในกล้ามเนื้อเบ้าตา อักเสบ จะมีภาพซ้อน หนังตาตก และตาโปน 2) ในส่วนหลังของตาอักเสบ จะมีสายตาเลือนลอยและเห็นจุดลอย 1)
irAE ทางตาที่เกี่ยวข้องกับ ICI สามารถเกิดขึ้นได้ในเกือบทุกบริเวณของตา ภาวะทางพยาธิวิทยาหลักตามตำแหน่งต่างๆ แสดงไว้ด้านล่าง
ส่วนหน้าและผิวตา
ตาแห้ง
ม่านตาอักเสบ ส่วนหน้าสเตียรอยด์
การสึกกร่อนของกระจกตา
ส่วนหลัง
จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา 1) ปรากฏเป็นส่วนหนึ่งของม่านตาอักเสบ ทั่วลูกตาคล้าย VKH
หลอดเลือดจอประสาทตาอักเสบ จอประสาทตา บวมน้ำ มีรายงานการอุดตันของหลอดเลือดแดงและหลอดเลือดดำ 1)
คอรอยด์ แกรนูโลมา1)
เบ้าตา
กล้ามเนื้อเบ้าตา อักเสบ : มักเป็นทั้งสองข้าง MRI พบกล้ามเนื้อนอกลูกตา โตและมีการเพิ่มความเข้มของสารทึบรังสี 2)
การอักเสบของไขมันในเบ้าตา : อาจลุกลามไปถึงปลายเบ้าตา และรอยแยกเบ้าตา ส่วนบน2) .
การอักเสบคล้ายโรคตาจากต่อมไทรอยด์ : เกิดขึ้นแม้ในกรณีที่การทำงานของต่อมไทรอยด์ปกติ.
เส้นประสาท
โรคกล้ามเนื้ออ่อนแรงชนิดตาพร่า : ร่วมกับการสร้างแอนติบอดีต่อต้าน AChR. มีรายงานด้วยยาเพมโบรลิซูแมบ.
โรคประสาทตาอักเสบ การมองเห็น ได้ด้วยการรักษาด้วยสเตียรอยด์ ตั้งแต่เนิ่นๆ.
อัมพาตเส้นประสาทแอบดูเซนส์ : ดีขึ้นเมื่อหยุดยาและใช้สเตียรอยด์ ขนาดสูง.
ระยะเวลาเริ่มต้นของการอักเสบเบ้าตา ตั้งแต่ 2 วันถึง 2 เดือนหลังการให้ยาครั้งแรก2) . อาจมีอาการทางระบบร่วมด้วย (อ่อนเพลีย มีไข้ อาการทางเดินอาหาร กล้ามเนื้ออักเสบทั่วตัว กล้ามเนื้อหัวใจอักเสบ)2) .
สาเหตุหลักของ irAE ทางตาที่เกิดจาก ICI คือการกระตุ้นปฏิกิริยาภูมิต้านตนเองเนื่องจากการปลดล็อกจุดตรวจภูมิคุ้มกันของทีเซลล์1) .
การยับยั้ง CTLA-4 : ปลดเบรกที่ควบคุมการกระตุ้นทีเซลล์ ทำให้สามารถโจมตีทั้งเซลล์มะเร็งและเนื้อเยื่อปกติ1) การยับยั้ง PD-1/PD-L1 : เพิ่มการตอบสนองของทีเซลล์ในสภาพแวดล้อมจุลภาคของเนื้องอก แต่ในขณะเดียวกันก็ทำลายเอกสิทธิ์ทางภูมิคุ้มกันที่ขึ้นกับ PD-L1 ในเนื้อเยื่อตา1) ความเปราะบางของเอกสิทธิ์ทางภูมิคุ้มกันของตา : ในตาปกติ กำแพงเลือด-จอตา (BRB) และการขาดแคลนท่อน้ำเหลืองจะป้องกันการแทรกซึมของทีเซลล์ แต่ในภาวะเช่นจอตาเสื่อมจากเบาหวานที่มีการทำลาย BRB ความเสี่ยงจะเพิ่มขึ้น1) ความโน้มเอียงทางพันธุกรรมของโฮสต์ : พื้นฐานทางพันธุกรรมมีส่วนในการเกิดเหตุการณ์การอักเสบจากภูมิต้านตนเอง1) การรักษาแบบผสมผสาน : การใช้ร่วมกันของ anti-CTLA-4 และ anti-PD-1/PD-L1 เพิ่มความเสี่ยงของ irAE
เมื่อใช้ยา immune checkpoint inhibitors ควรได้รับการตรวจพื้นฐานทางจักษุวิทยาก่อนเริ่มการรักษา หากมีอาการทางตา เช่น ตาแดง การมองเห็น ลดลง มองเห็นภาพซ้อน หรือเห็นจุดลอยในระหว่างการรักษา ควรรีบไปพบจักษุแพทย์ทันที
Q
ทำไม immune checkpoint inhibitors จึงทำให้เกิดการอักเสบในตา?
A
ICI จะปลดปล่อย immune checkpoint ของ T cells เพื่อโจมตีมะเร็ง แต่ในขณะเดียวกันก็ทำลาย immune privilege ที่ขึ้นกับ PD-L1 ของเนื้อเยื่อตา 1) รายละเอียดอธิบายไว้ในหัวข้อ «พยาธิสรีรวิทยา» โดยมีกลไกหลักสามประการ
การวินิจฉัย irAE ทางตาที่เกี่ยวข้องกับ ICI ขึ้นอยู่กับความสัมพันธ์ทางเวลาระหว่างประวัติการใช้ ICI และผลการตรวจตา การตรวจต่อไปนี้ถูกนำมาใช้:
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp)กระจกตา การตรวจอวัยวะภายในตา (fundus) : ตรวจหา retinal vasculitis, ของเหลวใต้จอประสาทตา และ choroidal granulomaการตรวจด้วยเครื่อง Optical Coherence Tomography (OCT ) : ประเมินการสูญเสียสัญญาณของชั้นนอกจอประสาทตา , จุดสะท้อนแสงสูง ในจอประสาทตา , ของเหลวใต้จอประสาทตา และความหนาของคอรอยด์ 1) การตรวจด้วย Fluorescein Angiography (FA ) : ประเมินการรั่วของหลอดเลือด, จอประสาทตา บวมน้ำ และการอุดตันของหลอดเลือด 1) การตรวจคลื่นไฟฟ้าจอประสาทตา (ERG ) : ตรวจหาความผิดปกติของเซลล์รูปแท่ง และรูปกรวยในจอประสาทตา ชนิดคล้าย MARMRI : แสดงภาพกล้ามเนื้อนอกลูกตา โตขึ้น, การเพิ่มความเข้มของสารทึบรังสี และการเปลี่ยนแปลงการอักเสบของไขมันในเบ้าตา ใน orbital myositis 2)
ตำแหน่ง วิธีการตรวจหลัก ส่วนหน้าของตา การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ส่วนหลังของลูกตา OCT · การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) · การตรวจคลื่นไฟฟ้าจอประสาทตา เบ้าตา MRI
irAE ทางตาที่เกี่ยวข้องกับ ICI เลียนแบบโรคตาที่รู้จักหลายชนิด ในม่านตาอักเสบ ส่วนหน้า จำเป็นต้องแยกจากม่านตาอักเสบ จากการติดเชื้อและไม่ติดเชื้อ ปฏิกิริยาคล้าย VKH มีลักษณะทางคลินิกคล้ายกับ VKH ปฐมภูมิ แต่ประวัติการใช้ ICI สำหรับมะเร็งผิวหนังชนิดเมลาโนมาเป็นเบาะแสสำคัญ 1) ในกล้ามเนื้อเบ้าตา อักเสบ จำเป็นต้องแยกจากโรคตาจากต่อมไทรอยด์ โรคที่เกี่ยวข้องกับ IgG4 และการอักเสบของเบ้าตา โดยไม่ทราบสาเหตุ 2) .
การรักษาจะปรับให้เหมาะกับแต่ละบุคคลตามความรุนแรง โดยปรึกษาระหว่างแพทย์มะเร็งวิทยาและจักษุแพทย์
การรักษาเฉพาะที่ด้วยยาหยอดตาสเตียรอยด์ เป็นหลัก ม่านตาอักเสบ ส่วนหน้าส่วนใหญ่สามารถควบคุมได้ด้วยวิธีนี้
สำหรับตาแห้ง ให้ใช้น้ำตาเทียม และอุดจุดน้ำตา
การฝังสเตียรอยด์ ในลูกตา
การฉีดสเตียรอยด์ ใต้เยื่อหุ้มเทนนอนส่วนหลัง
สเตียรอยด์ ชนิดรับประทานหรือฉีด1) 2) มีการรายงานการใช้การรักษาด้วยการปรับภูมิคุ้มกัน (IMT) ในผู้ป่วยจำนวนน้อย1)
การอักเสบของเบ้าตา ส่วนใหญ่ดีขึ้นด้วยสเตียรอยด์ ชนิดทั่วร่างกาย แต่บางรายอาจมีภาพซ้อน หลงเหลืออยู่2)
โรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis) : อาจใช้การแลกเปลี่ยนพลาสมา ในบางกรณีการหยุดยา ICI : ไม่ค่อยจำเป็น และในกรณีส่วนใหญ่สามารถควบคุมได้ด้วยสเตียรอยด์ ขณะที่ยังให้ยา ICI ต่อไป
Q
หากเกิดผลข้างเคียงทางตาจากยา ICI ต้องหยุดยาหรือไม่
A
การหยุด ICI นั้นไม่ค่อยจำเป็น irAE ทางตาส่วนใหญ่สามารถควบคุมได้ด้วยสเตียรอยด์ (ยาหยอดตา ฉีดเฉพาะที่ หรือให้ทั่วร่างกาย) และโดยทั่วไปจะดูแลทางจักษุวิทยาไปพร้อมกับการให้ ICI ต่อ อย่างไรก็ตาม ในกรณีรุนแรง จะพิจารณาหยุดยาโดยปรึกษากับแพทย์มะเร็งวิทยา
ตาเป็นอวัยวะที่มีภูมิคุ้มกันพิเศษ โดยกลไกต่อไปนี้ยับยั้งการอักเสบที่อาศัยทีเซลล์1)
Blood-retinal barrier (BRB) จำกัดการเข้าสู่ตาของทีเซลล์จากกระแสเลือดส่วนปลาย
เซลล์เยื่อบุผิวรงควัตถุจอตา (RPE ) แสดงออก PD-L1 และ PD-L2 และเปลี่ยนทีเซลล์ให้เป็นทีเซลล์ควบคุม (Treg)
เซลล์มุลเลอร์และไมโครเกลียยังแสดง PD-L1 ซึ่งยับยั้งการอักเสบที่อาศัยทีเซลล์
สภาพแวดล้อมจุลภาคที่กดภูมิคุ้มกันโดย TGF-β ยังคงอยู่
ICI มุ่งเป้าโดยตรงต่อกลไกเอกสิทธิ์ทางภูมิคุ้มกันที่ขึ้นกับ PD-1/PD-L1 เหล่านี้ จึงเกิดความเสี่ยงต่อการกระตุ้นทีเซลล์ภายในลูกตา 1)
Haliyur และคณะ (2025) เสนอให้จำแนก irAE ส่วนหลังของตาที่เกิดจาก ICI ออกเป็นสามประเภทดังนี้ 1)
ประเภท 1
ปฏิกิริยาข้ามของทีเซลล์และการขยายการตอบสนองต่อตนเอง
ประเภท 1a : ทีเซลล์ต้านเนื้องอกทำปฏิกิริยาข้ามกับเนื้อเยื่อตา เช่น เซลล์ที่มีเมลานิน ทำให้เกิด panuveitis คล้าย VKH 1) คิดเป็น 5–14% ของปฏิกิริยาคล้าย VKH ในผู้ป่วยมะเร็งผิวหนังชนิดเมลาโนมา
ประเภท 1b : ทีเซลล์หน่วยความจำจำเพาะตาที่มีอยู่เดิมถูกขยายและกระตุ้นโดย ICI 1) ทำให้เกิดจอประสาทตา เสื่อมจากภูมิต้านตนเอง
ประเภท 2
หลอดเลือดอักเสบจากผลข้างเคียง
การเพิ่มขึ้นของการอักเสบทั่วร่างกายที่เกี่ยวข้องกับการใช้ ICI ทำให้สิ่งกีดขวางเลือด-จอประสาทตา พังทลายอย่างไม่จำเพาะ 1)
การแทรกซึมของลิมโฟพลาสมาซัยต์รอบหลอดเลือดโดยทีเซลล์ CD4+ และการเพิ่มขึ้นของการแสดงออกของโมเลกุลยึดเกาะทำให้เกิดหลอดเลือดจอประสาทตาอักเสบ และการอุดตันของหลอดเลือดแดงและดำ 1)
ประเภท 3
การอักเสบที่อาศัยแอนติบอดีตนเอง
PD-1 ยังแสดงออกบนเซลล์ B และ ICI กระตุ้นการขยายตัวของสายเซลล์ B และการผลิตแอนติบอดีต่อตนเองที่จำเพาะต่อเนื้อเยื่อจากพลาสมาเซลล์ 1)
ยังเกี่ยวข้องกับการกำเริบของกลุ่มอาการพารานีโอพลาสติก (เช่น จอประสาทตา คล้าย MAR) 1)
Haliyur และคณะ (2025) เสนอการจำแนกกลไกสามประการของ irAE ส่วนหลังของตาที่เกิดจาก ICI 1) ชนิดที่ 1 เกี่ยวข้องกับปฏิกิริยาข้ามของทีเซลล์กับเนื้อเยื่อตา (1a) และการขยายตัวของทีเซลล์ที่ตอบสนองต่อตนเอง (1b) ชนิดที่ 2 เกี่ยวข้องกับจอประสาทตา อักเสบจากหลอดเลือดเนื่องจากผลข้างเคียง และชนิดที่ 3 เกี่ยวข้องกับการอักเสบที่อาศัยแอนติบอดีต่อตนเอง ผลการตรวจทางคลินิกไม่ได้จำกัดอยู่เพียงกลไกเดียว กลไกหลายอย่างอาจซ้อนทับกัน
ยายับยั้ง CTLA-4 (ipilimumab) ทำให้เกิดการอักเสบของเบ้าตา บ่อยที่สุด 2) มีรายงานภาพทางคลินิกที่คล้ายกันกับยายับยั้ง PD-1/PD-L1 2) MRI แสดงการโตของกล้ามเนื้อนอกลูกตา พร้อมการเพิ่มความเข้มของสารทึบรังสีและการเปลี่ยนแปลงการอักเสบในไขมันเบ้าตา โดยมีแนวโน้มเกิดขึ้นทั้งสองข้าง 2)
ด้วยการขยายตัวอย่างรวดเร็วของข้อบ่งชี้ของ ICI คาดว่าจำนวนผู้ป่วย irAE ทางตาที่เกี่ยวข้องกับ ICI จะเพิ่มขึ้นในอีกไม่กี่ทศวรรษข้างหน้า 1)
ปัจจุบัน ความเข้าใจเกี่ยวกับพยาธิสรีรวิทยาของ irAE ส่วนหลังของตาส่วนใหญ่อาศัยรายงานผู้ป่วยและชุดผู้ป่วย โดยมีการวิจัยเชิงทดลองเกี่ยวกับกลไกเพียงเล็กน้อย 1) ยังไม่มีการกำหนดเกณฑ์การวินิจฉัยหรือแนวทางการรักษาสำหรับปฏิกิริยาคล้าย VKH ที่เกี่ยวข้องกับ ICI แม้ว่าจะมีบางกรณีที่ตอบสนองต่อการรักษาได้ดี แต่จอประสาทตาลอก แบบมีน้ำขังที่เรื้อรังหรือจอประสาทตา อักเสบจากหลอดเลือดอุดตันที่เกิดจาก ICI อาจทำให้สูญเสียการมองเห็น อย่างถาวร 1)
ความท้าทายในอนาคต ได้แก่ การพัฒนากลยุทธ์การรักษาตามชนิดของกลไก irAE ส่วนหลังของตา การกำหนดมาตรฐานการตรวจตาพื้นฐานก่อนให้ ICI และการจัดทำระเบียบปฏิบัติการทำงานร่วมกันระหว่างอายุรศาสตร์มะเร็งวิทยาและจักษุวิทยา
Haliyur R, Elner SG, Sassalos T, Kodati S, Johnson MW. Pathogenic Mechanisms of Immune Checkpoint Inhibitor (ICI )-Associated Retinal and Choroidal Adverse Reactions. Am J Ophthalmol. 2025;272:8-18.
Ang T, Chaggar V, Tong JY, Selva D. Medication-associated orbital inflammation: A systematic review. Surv Ophthalmol. 2024;69(4):622-631. doi:10.1016/j.survophthal.2024.03.003. PMID:38490453.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต