पृथक अनिरिडिया
आवृत्ति : कुल का लगभग 2/3।
वंशानुक्रम : ऑटोसोमल प्रभावी (AD)।
विशेषताएँ : PAX6 जीन उत्परिवर्तन के कारण। कोई प्रणालीगत लक्षण नहीं। पैठ पूर्ण है लेकिन अभिव्यक्ति विविध है।

एनिरिडिया एक दुर्लभ जन्मजात विकार है जिसमें परितारिका (आइरिस) विभिन्न स्तरों तक अविकसित या अनुपस्थित होती है। ‘एनिरिडिया’ नाम भ्रामक है, क्योंकि गोनियोस्कोपी या अल्ट्रासाउंड बायोमाइक्रोस्कोपी (UBM) में लगभग हमेशा परितारिका ऊतक के टुकड़े देखे जाते हैं।
व्यापकता लगभग 1/40,000 से 1/100,000 है, और कोई महत्वपूर्ण नस्लीय या लैंगिक अंतर रिपोर्ट नहीं किया गया है 1)। ICD-10 में इसे Q13.1 के रूप में वर्गीकृत किया गया है।
यह एक पैन-ओकुलर रोग है जो न केवल परितारिका को बल्कि कॉर्निया, लेंस, कोण, फोविया और ऑप्टिक तंत्रिका को भी प्रभावित करता है 1), और विभिन्न दृष्टि-धमकाने वाली नेत्र संबंधी जटिलताओं के साथ प्रस्तुत होता है। दृष्टि का पूर्वानुमान आमतौर पर खराब होता है, सुधारित दृष्टि अक्सर लगभग 0.1 रहती है। प्यूपिलरी रिफ्लेक्स अनुपस्थित होता है लेकिन समायोजन (एकॉमोडेशन) संरक्षित रहता है, और 60-90% मामले द्विपक्षीय होते हैं।
निम्नलिखित तीन फेनोटाइप पहचाने गए हैं।
पृथक अनिरिडिया
आवृत्ति : कुल का लगभग 2/3।
वंशानुक्रम : ऑटोसोमल प्रभावी (AD)।
विशेषताएँ : PAX6 जीन उत्परिवर्तन के कारण। कोई प्रणालीगत लक्षण नहीं। पैठ पूर्ण है लेकिन अभिव्यक्ति विविध है।
WAGR सिंड्रोम
आवृत्ति : छिटपुट मामलों का एक हिस्सा।
वंशानुक्रम : PAX6 और WT1 का सन्निकट विलोपन।
विशेषताएँ : विल्म्स ट्यूमर, जननांग-मूत्र संबंधी असामान्यताएँ और मानसिक मंदता से जुड़ा। ट्यूमर का जोखिम अधिकतम 50%।
गिलेस्पी सिंड्रोम
आवृत्ति : कुल का लगभग 2%।
वंशानुक्रम : ITPR1 जीन उत्परिवर्तन।
विशेषताएँ : सेरिबेलर एटैक्सिया और बौद्धिक अक्षमता से जुड़ा। स्थिर मायड्रायसिस के साथ विशिष्ट आइरिस असामान्यता विशेषता है3)।
छिटपुट अनिरिडिया कुल का लगभग 1/3 है और PAX6 सहित 11p13 के डी नोवो विलोपन के कारण होता है। यदि विलोपन सन्निकट WT1 जीन तक फैलता है, तो यह WAGR सिंड्रोम का कारण बनता है1)। छिटपुट अनिरिडिया के 25-30% मामलों में विल्म्स ट्यूमर विकसित होता है, और सापेक्ष जोखिम 67 बताया गया है।
PAX6 नेत्र निर्माण का मास्टर नियंत्रण जीन है, जो आँख, तंत्रिका नलिका, घ्राण बल्ब, अग्न्याशय के लैंगरहैंस द्वीप और घ्राण उपकला के विकास में शामिल है। एक एलील की कार्यक्षमता हानि (हैप्लोइन्सफिशिएंसी) से रोग होता है, और दोनों एलील असामान्य होने पर भ्रूण घातक होता है। 2017 में इसे दुर्लभ रोग कानून के तहत निर्दिष्ट दुर्लभ रोग घोषित किया गया, और गंभीरता ग्रेड III या उससे अधिक (विवरण के लिए निदान और परीक्षण अनुभाग देखें) के मामले चिकित्सा व्यय सहायता के पात्र हैं7)।
छिटपुट (नए उत्परिवर्तन) मामले कुल मामलों का लगभग एक-तिहाई होते हैं और ये परिवार में कोई इतिहास न होने पर भी हो सकते हैं। छिटपुट मामलों में WAGR सिंड्रोम की संभावना होती है, इसलिए आनुवंशिक परीक्षण और विल्म्स ट्यूमर के लिए पेट का अल्ट्रासाउंड स्क्रीनिंग महत्वपूर्ण है।
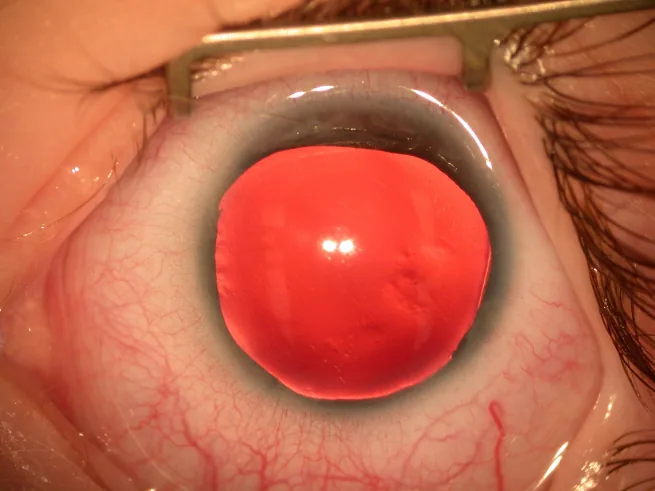
एनिरिडिया के अधिकांश मामले जन्म के समय परितारिका/पुतली की असामान्यता या शैशवावस्था में निस्टागमस के कारण पाए जाते हैं।
फेनोटाइप परिवारों के बीच और एक ही परिवार के भीतर भिन्न होता है, लेकिन दोनों आंखों के बीच अंतर आमतौर पर छोटा होता है।
मुख्य रूप से फोवियल हाइपोप्लासिया के कारण, सही दृश्य तीक्ष्णता अक्सर लगभग 0.1-0.2 होती है। मैक्यूलर हाइपोप्लासिया के साथ दृश्य रोग का निदान विशेष रूप से खराब है। शैशवावस्था से अपवर्तक सुधार और कम दृष्टि देखभाल दृश्य विकास के लिए महत्वपूर्ण है।
PAX6 न केवल नेत्र ऊतकों में बल्कि केंद्रीय तंत्रिका तंत्र, अग्न्याशय के लैंगरहैंस आइलेट्स और घ्राण उपकला में भी व्यक्त होता है, इसलिए निम्नलिखित नेत्र-बाह्य जटिलताएँ देखी जा सकती हैं 8)।
दृश्य कार्य निर्धारित करने वाले महत्वपूर्ण कारक ग्लूकोमा, मैक्युलर हाइपोप्लासिया, निस्टागमस, कॉर्नियल रोग, मोतियाबिंद और आइरिस असामान्यताएँ हैं। ग्लूकोमा के कारण दृश्य क्षेत्र और दृश्य तीक्ष्णता की हानि अपरिवर्तनीय है, इसलिए अनुवर्ती में अंतःनेत्र दबाव प्रबंधन सबसे महत्वपूर्ण है।8)
अधिकांश जन्मजात एनिरिडिया गुणसूत्र 11 की छोटी भुजा (11p13) पर स्थित PAX6 जीन में हेटेरोज़ीगस उत्परिवर्तन के कारण होते हैं। PAX6 की हैप्लोअपर्याप्तता मुख्य रोग तंत्र है।1)
PAX6 जीन नेत्र विकास का मास्टर नियंत्रण जीन है और आँख, तंत्रिका ट्यूब, घ्राण बल्ब और अग्न्याशय के विकास में महत्वपूर्ण भूमिका निभाता है। सामान्य नेत्र विकास के लिए PAX6 की दो प्रतियाँ आवश्यक हैं, और एक प्रति की कार्यक्षमता का नुकसान एनिरिडिया उत्पन्न करने के लिए पर्याप्त है।1)
चीनी रोगियों के एक समूह अध्ययन में, 96.9% मामलों में PAX6 जीन में कारणात्मक उत्परिवर्तन पाए गए।1) विशिष्ट एनिरिडिया में, नॉनसेंस उत्परिवर्तन-निर्भर mRNA क्षरण (NMD) प्रेरित करने वाले उत्परिवर्तन या बड़े विलोपन 96% मामलों में पाए जाते हैं।1)
पैथोलॉजिकल रूप से, आइरिस की जड़ को छोड़कर चिकनी मांसपेशी अनुपस्थित होती है, और कोण का अविकसित होना देखा जाता है। कॉर्नियल उपकला स्टेम कोशिकाओं की शिथिलता होती है, जिससे उपकला और बोमैन झिल्ली में असामान्यताएँ होती हैं, और रक्त वाहिकाओं से भरपूर पैन्नस बनता है।
एनिरिडिया फेनोटाइप उत्पन्न करने वाले PAX6 उत्परिवर्तनों का विवरण नीचे दिया गया है।
| उत्परिवर्तन प्रकार | आवृत्ति |
|---|---|
| नॉनसेंस उत्परिवर्तन | लगभग 39% |
| फ्रेमशिफ्ट उत्परिवर्तन | लगभग 25% |
| स्प्लाइस उत्परिवर्तन | लगभग 13% |
| मिसेंस उत्परिवर्तन | लगभग 12% |
रन-ऑन उत्परिवर्तन (C-टर्मिनल विस्तार उत्परिवर्तन) लगभग 5% मामलों में होते हैं, जिसमें स्टॉप कोडन के अनुवाद कोडन में परिवर्तित होने से असामान्य रूप से लंबा PAX6 प्रोटीन उत्पन्न होता है 6)। C-टर्मिनल विस्तार उत्परिवर्तन अक्सर गंभीर आइरिस हाइपोप्लासिया और गहन दृश्य हानि से जुड़े होते हैं 1)6)।
आनुवंशिक उत्परिवर्तन अधिकतर PTC प्रकार के होते हैं, हालांकि मिसेंस उत्परिवर्तन की भी रिपोर्टें हैं 7)। आनुवंशिक परीक्षण की उपयोगिता के बारे में, Sanger अनुक्रमण या NGS द्वारा पृथक अनिरिडिया के लगभग 85% मामलों में उत्परिवर्तन का पता लगाया जाता है। इसके अलावा, MLPA या CMA द्वारा PAX6 जीन या cis-नियामक क्षेत्र में विलोपन लगभग 15% मामलों में पाया जाता है 8)।
Wang (2023) ने एक नए फ्रेमशिफ्ट उत्परिवर्तन c.640_646del (p.R214Pfs*28) की पहचान की और पूर्ण आइरिस अनुपस्थिति, फोवियल हाइपोप्लासिया, लेंस विस्थापन और रेटिना डिटेचमेंट वाले एक मामले की रिपोर्ट दी 1)।
Ratna एट अल. (2022) ने एक भारतीय परिवार में रन-ऑन उत्परिवर्तन c.1268A>T (p.*423L) की पहचान की। प्रभावित व्यक्तियों में पूर्ण अनिरिडिया, निस्टागमस, फोवियल हाइपोप्लासिया, AAK, लेंस का ऊपरी उदात्तीकरण, उच्च मायोपिया और ऑप्टिक एट्रोफी देखी गई, जो C-टर्मिनल विस्तार उत्परिवर्तन के गंभीर फेनोटाइप को दर्शाता है 6)।
छिटपुट अनिरिडिया में, PAX6 के अलावा WT1 जीन को शामिल करने वाले बड़े विलोपन WAGR सिंड्रोम का कारण बनते हैं। WT1 विलोपन होने पर विल्म्स ट्यूमर का जोखिम 50% तक होता है 1)। WAGR सिंड्रोम का संदेह होने पर आनुवंशिक परीक्षण PAX6 और WT1 विलोपन की पुष्टि कर सकता है, जिससे विल्म्स ट्यूमर जोखिम मूल्यांकन और विकासात्मक देरी की निगरानी संभव होती है 8)। WT1 क्षेत्र का आनुवंशिक मूल्यांकन आवश्यक है; छिटपुट मामलों में से 30% में 5 वर्ष की आयु तक विल्म्स ट्यूमर विकसित होता है। WT1 जीन PAX6 के निकट स्थित होने के कारण, गुणसूत्र 11 की छोटी भुजा का विलोपन (11p13 विलोपन) अनिरिडिया के साथ विल्म्स ट्यूमर का कारण बनता है।
गिलेस्पी सिंड्रोम ITPR1 जीन में हेटेरोज़ाइगस डोमिनेंट नेगेटिव या द्वि-एलील उत्परिवर्तन के कारण होता है 3)। अब तक, आणविक निदान द्वारा पुष्टि किए गए 37 मामले रिपोर्ट किए गए हैं, और Gly2554 अवशेष एक हॉटस्पॉट के रूप में जाना जाता है 3)।
एनिरिडिया के निदान मानदंड (2020) के अनुसार, निम्नलिखित मानदंडों के आधार पर निदान की पुष्टि की जाती है 7)।
A. लक्षण
B. जांच निष्कर्ष
C. विभेदक निदान
E. आनुवंशिक परीक्षण : PAX6 जीन में रोगजनक उत्परिवर्तन या 11p13 क्षेत्र का विलोपन
निदान श्रेणियाँ7) :
दुर्लभ रोग पहचान के लिए गंभीरता वर्गीकरण निम्नलिखित चार चरणों में परिभाषित किया गया है7)।
| गंभीरता | परिभाषा |
|---|---|
| चरण I | एक आँख प्रभावित, दूसरी आँख सामान्य |
| द्वितीय डिग्री | दोनों आँखों में रोग, बेहतर आँख की सही दृष्टि 0.3 या अधिक |
| तृतीय डिग्री | दोनों आँखों में रोग, बेहतर आँख की सही दृष्टि 0.1 या अधिक लेकिन 0.3 से कम |
| चतुर्थ डिग्री | दोनों आँखों में रोग, बेहतर आँख की सही दृष्टि 0.1 से कम |
I से III डिग्री में भी, यदि ग्लूकोमा के कारण दृष्टि क्षेत्र संकुचित हो (Goldmann I/4 लक्ष्य पर केंद्रीय शेष दृष्टि क्षेत्र 20 डिग्री या उससे कम), तो गंभीरता एक स्तर बढ़ जाती है। III डिग्री या उससे अधिक गंभीरता चिकित्सा व्यय सहायता के लिए पात्र है 7).
स्लिट लैंप माइक्रोस्कोप से परितारिका की अनुपस्थिति या अपूर्ण विकास की पुष्टि करना नैदानिक निदान को आसान बनाता है। गोनियोस्कोपी या अल्ट्रासाउंड बायोमाइक्रोस्कोपी से शेष परितारिका ऊतक का मूल्यांकन किया जाता है। पूर्वकाल कक्ष कोण के विकास संबंधी असामान्यताओं की भी जाँच करें।
निम्नलिखित नेत्र संबंधी जटिलताओं का व्यवस्थित मूल्यांकन करें:
एनिरिडिया के आनुवंशिक मूल्यांकन में सबसे महत्वपूर्ण लक्ष्य यह निर्धारित करना है कि PAX6 विलोपन WT1 जीन तक फैला हुआ है या नहीं1)। पूर्ण एक्सोम अनुक्रमण या MLPA विधि द्वारा PAX6 और WT1 क्षेत्रों में उत्परिवर्तन/विलोपन का मूल्यांकन किया जाता है1)2)।
छिटपुट एनिरिडिया में, WT1 जीन विलोपन के कारण विल्म्स ट्यूमर के जोखिम का मूल्यांकन जीवन रोगनिदान से सीधे जुड़ा हुआ है1)। पारिवारिक मामलों में भी, फेनोटाइपिक विविधता के कारण, आनुवंशिक परीक्षण द्वारा निश्चित निदान और आनुवंशिक परामर्श की सिफारिश की जाती है।
एनिरिडिया का कोई कारणात्मक उपचार मौजूद नहीं है। प्रबंधन का केंद्र बिंदु शेष दृष्टि का अधिकतम उपयोग करने के लिए कम दृष्टि देखभाल और प्रत्येक जटिलता का व्यक्तिगत उपचार है। नैदानिक दिशानिर्देश (2021) 6 सीक्यू पर आधारित सिफारिशें प्रस्तुत करते हैं8)।
CQ1: कॉर्नियल स्ट्रोमल अपारदर्शिता के लिए कॉर्नियल प्रत्यारोपण न करने की कमजोर सिफारिश की जाती है8)।
कॉर्नियल प्रत्यारोपण से अल्पावधि में दृष्टि में सुधार हो सकता है, लेकिन मैक्यूलर हाइपोप्लासिया जैसी सहवर्ती बीमारियों के कारण सुधार सीमित है। लंबी अवधि में, ग्लूकोमा की प्रगति और ग्राफ्ट विफलता के कारण दृष्टि का पूर्वानुमान खराब है।
CQ2: कॉर्नियल एपिथेलियल स्टेम सेल कमी के लिए सर्जिकल उपचार कमजोर रूप से अनुशंसित है। 8)
CQ3: मोतियाबिंद सर्जरी कमजोर रूप से अनुशंसित है। 8)
मोतियाबिंद 20 वर्ष की आयु तक 50-85% में विकसित होता है। अपारदर्शिता और फोटोफोबिया की तीव्रता के आधार पर सर्जरी की योजना बनाई जाती है। सर्जरी के 66-100% मामलों में दृष्टि में सुधार की सूचना मिली है, लेकिन निम्नलिखित बिंदुओं पर ध्यान देने की आवश्यकता है।
ज़िन ज़ोन्यूल के कमजोर होने के कारण, इंट्राओकुलर लेंस प्रत्यारोपण सावधानीपूर्वक संकेत के साथ किया जाना चाहिए।
हू एट अल. (2024) ने गंभीर AAK के साथ जन्मजात एनिरिडिया के दो मामलों में झूमर रेट्रो-रोशनी सहायता के तहत फेकोइमल्सीफिकेशन किया। कॉर्नियल अपारदर्शिता के कारण सामान्य अंतःक्रियात्मक दृश्यीकरण कठिन था, लेकिन पीछे से प्रकाश ने लेंस और पूर्वकाल कैप्सूल का स्पष्ट दृश्यीकरण संभव बनाया, और पोस्टऑपरेटिव 3 सप्ताह में सुधारित दृश्य तीक्ष्णता क्रमशः 20/200 और 20/1000 तक सुधर गई 4)।
CQ4: ग्लूकोमा उपचार करने की दृढ़ता से अनुशंसा की जाती है 8)।
ग्लूकोमा की शुरुआत के बाद, निम्नलिखित 5-चरणीय एल्गोरिदम के आधार पर प्रबंधन किया जाता है।
दवा चिकित्सा: बीटा-ब्लॉकर्स, सहानुभूतिपूर्ण उत्तेजक, और प्रोस्टाग्लैंडीन (PG) संबंधित दवाएं प्रभावी हैं। शिशुओं में ब्रिमोनिडाइन (अल्फा-एड्रीनर्जिक रिसेप्टर उत्तेजक) केंद्रीय तंत्रिका अवसाद के जोखिम के कारण 2 वर्ष से कम उम्र में वर्जित है। यदि कॉर्नियल एपिथेलियल क्षति का खतरा हो, तो संरक्षक-मुक्त तैयारी का उपयोग करें।
बहिर्वाह पुनर्निर्माण सर्जरी (गोनियोटॉमी, ट्रैबेकुलोटॉमी): प्रारंभिक सर्जरी के रूप में अनुशंसित 16)। निवारक गोनियोटॉमी की भी रिपोर्टें हैं। हालांकि, यह उन मामलों में अप्रभावी हो सकती है जहां शेष आईरिस ट्रैबेकुलम को ढकता है।
फिल्टरिंग सर्जरी (ट्रैबेक्यूलेक्टॉमी): केवल कुछ अल्पकालिक और मध्यम अवधि की रिपोर्टें हैं। बाल चिकित्सा आंखों में परिणाम खराब होते हैं, और पोस्टऑपरेटिव बल्ब फिस्टुला लगभग 25% मामलों में होता है 13)। पोस्टऑपरेटिव घातक ग्लूकोमा की भी रिपोर्टें हैं।
ग्लूकोमा इम्प्लांट सर्जरी (ट्यूब शंट सर्जरी): Baerveldt और Ahmed प्रकार के उपकरण उपलब्ध हैं। फेकिक आंख में ट्यूब डालने के लिए, कॉर्निया के केंद्र की ओर नहीं बल्कि स्पर्शरेखीय दिशा में डालने की सिफारिश की जाती है। अच्छा इंट्राओकुलर दबाव नियंत्रण अपेक्षित है।
सिलिअरी बॉडी जमावट: अंतिम उपाय। सिलिअरी बॉडी क्रायोकोएग्यूलेशन के बाद अक्सर बल्ब फिस्टुला होने की रिपोर्ट है। सिलिअरी बॉडी हाइपोप्लासिया के कारण, स्वस्थ आंख की तुलना में बल्ब फिस्टुला का जोखिम अधिक होता है।
कोण के विकास संबंधी असामान्यता के कारण, सामान्य ओपन-एंगल ग्लूकोमा से भिन्न दृष्टिकोण की आवश्यकता होती है। पहले विकल्प के रूप में आउटफ्लो पुनर्निर्माण सर्जरी चुनी जाती है, और फिर ट्यूब शंट सर्जरी एक अच्छा विकल्प है। ब्रिमोनिडाइन 2 वर्ष से कम आयु के बच्चों में वर्जित है, और एंटीमेटाबोलाइट्स के उपयोग से AAK बिगड़ सकता है, इसलिए सावधानीपूर्वक निर्णय आवश्यक है 8)।
CQ5: लो विज़न केयर को लागू करने की दृढ़ता से अनुशंसा की जाती है 8)।
अपवर्तन सुधार मूलभूत है, और निकट दृष्टि की जटिलता दर 64% से अधिक मानी जाती है।
CQ6: फोटोफोबिया के उपचार को लागू करने की दृढ़ता से अनुशंसा की जाती है 8)।
अधिकांश रोगी सामान्य कक्षाओं में जा सकते हैं, लेकिन बड़े प्रिंट की पाठ्यपुस्तकें, टैबलेट और बुक स्टैंड जैसी सहायता की आवश्यकता होती है। दृष्टिबाधित कक्षाओं में जाना या अंध विद्यालयों/दृष्टि विशेष सहायता विद्यालयों द्वारा प्रदान की जाने वाली शिशु देखभाल और शैक्षिक परामर्श का उपयोग भी विकल्प हैं।
अप्रैल 2017 से इसे एक निर्दिष्ट दुर्लभ रोग के रूप में मान्यता दी गई है, इसलिए विकलांगता प्रमाणपत्र न होने पर भी, ग्रेड III या उससे अधिक गंभीरता वाले रोगी चिकित्सा व्यय सहायता और सहायक उपकरणों के लिए पात्र हैं 7)। पात्र सहायक उपकरणों में सुधारात्मक चश्मा, धूप का चश्मा, कॉन्टैक्ट लेंस (कृत्रिम आइरिस सहित), दृष्टिबाधित चश्मा, दृष्टिबाधित सुरक्षा छड़ी और कृत्रिम नेत्र शामिल हैं।
PAX6 14 एक्सॉन वाले 22 kb जीनोमिक DNA में फैला है और 422 अमीनो एसिड को कोड करता है 1)। इसमें दो DNA-बाइंडिंग डोमेन (पेयर्ड डोमेन और पेयर्ड-टाइप होमियोडोमेन) हैं, और C-टर्मिनल PST (प्रोलाइन, सेरीन, थ्रेओनीन-समृद्ध) डोमेन एक ट्रांसक्रिप्शनल एक्टिवेटर के रूप में कार्य करता है।
PAX6 कोशिका प्रसार, विभेदन, प्रवासन और आसंजन को नियंत्रित करता है। इसके लक्ष्यों में स्वयं PAX6 के अलावा लेंस क्रिस्टलिन और कॉर्नियल केराटिन को कोड करने वाले जीन शामिल हैं। वयस्क रेटिना, लेंस और कॉर्निया में भी अभिव्यक्ति जारी रहती है। PAX6 भ्रूणीय अंग विभेदन को नियंत्रित करने वाले मास्टर कंट्रोल जीन में से एक है।
अधिकांश PAX6 उत्परिवर्तन नॉनसेंस-मध्यस्थ mRNA क्षय (NMD) के माध्यम से हैप्लोइन्सफिशिएंसी का कारण बनते हैं 1)। प्रारंभिक स्टॉप कोडन (PTC) प्रस्तुत करने वाले उत्परिवर्तन (नॉनसेंस, फ्रेमशिफ्ट, और अधिकांश स्प्लाइस उत्परिवर्तन) विशिष्ट एनिरिडिया फेनोटाइप उत्पन्न करते हैं।
दूसरी ओर, यदि PTC अंतिम एक्सॉन या अंतिम से दूसरे एक्सॉन के अंतिम 50 bp के भीतर स्थित है, तो यह NMD से बच सकता है, और एक छोटा प्रोटीन अनुवादित हो सकता है, जिससे गंभीर फेनोटाइप हो सकता है 1)।
PAX6 नॉनसेंस उत्परिवर्तन c.282C>A (p.Cys94*) और ट्राइसॉमी 21 के एक ही रोगी में सह-घटित होने का एक दुर्लभ मामला रिपोर्ट किया गया है। PAX6 उत्परिवर्तन de novo उत्पन्न हुआ, जिससे पूर्ण द्विपक्षीय एनिरिडिया, जन्मजात ग्लूकोमा, AAK और फोवियल हाइपोप्लासिया हुआ 2)।
हालांकि कोई स्पष्ट जीनोटाइप-फेनोटाइप सहसंबंध स्थापित नहीं हुआ है, कुछ प्रवृत्तियाँ ज्ञात हैं 1)।
Grant और Walton की गोनियोस्कोपी श्रृंखला में दिखाया गया कि प्रारंभ में आइरिस स्ट्रोमा ट्रैबेकुलम पर आगे की ओर बढ़ता है, आसंजन जैसा लगाव बनाता है, फिर धीरे-धीरे शीट जैसा हो जाता है और अंततः कोण बंद हो जाता है 14)। यह तंत्र ग्लूकोमा विकास का प्रमुख कारण है। पैथोलॉजिकल रूप से, आइरिस जड़ को छोड़कर चिकनी मांसपेशियों की कमी और कोण का अविकसित होना आधार है।
AAK मुख्य रूप से लिंबल स्टेम सेल की कमी (LSCD) के कारण होता है, लेकिन कॉर्नियल एपिथेलियम के असामान्य विभेदन, आसंजन असामान्यता, कंजंक्टिवल कोशिकाओं का आक्रमण और अश्रु उत्पादन की कमी भी इसमें शामिल होती है। PAX6 द्वारा नियंत्रित मैट्रिक्स मेटालोप्रोटीनेज 9 (MMP-9) की कमी फाइब्रिन संचय और सूजन कोशिका घुसपैठ का कारण बनती है, जिससे स्ट्रोमल कोलेजन व्यवस्था गड़बड़ा जाती है और पारदर्शिता खत्म हो जाती है।
AAK को 5 चरणों में वर्गीकृत किया गया है। चरण I में केवल परिधीय एपिथेलियम असामान्यता, चरण II में अभिकेंद्री एपिथेलियल परिवर्तन (केंद्र तक नहीं पहुंचता), चरण III में केंद्रीय कॉर्निया का एपिथेलियल परिवर्तन और परिधीय सतही नववाहिकीकरण, चरण IV में पूरे कॉर्निया का सतही नववाहिकीकरण, और चरण V में पूरे कॉर्निया का एपिथेलियल असामान्यता और गहरा स्ट्रोमल निशान होता है 10).
PAX6 उत्परिवर्तन स्थिति और AAK की प्रगति के बीच संबंध है। PTC या C-टर्मिनल विस्तार उत्परिवर्तन वाले रोगियों में AAK उम्र पर निर्भर रूप से बढ़ता है, जबकि अन्य उत्परिवर्तन प्रकारों में गैर-प्रगतिशील केराटोपैथी हो सकती है 11).
गिलेस्पी सिंड्रोम ITPR1 जीन में उत्परिवर्तन के कारण होता है 3)। ITPR1 IP3 रिसेप्टर परिवार का सदस्य है, जो Ca²⁺ रिलीज चैनल बनाता है और एंडोप्लाज्मिक रेटिकुलम में स्थानीयकृत होता है। डोमिनेंट नेगेटिव उत्परिवर्तन आइरिस स्फिंक्टर के निर्माण और रखरखाव को प्रभावित करते हैं, जिससे पुतली के चारों ओर विशिष्ट आइरिस हाइपोप्लासिया और स्थिर मायड्रायसिस होता है।
Ciaccio एट अल. (2024) द्वारा गिलेस्पी सिंड्रोम साहित्य समीक्षा में, आणविक रूप से पुष्टि किए गए 33 मामलों के विश्लेषण से पता चला कि मोटर विकास में देरी होती है लेकिन समय के साथ सुधार होता है, बौद्धिक अक्षमता सभी मामलों में नहीं पाई जाती (17% में सामान्य बुद्धि), और न्यूरोलॉजिकल संकेत गैर-प्रगतिशील होते हैं 3).
संपूर्ण एक्सोम अनुक्रमण तकनीक के प्रसार से, नए PAX6 उत्परिवर्तनों की पहचान जारी है। Human PAX6 Mutation Database में 2018 तक 491 उत्परिवर्तन दर्ज थे, और तब से लगभग 250 नए उत्परिवर्तन रिपोर्ट किए गए हैं 1)। गैर-कोडिंग क्षेत्रों में उत्परिवर्तन भी एनिरिडिया के कारण के रूप में पहचाने जा रहे हैं, जिससे पारंपरिक परीक्षणों से निदान न हो पाने वाले मामलों के स्पष्टीकरण की उम्मीद है 9)।
गंभीर AAK वाले मामलों में मोतियाबिंद सर्जरी के लिए, झूमर रेट्रो-रोशनी सहायता द्वारा विज़ुअलाइज़ेशन तकनीक उपयोगी है 4)। यह तकनीक ग्रेड 3-4 की उच्च AAK वाले रोगियों में भी सुरक्षित फेकोइमल्सीफिकेशन को सक्षम बनाती है, और पोस्टऑपरेटिव दृष्टि सुधार प्राप्त होता है।
यह स्पष्ट हो रहा है कि PAX6 उत्परिवर्तन का प्रकार AAK की प्रगति पैटर्न को प्रभावित करता है। आनुवंशिक परीक्षण की लागत में कमी के साथ, उत्परिवर्तन प्रकार के आधार पर नैदानिक पाठ्यक्रम की भविष्यवाणी और प्रारंभिक हस्तक्षेप यथार्थवादी विकल्प बन रहे हैं।
एनिरिडिया और ट्राइसॉमी 21 के सह-अस्तित्व वाले मामलों में, दोनों रोगों की उपस्थिति के बावजूद अपेक्षाकृत हल्के पाठ्यक्रम के उदाहरण रिपोर्ट किए गए हैं 2)। एक ही रोगी में कई आनुवंशिक विकारों के सह-अस्तित्व के फेनोटाइप पर प्रभाव को समझना भविष्य की व्यक्तिगत चिकित्सा के लिए महत्वपूर्ण ज्ञान प्रदान कर सकता है।
PTC-प्रकार के उत्परिवर्तनों के लिए रीडथ्रू दवा (ataluren) के एनिरिडिया में अनुप्रयोग की बुनियादी अनुसंधान स्तर पर जांच की जा रही है 8)। PAX6 जीन थेरेपी के लिए, Sey उत्परिवर्ती माउस मॉडल में AAV-PAX6 वेक्टर द्वारा जीन प्रतिस्थापन पर बुनियादी अनुसंधान चल रहा है। भविष्य में नैदानिक परीक्षणों में विकास की उम्मीद है।
iPS कोशिका-व्युत्पन्न कॉर्नियल उपकला कोशिका शीट प्रत्यारोपण के नैदानिक परीक्षण देश और विदेश में किए जा रहे हैं, और AAK के लिए एक नई चिकित्सा के रूप में ध्यान आकर्षित कर रहे हैं 8)। कृत्रिम आइरिस (जैसे CustomFlex Artificial Iris) के लिए विदेश में उपयोग का अनुभव संचित हो रहा है। सहायक उपकरण के रूप में कृत्रिम आइरिस वाले कॉन्टैक्ट लेंस बीमा कवरेज के अंतर्गत हैं।
नैदानिक दिशानिर्देश (2021) के अनुसार, जापान में बड़े पैमाने पर रजिस्ट्री डेटा के संचय द्वारा वास्तविक स्थिति की समझ और साक्ष्य की गुणवत्ता में सुधार के आधार पर दिशानिर्देश संशोधन को भविष्य के महत्वपूर्ण कार्यों के रूप में स्थान दिया गया है 8)। व्यक्तिगत आनुवंशिक उत्परिवर्तनों के आधार पर AAK की प्रगति की भविष्यवाणी और प्रारंभिक हस्तक्षेप के अनुकूलन की उम्मीद है।