準備與染色
1. 患者定位:讓患者坐在裂隙燈顯微鏡前。
2. 表面麻醉:滴用表面麻醉藥。
3. 乾燥:用纖維素海綿(推薦)或棉籤小心乾燥可疑漏出部位。
4. 螢光素塗抹:用生理食鹽水濕潤螢光素試紙,塗抹於可疑部位。也可滴用螢光素溶液(0.5~2%)。

Seidel試驗是一種將螢光素染色液塗布於眼表並在鈷藍光下觀察,檢測角膜或鞏膜全層缺損處房水滲漏的檢查方法。1921年由德國眼科醫生Erich Seidel(1882–1948)報告。
當房水從缺損處漏出時,會稀釋塗布於眼表的螢光素染色液。在鈷藍光下,螢光素的綠色螢光中出現被稀釋的深藍色水流(瀑布效應)。這就是Seidel試驗陽性。
這是一種在塗布螢光素染色液的眼表用鈷藍光觀察,檢測房水滲出的檢查。如果角膜或鞏膜存在全層缺損,房水會稀釋螢光素,呈現為深藍色水流。用於外傷、感染及術後傷口閉合評估。
| 適應症 | 臨床意義 |
|---|---|
| 眼球損傷後評估 | 判斷是否存在開放性眼外傷 |
| 角膜/鞏膜裂傷 | 確認是否累及全層 |
| 感染性角膜穿孔 | 偵測穿孔的發生 |
| 術後傷口閉合確認 | 確認適當的傷口閉合 |
| 小樑切除術後 | 評估濾過泡的房水滲漏 |
在診斷外傷性前房積血時,進行Seidel試驗以確認有無角膜穿孔。如果出現嚴重的結膜水腫、低眼壓或結膜下出血,應懷疑眼球破裂,並增加影像學檢查(CT、MRI)。但若懷疑有金屬異物,則禁忌進行MRI。
這也是評估小樑切除術後濾過泡的重要檢查。將浸有表面麻醉藥的螢光素試紙塗在濾過泡表面,在無藍光濾光片下觀察整個區域。讓患者閉眼,然後在睜眼後立即觀察數秒,更容易檢測到滲漏。在使用抗代謝藥物後的濾過泡中,泡壁變薄,房水滲漏的風險很高。
螢光素是一種水溶性螢光染料。其最大吸收波長約為490 nm(藍光),最大螢光波長為520–530 nm(綠光)。當被鈷藍濾光片激發時,會發出黃綠色螢光。
在正常角膜上皮中,表層細胞的緊密連接起到屏障作用,因此螢光素不會在細胞間通過。在上皮缺損區域,螢光素會進入並染色組織。這一特性也廣泛用於檢測角膜和結膜上皮病變。
當角膜或鞏膜存在全層缺損時,房水從前房經由缺損處漏出。漏出的房水稀釋眼表的螢光素,在鈷藍光下呈現深藍色流(瀑布效應),此為陽性表現。
使用無藍光濾光片可選擇性地透過螢光素的螢光波長(520~530nm以上),提高對比度,增強對細微漏出的檢測精度。
準備與染色
1. 患者定位:讓患者坐在裂隙燈顯微鏡前。
2. 表面麻醉:滴用表面麻醉藥。
3. 乾燥:用纖維素海綿(推薦)或棉籤小心乾燥可疑漏出部位。
4. 螢光素塗抹:用生理食鹽水濕潤螢光素試紙,塗抹於可疑部位。也可滴用螢光素溶液(0.5~2%)。
觀察與評估
對於術後傷口或小樑切除術後濾過泡等疑似緩慢滲漏的情況,可施加輕壓以確認滲漏。但在有眼內容物脫出風險的外傷病例中,必須避免加壓。
外科介入
保守管理
處理方式因原因、部位和大小而異。外傷性全層裂傷或穿孔需要迅速外科修復。小穿孔(小於2毫米)或術後緩慢滲漏可透過繃帶型角膜接觸鏡和抗生素管理。氰基丙烯酸酯黏合劑也用於小缺損。
在植入青光眼引流裝置(GDD)的眼睛中,淚腺管開口靠近引流裝置周圍的上顳側結膜。淚腺管的分泌物可能稀釋螢光素,被誤認為是GDD滲漏,導致偽陽性(pseudo-Seidel徵)1)。
螢光素染色可以檢測液體流出,但無法區分液體是房水還是淚液。為克服此限制,有報告向前房內注入錐蟲藍,透過漏出液是否染成藍色來進行鑑別1)。錐蟲藍對結膜、鞏膜和小樑網有高親和力,可準確追蹤房水流動路徑1)。
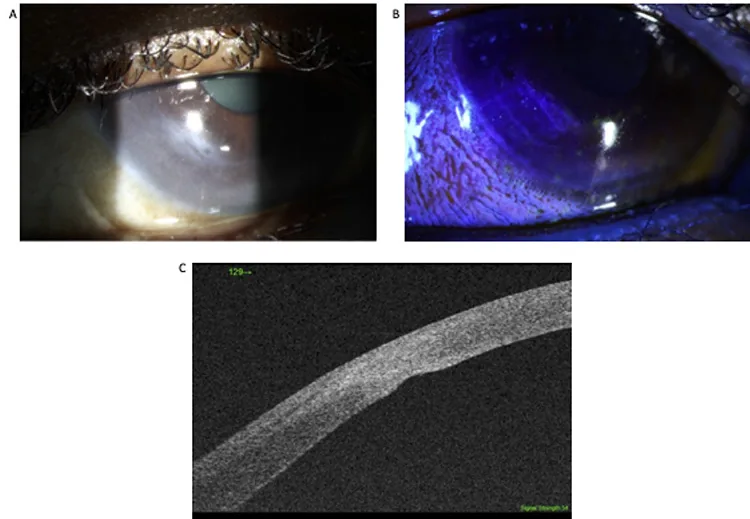
在LASIK術後的眼睛中,即使鈍性外傷導致角膜基質全層撕裂,LASIK瓣可能保持完整,阻止房水漏出,導致Seidel試驗陰性2)。此類病例中,前房與瓣下之間形成雙腔,表現為角膜水腫或眼壓降低2)。有報告前段OCT可顯示瓣下撕裂並幫助診斷2)。
角膜潰瘍穿孔時,螢光素染色可顯示房水漏出,但如果穿孔自行閉合或因虹膜嵌頓暫時停止漏出,則可能出現偽陰性。
是的。在LASIK術後眼中,完整的瓣可能覆蓋基質全層撕裂並阻止房水漏出,導致偽陰性2)。虹膜嵌頓或穿孔自行閉合也可能導致偽陰性。若與臨床發現不符,建議進行前段OCT補充評估。