准备与染色
1. 患者定位:让患者坐在裂隙灯显微镜前。
2. 表面麻醉:滴用表面麻醉药。
3. 干燥:用纤维素海绵(推荐)或棉签小心干燥可疑漏出部位。
4. 荧光素涂抹:用生理盐水湿润荧光素试纸,涂抹于可疑部位。也可滴用荧光素溶液(0.5~2%)。

Seidel试验是一种通过将荧光素染色液涂布于眼表并在钴蓝光下观察,检测角膜或巩膜全层缺损处房水渗漏的检查方法。1921年由德国眼科医生Erich Seidel(1882–1948)报道。
当房水从缺损处漏出时,会稀释涂布于眼表的荧光素染色液。在钴蓝光下,荧光素的绿色荧光中出现被稀释的深蓝色水流(瀑布效应)。这就是Seidel试验阳性。
这是一种在涂布荧光素染色液的眼表用钴蓝光观察,检测房水渗出的检查。如果角膜或巩膜存在全层缺损,房水会稀释荧光素,呈现为深蓝色水流。用于外伤、感染及术后创口闭合评估。
| 适应证 | 临床意义 |
|---|---|
| 眼球损伤后评估 | 判断是否存在开放性眼外伤 |
| 角膜/巩膜裂伤 | 确认是否累及全层 |
| 感染性角膜穿孔 | 检测穿孔的发生 |
| 术后伤口闭合确认 | 确认适当的伤口闭合 |
| 小梁切除术后 | 评估滤过泡的房水渗漏 |
在诊断外伤性前房积血时,进行Seidel试验以确认有无角膜穿孔。如果出现严重的结膜水肿、低眼压或结膜下出血,应怀疑眼球破裂,并增加影像学检查(CT、MRI)。但若怀疑有金属异物,则禁忌进行MRI。
这也是评估小梁切除术后滤过泡的重要检查。将浸有表面麻醉药的荧光素试纸涂在滤过泡表面,在无蓝光滤光片下观察整个区域。让患者闭眼,然后在睁眼后立即观察数秒,更容易检测到渗漏。在使用抗代谢药物后的滤过泡中,泡壁变薄,房水渗漏的风险很高。
荧光素是一种水溶性荧光染料。其最大吸收波长约为490 nm(蓝光),最大荧光波长为520–530 nm(绿光)。当被钴蓝滤光片激发时,会发出黄绿色荧光。
在正常角膜上皮中,表层细胞的紧密连接起到屏障作用,因此荧光素不会在细胞间通过。在上皮缺损区域,荧光素会进入并染色组织。这一特性也广泛用于检测角膜和结膜上皮病变。
当角膜或巩膜存在全层缺损时,房水从前房通过缺损处漏出。漏出的房水稀释眼表的荧光素,在钴蓝光下呈现深蓝色流(瀑布效应),此为阳性表现。
使用无蓝光滤光片可选择性地透过荧光素的荧光波长(520~530nm以上),提高对比度,增强对细微漏出的检测精度。
准备与染色
1. 患者定位:让患者坐在裂隙灯显微镜前。
2. 表面麻醉:滴用表面麻醉药。
3. 干燥:用纤维素海绵(推荐)或棉签小心干燥可疑漏出部位。
4. 荧光素涂抹:用生理盐水湿润荧光素试纸,涂抹于可疑部位。也可滴用荧光素溶液(0.5~2%)。
观察与评估
对于术后创口或小梁切除术后滤过泡等疑似缓慢渗漏的情况,可施加轻压以确认渗漏。但在有眼内容物脱出风险的外伤病例中,必须避免加压。
外科干预
保守管理
处理方式因原因、部位和大小而异。外伤性全层裂伤或穿孔需要迅速外科修复。小穿孔(小于2毫米)或术后缓慢渗漏可通过绷带型角膜接触镜和抗生素管理。氰基丙烯酸酯粘合剂也用于小缺损。
在植入青光眼引流装置(GDD)的眼中,泪腺管开口靠近引流装置周围的上颞侧结膜。泪腺管的分泌物可能稀释荧光素,被误认为是GDD渗漏,导致假阳性(pseudo-Seidel征)1)。
荧光素染色可以检测液体流出,但无法区分液体是房水还是泪液。为克服这一局限,有报道向前房内注入台盼蓝,通过漏出液是否染成蓝色来进行鉴别1)。台盼蓝对结膜、巩膜和小梁网有高亲和力,可准确追踪房水流动路径1)。
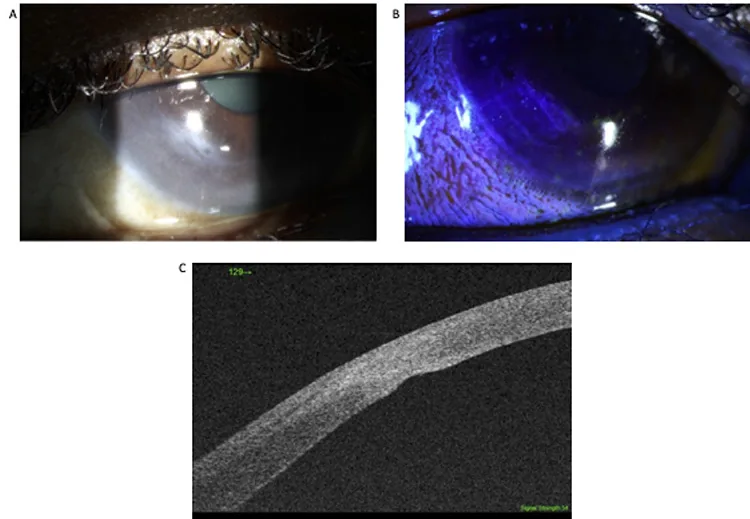
在LASIK术后眼中,即使钝性外伤导致角膜基质全层裂伤,LASIK瓣可能保持完整,阻止房水漏出,导致Seidel试验阴性2)。此类病例中,前房与瓣下之间形成双腔,表现为角膜水肿或眼压降低2)。有报道前段OCT可显示瓣下裂伤并帮助诊断2)。
角膜溃疡穿孔时,荧光素染色可显示房水漏出,但如果穿孔自行闭合或因虹膜嵌顿暂时停止漏出,则可能出现假阴性。