內斜視及下斜視型
眼位:以內斜及下斜為主。最常見的表型。
外展限制:向外方向的眼球運動明顯受限。
上轉限制:向上方向的眼球運動也受損。
斜視角:典型病例內斜約110PD,下斜14PD2)。

固定性斜視(Strabismus Fixus)是一種發生在長期病理性高度近視患者中的進行性大角度內斜視及下斜視,伴隨眼球旋轉受限。也稱為「重眼症候群(Heavy eye syndrome)」。被認為是與年齡相關的開散不全的最嚴重類型。
高度近視通常定義為屈光度-8.00D以上且眼軸長27mm以上。固定性斜視的大部分病例眼軸長達到30mm以上。與先天性纖維化、類澱粉沉積症、高度近視等相關發生。
發病年齡多為中年以後,呈進行性病程。性別差異顯著,女性約佔90%。
近視的全球盛行率增加也是重要的背景。預計到2050年,全球近視人口將增加到約50億,高度近視人口將增加到約10億7)。在日本,針對60~70歲族群(22,379人)的調查顯示,6.96%的人雙眼眼軸長均在26.0mm以上,屬於高度近視1),高度近視(-7.90D)的盛行率在30年間從0.2%增加到1.6%1)。
多見於患有高度近視的老年女性。約90%的患者為女性,大部分病例眼軸長在30mm以上。發病於中年以後,具有逐漸進展的特點。
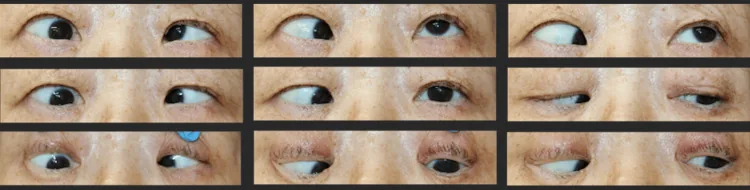
眼球固定於內轉及下轉位,最嚴重病例完全無法轉動。外轉及上轉方向存在機械性運動限制。牽引試驗在外轉及上轉方向呈陽性。
固定性斜視主要有兩種表現型2)。
內斜視及下斜視型
眼位:以內斜及下斜為主。最常見的表型。
外展限制:向外方向的眼球運動明顯受限。
上轉限制:向上方向的眼球運動也受損。
斜視角:典型病例內斜約110PD,下斜14PD2)。
外斜視及下斜視型
眼位:以外斜及下斜為主。相對罕見的表型。
內轉限制:眼球向內轉方向運動受限。
發病機轉差異:外直肌向下偏移和上直肌向鼻側偏移的模式不同。
伴隨發現:可能伴有結膜下黃色柔軟的脂肪塊(脂肪脫出)2)。
伴有結膜下脂肪脫出時,在上外側結膜下可見黃色柔軟的腫塊2)。
固定性斜視的原因有多種,但高度近視最為常見。
以下原因分類顯示發病機制和臨床特徵有所不同。
| 原因 | 機制/特徵 |
|---|---|
| 高度近視(最常見) | 眼軸延長導致眼球脫位 |
| 先天性纖維化 | 內直肌彈性喪失 |
| 外直肌麻痺 | 繼發性內直肌攣縮和纖維化 |
| 澱粉樣變性 | 澱粉樣蛋白浸潤眼外肌 |
| 其他 | 機械因素、進行性纖維化、肌病、肌炎 |
高度近視性固定性斜視:不同報告顯示,近視性固定性斜視的平均眼軸長度存在差異,分別為28.9±2.03mm、30.5±3mm和32±5mm 1)。許多患者近視度數超過-15D,眼軸長度超過31mm 2)。
並非所有高度近視患者都會發展為固定性斜視。如果眼軸均勻延長,且眼球未發生上外側脫位,則不會導致固定性斜視。眼軸延長方向與肌錐的位置關係是發病的關鍵。
眼眶MRI冠狀斷層是最合適的診斷方法。T1加權影像(無脂肪抑制)最佳,可清晰評估眼外肌偏移和眼球後部脫位。
脫臼角度(SR-LR間角度)的測量很重要,固定性斜視平均達到179.9±30.8°,顯著大於無固定性斜視病例的平均102.9±6.8°4)。輕度病例需要正面、右下、左下多個方向的MRI檢查。
CT冠狀斷層也可評估眼球後部脫臼位置和肌錐外脂肪的狀態2)。
與以下疾病的鑑別診斷很重要。
眼眶冠狀位MRI最為合適。T1加權影像(無脂肪抑制)評估眼外肌偏移和眼球脫位。固定性斜視中,上直肌與外直肌之間的脫位角度平均為179.9±30.8°,顯著大於無固定性斜視的病例4)。
手術是唯一有效的治療方法。由於偏斜大且為非共同性,稜鏡等保守治療基本上不適用。
這是首選術式。將上直肌(SR)和外直肌(LR)的肌腹在附著點後方15mm處縫合固定,目的是將脫位的眼球後部復位至正常肌錐內。標準縫線為5-0聚酯線。
關於是否在橫山法基礎上附加內直肌後徙術存在爭議。在長期外展限制的病例中,內直肌可能發生攣縮,因此有時建議附加內直肌後徙術1)。另一方面,也有報告稱與單純的橫山法相比,附加內直肌後徙術沒有額外效果,或指出存在過矯的風險1)。
Koiwa等人(2024年)報告了一例眼軸長33.97mm的68歲女性病例1)。術前右眼固定於內轉和下轉位,呈現約113Δ的內斜視。MRI顯示脫位角度為181°。採用橫山法(將SR-LR在附著點後方15mm處以5-0聚酯縫線縫合)並附加內直肌後徙5mm,術後殘餘內斜視改善至約20Δ,並可越過中線外展。術後MRI顯示脫位角度從181°改善至104°。
作為縫線肌肉固定術的替代方法,有使用矽膠帶的環狀肌肉固定術2)。與傳統縫線肌肉固定術相比,其優點包括眼球穿孔、肌肉裂開、縫線相關併發症及眼前段缺血的發生率較低2)6)。
Lalwani & Kekunnaya(2021)報告了一名60歲男性,患有雙側高度近視性固定性斜視(眼軸長:右眼34.21mm,左眼34.41mm),合併脂肪脫出2)。手術採用矽膠帶(No.240)進行外直肌-上直肌固定,聯合內直肌後徙和脂肪切除。術後外展限制從-4改善至-1,脂肪脫出消失2)。
對於深眼眶或窄眼瞼裂的病例,傳統方法難以在附著點後方15mm處進行縫合。有報告採用外眥切開、外眥韌帶離斷和上結膜穹窿切開的變法,以擴大手術視野3)。
Lee等人(2021)對一名69歲女性(Hertel值11和12mm)施行了變法橫山法3)。除外眥切開外,還通過部分切除眼眶外側壁確保了足夠的手術視野。術後3個月,眼位恢復良好,外眼肌運動改善3)。
手術是唯一有效的治療方法。由於偏斜角度大且為非共同性,稜鏡等保守治療基本不適用。除了稜鏡難以矯正斜視角度外,治療的本質是解除機械性眼球固定,因此非手術無法實現根本改善。
高度近視性固定性斜視的發病機制涉及以下逐步變化。
在非固定性斜視的高度近視眼中,脫位角度平均為102.9±6.8°,而固定性斜視則顯著增大至179.9±30.8°4),顯示脫位程度直接參與固定性斜視的發生。
一般病理:眼外肌的組織學表現可見肌原纖維消失與纖維化。先天性固定性斜視的主要病理改變為內直肌先天性纖維化;外直肌麻痺繼發的病例則以繼發性內直肌攣縮與纖維化為主。
Wabbels等人(2021)透過大規模多中心分析報告了橫山法的真實臨床數據5)。與純橫山法相比,增加內直肌後徙沒有額外效果,並且指出了過度矯正的風險1)。這一結果加深了關於手術適應症決定的討論。
全球近視盛行率的增加預計將導致固定性斜視患者數量的增加1)。預計到2050年,高度近視人口將達到約10億7),固定性斜視的預防和早期介入研究將成為未來的重要課題。
已有報告顯示,針對深眼眶、窄眼瞼裂等解剖困難病例的改良術式有效3),結合外眥切開或部分去除眼眶外側壁可能擴大手術適應症。此外,對於合併脂肪脫出的病例,矽膠帶肌固定術聯合脂肪切除的持續研究正在進行中2)。