ตาเหล่ แบบตรึง (Fixed strabismus) เป็นภาวะตาเหล่เข้า และตาต่ำแบบมุมกว้างที่ดำเนินไปเรื่อยๆ ในผู้ป่วยสายตาสั้น รุนแรง โดยลูกตาจะถูกตรึงในตำแหน่งหุบเข้าและก้มลงหรือที่เรียกว่า “Heavy eye syndrome” ซึ่งถือเป็นรูปแบบที่รุนแรงที่สุดของภาวะตาเหล่ แยกจากกันที่เกี่ยวข้องกับอายุ
ผู้ป่วยประมาณ 90% เป็นเพศหญิง เริ่มมีอาการหลังวัยกลางคนและค่อยๆ ดำเนินไป
กลไกหลักคือการยืดของแกนลูกตาทำให้ส่วนหลังของลูกตาเคลื่อนออกจากกรวยกล้ามเนื้อระหว่างกล้ามเนื้อเรคตัสบนและกล้ามเนื้อเรคตัสด้านข้าง
การตรวจ MRI วงโคจรในแนว冠状เป็นวิธีถ่ายภาพวินิจฉัยที่มีประโยชน์มากที่สุด สามารถประเมินการเบี่ยงเบนของกล้ามเนื้อนอกลูกตา และมุมเคลื่อนของลูกตา
การผ่าตัดเป็นวิธีการรักษาที่ได้ผลเพียงวิธีเดียว โดยวิธีโยโกยามะ (การเย็บยึดกล้ามเนื้อเรคตัสบนและด้านข้าง) ถือเป็นวิธีมาตรฐานอันดับแรก
คาดว่าจำนวนผู้ป่วยจะเพิ่มขึ้นในอนาคตตามการเพิ่มขึ้นของประชากรสายตาสั้น ทั่วโลก
ภาวะตาเหล่ ตรึง (Strabismus Fixus) เป็นโรคตาเหล่เข้า ด้านในและเหล่ลงด้านล่างที่มีมุมมากและลุกลาม ซึ่งเกิดในผู้ป่วยที่มีสายตาสั้น ผิดปกติเรื้อรังเป็นเวลานาน ร่วมกับข้อจำกัดในการหมุนลูกตา เรียกอีกชื่อหนึ่งว่า กลุ่มอาการตาหนัก (Heavy eye syndrome)ตาเหล่เข้า ที่สัมพันธ์กับอายุ
สายตาสั้น ผิดปกติโดยทั่วไปหมายถึงค่าสายตา -8.00D ขึ้นไปและความยาวแกนลูกตา ตั้งแต่ 27 มม. ขึ้นไป ในกรณีส่วนใหญ่ของภาวะตาเหล่ ตรึง ความยาวแกนลูกตา จะถึง 30 มม. หรือมากกว่า ภาวะนี้เกิดร่วมกับภาวะพังผืดแต่กำเนิด โรคอะไมลอยโดซิส และสายตาสั้น ผิดปกติ
อายุที่เริ่มมีอาการมักอยู่ในวัยกลางคนขึ้นไป และมีลักษณะลุกลาม ความแตกต่างทางเพศชัดเจน โดยผู้หญิงคิดเป็นประมาณ 90%
ความชุกของสายตาสั้น ที่เพิ่มขึ้นทั่วโลกเป็นปัจจัยสำคัญ คาดว่าภายในปี 2050 ประชากรโลกที่มีสายตาสั้น จะเพิ่มขึ้นเป็นประมาณ 5 พันล้านคน และผู้ที่มีสายตาสั้น ผิดปกติประมาณ 1 พันล้านคน7) ในญี่ปุ่น รายงานว่าผู้ที่มีอายุ 60-70 ปี (จากการสำรวจ 22,379 คน) ร้อยละ 6.96 มีสายตาสั้น ผิดปกติโดยความยาวแกนลูกตา ทั้งสองข้างตั้งแต่ 26.0 มม. ขึ้นไป1) และความชุกของสายตาสั้น ผิดปกติ (-7.90D) เพิ่มขึ้นจากร้อยละ 0.2 เป็นร้อยละ 1.6 ในช่วง 30 ปี1)
Q
ภาวะตาเหล่ตรึงพบบ่อยในคนกลุ่มใด?
A
พบบ่อยในผู้หญิงสูงอายุที่มีสายตาสั้น ผิดปกติ ผู้ป่วยประมาณ 90% เป็นผู้หญิง และส่วนใหญ่มีความยาวแกนลูกตา ตั้งแต่ 30 มม. ขึ้นไป อาการเริ่มในวัยกลางคนขึ้นไปและค่อยๆ ลุกลาม
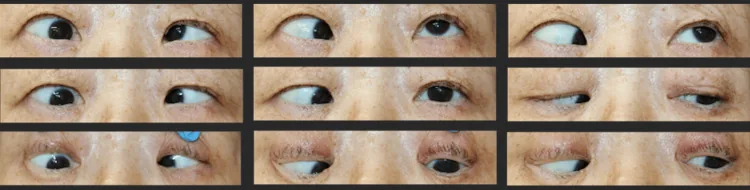
ภาพถ่ายการเคลื่อนไหวของลูกตาที่แสดงภาวะตาเหล่คงที่ (strabismus fixus ในภาวะสายตาสั้นรุนแรง) โดยตาขวาเบี่ยงลงด้านใน และจำกัดการกลอกตาออกด้านนอกและขึ้นด้านบน Koiwa C, et al. A Case of Strabismus Fixus With Extremely Long Axial Length Results in Improvement of Limitation of Abduction by the Yokoyama Procedure. Cureus. 2024. Figure 1. PM
CI D: PMC11090074. License: CC BY.
ในหลายทิศทางการมอง ตาขวาเบี่ยงลงด้านใน และจำกัดการกลอกตาออกด้านนอกและขึ้นด้านบนอย่างรุนแรง เป็นภาพที่แสดงความผิดปกติของตำแหน่งตาและการเคลื่อนไหวของลูกตาที่พบในภาวะ
ตาเหล่ คงที่ (strabismus fixus ในภาวะ
สายตาสั้น รุนแรง)
การเบี่ยงเข้าด้านในที่ดำเนินไปเรื่อยๆ : อาการที่ผู้ป่วยรู้สึกได้ชัดที่สุด คือตาเหล่เข้า ด้านในเพิ่มขึ้นทีละน้อยการจำกัดการเคลื่อนไหวของลูกตา : การกลอกตาออกด้านนอกและขึ้นด้านบนถูกจำกัดภาพซ้อน (diplopia)การมองเห็น ภาพซ้อน เนื่องจากตำแหน่งตาเบี่ยงเบนการเอียงศีรษะผิดปกติ : เกิดขึ้นเพื่อชดเชยการไม่สามารถขยับลูกตาได้การมองเห็น ลดลงสายตาสั้น รุนแรง เช่น จอประสาทตา เสื่อม
ลูกตาถูกตรึงในท่าเหล่เข้าและลง ในรายที่รุนแรงที่สุดจะไม่สามารถขยับได้เลย พบข้อจำกัดในการเคลื่อนไหวของลูกตาในท่าออกและขึ้น การทดสอบแรงดึงให้ผลบวกในท่าออกและขึ้น
ตาเหล่ ตรึงมีฟีโนไทป์หลักสองแบบ2)
แบบตาเหล่เข้าและลง
ตำแหน่งตา : เบี่ยงเบนเข้าด้านในและด้านล่างเป็นหลัก เป็นฟีโนไทป์ที่พบบ่อยที่สุด
ข้อจำกัดในการออก : การเคลื่อนไหวของลูกตาในท่าออกถูกจำกัดอย่างมาก
ข้อจำกัดในการขึ้น : การเคลื่อนไหวของลูกตาในท่าขึ้นก็บกพร่องเช่นกัน
มุมตาเหล่ : ในรายทั่วไป มุมตาเหล่เข้า ประมาณ 110 PD และตาเหล่ ลง 14 PD2)
ชนิดตาเหล่แบบออกและลง
ตำแหน่งตา : เบี่ยงเบนออกและลงเป็นหลัก เป็นลักษณะที่พบได้ค่อนข้างน้อย
ข้อจำกัดในการกลอกตาเข้า : การเคลื่อนไหวของลูกตาไปทางด้านในถูกจำกัด
ความแตกต่างของกลไกการเกิด : รูปแบบการเบี่ยงเบนลงของกล้ามเนื้อเรกตัส外侧และการเบี่ยงเบนเข้าด้านจมูกของกล้ามเนื้อเรกตัสบนแตกต่างกัน
อาการร่วม : อาจพบก้อนไขมันสีเหลืองนิ่มใต้เยื่อบุตา (prolapse of orbital fat) ร่วมด้วย2)
เมื่อมีไขมันใต้เยื่อบุตายื่น ออกมา จะสังเกตเห็นเป็นก้อนสีเหลืองนิ่มบริเวณด้านบน外侧ใต้เยื่อบุตา 2)
สาเหตุของตาเหล่ แบบ固定มีหลายประการ แต่ที่พบบ่อยที่สุดคือสายตาสั้น ระดับสูง
สาเหตุและปัจจัยเสี่ยงแบ่งตามประเภทดังต่อไปนี้ ซึ่งกลไกการเกิดโรคและลักษณะทางคลินิกจะแตกต่างกัน
สาเหตุ กลไก/ลักษณะ สายตาสั้น มาก (พบบ่อยที่สุด)ลูกตาเคลื่อนเนื่องจากแกนตา ยาว โรคพังผืดแต่กำเนิด สูญเสียความยืดหยุ่นของกล้ามเนื้อตรงกลางตา อัมพาตของกล้ามเนื้อตรงด้านข้าง กล้ามเนื้อตรงกลางตาหดเกร็งและเกิดพังผืดตามมา อะไมลอยโดซิส การแทรกซึมของอะไมลอยด์ในกล้ามเนื้อนอกลูกตา อื่นๆ ปัจจัยเชิงกล · การเกิดพังผืดแบบลุกลาม · โรคกล้ามเนื้อ · กล้ามเนื้ออักเสบ
ตาเหล่ ตรึงจากสายตาสั้น รุนแรงแกนตา เฉลี่ยในตาเหล่ ตรึงจากสายตาสั้น แตกต่างกันไปตามรายงาน เช่น 28.9±2.03 มม. 30.5±3 มม. และ 32±5 มม.1) ผู้ป่วยส่วนใหญ่มีสายตาสั้น มากกว่า -15D และความยาวแกนตา มากกว่า 31 มม.2)
Q
ผู้ที่มีสายตาสั้นรุนแรงจะต้องเป็นตาเหล่ตรึงเสมอหรือไม่?
A
ผู้ที่มีสายตาสั้น รุนแรงไม่ได้ทุกรายจะเป็นตาเหล่ ตรึง หากแกนตา ยาวออกในทิศทางที่สม่ำเสมอและไม่เกิดการเคลื่อนของลูกตาออกด้านบนและด้านข้าง ก็จะไม่เกิดตาเหล่ ตรึง ทิศทางการยืดของแกนตา และความสัมพันธ์กับกรวยกล้ามเนื้อเป็นปัจจัยสำคัญในการเกิดโรค
การตรวจ MRI วงโคจรในแนว冠状เป็นวิธีวินิจฉัยที่เหมาะสมที่สุด ภาพ T1-weighted (ไม่ใช้การระงับไขมัน) เหมาะสมที่สุด สามารถประเมินการเบี่ยงเบนของกล้ามเนื้อนอกลูกตา และการเคลื่อนของลูกตาส่วนหลังได้อย่างชัดเจน
การวัดมุมเคลื่อน (มุมระหว่าง SR-LR) มีความสำคัญ โดยในตาเหล่ ตรึงมีค่าเฉลี่ย 179.9±30.8° ซึ่งมากกว่ากรณีที่ไม่มีตาเหล่ ตรึงซึ่งมีค่าเฉลี่ย 102.9±6.8° อย่างมีนัยสำคัญ4) ในกรณีที่ไม่รุนแรง จำเป็นต้องถ่าย MRI ในหลายทิศทาง ได้แก่ การมองตรง มองลงขวา และมองลงซ้าย
CT แนว冠状ยังสามารถประเมินตำแหน่งการเคลื่อนของลูกตาส่วนหลังและสภาพไขมันนอกกรวยกล้ามเนื้อได้2)
การทดสอบแรงดึง (Traction test) : ผลบวกในทิศทางกางตาและเงยตาบ่งชี้ข้อจำกัดทางกลวิธี Krimsky : การวัดมุมตาเหล่ โดยใช้ปริซึม ในกรณีรุนแรงที่สุด อาจมีตาเหล่เข้า เกิน 100 ไดออปเตอร์ปริซึม1)
การแยกโรคจากโรคต่อไปนี้มีความสำคัญ
อัมพาตของเส้นประสาทแอบดูเซนส์ทั้งสองข้างที่เกิดขึ้นภายหลัง :จำเป็นต้องแยกโรครอยโรคในกะโหลกศีรษะการบาดเจ็บของเบ้าตา :ตรวจสอบประวัติการบาดเจ็บโรคตาจากต่อมไทรอยด์ Sagging eye syndrome :มีข้อจำกัดในการกลอกตาออกด้านนอกตามอายุ แต่ไม่มีลูกตาหลุด
Q
การตรวจภาพชนิดใดมีประโยชน์ในการวินิจฉัยตาเหล่ตรึง?
A
การตรวจ MRI เบ้าตา ในแนว冠状ตัดเหมาะสมที่สุด ใช้ภาพ T1-weighted (ไม่ระงับไขมัน) เพื่อประเมินการเบี่ยงเบนของกล้ามเนื้อนอกลูกตา และการหลุดของลูกตา ในตาเหล่ ตรึง มุมหลุดระหว่างกล้ามเนื้อเรกตัสบนและกล้ามเนื้อเรกตัสด้านข้างเฉลี่ย 179.9±30.8° ซึ่งมากกว่ากรณีที่ไม่มีตาเหล่ ตรึงอย่างมีนัยสำคัญ4)
การผ่าตัดเป็นวิธีการรักษาที่มีประสิทธิภาพเพียงวิธีเดียว เนื่องจากการเบี่ยงเบนมีขนาดใหญ่และไม่ร่วมกัน การรักษาแบบอนุรักษ์นิยมเช่นปริซึมจึงไม่เหมาะสมโดยพื้นฐาน
เป็นวิธีผ่าตัดทางเลือกแรก โดยเป็นการเย็บยึดกล้ามเนื้อเรกตัสบน (SR) และเรกตัสข้าง (LR) ที่ตำแหน่ง 15 มม. หลังจุดเกาะ เพื่อนำลูกตาที่หลุดกลับเข้าไปในกรวยกล้ามเนื้อปกติ ไหมเย็บมาตรฐานคือไหมโพลีเอสเตอร์เบอร์ 5-0
การตัดกล้ามเนื้อเรกตัสข้างให้สั้นลงเป็นข้อห้ามในการรักษาตาเหล่ แบบคงที่ เนื่องจากกล้ามเนื้อเรกตัสข้างเบี่ยงลงด้านล่าง การตัดให้สั้นลงไม่สามารถฟื้นฟูแรงเหยียดออกได้ และอาจทำให้การเหยียดออกแย่ลง
การเพิ่มการเลื่อนกล้ามเนื้อเรกตัสด้านในไปด้านหลังร่วมกับวิธีโยโกยามะยังเป็นที่ถกเถียงกัน ในกรณีที่มีข้อจำกัดในการเหยียดออกเป็นเวลานาน อาจเกิดการหดตัวของกล้ามเนื้อเรกตัสด้านใน ดังนั้นการเพิ่มการเลื่อนกล้ามเนื้อเรกตัสด้านในไปด้านหลังอาจแนะนำในบางกรณี1) ในทางกลับกัน มีรายงานว่าไม่พบผลเพิ่มเติมจากการเลื่อนกล้ามเนื้อเรกตัสด้านในเมื่อเทียบกับวิธีโยโกยามะเพียงอย่างเดียว และยังมีรายงานถึงความเสี่ยงของการแก้ไขมากเกินไป1)
Koiwa et al. (2024) รายงานผู้ป่วยหญิงอายุ 68 ปีที่มีความยาวแกนลูกตา 33.97 มม. ซึ่งยาวมาก1) ก่อนผ่าตัด ตาขวาถูกตรึงในตำแหน่งหุบเข้าและก้มลง โดยมีตาเหล่เข้า 约113Δ MRI พบมุมหลุด 181° หลังจากทำวิธีโยโกยามะ (เย็บ SR-LR ที่ 15 มม. หลังจุดเกาะด้วยไหมโพลีเอสเตอร์เบอร์ 5-0) ร่วมกับการเลื่อนกล้ามเนื้อเรกตัสด้านในไปด้านหลัง 5 มม. ผลหลังผ่าตัดพบว่าตาเหล่เข้า ที่เหลือลดลงเหลือ约20Δ และสามารถเหยียดออกเกินแนวกลางได้ MRI หลังผ่าตัดพบว่ามุมหลุดลดลงจาก 181° เหลือ 104°
เป็นทางเลือกหนึ่งของการผูกกล้ามเนื้อด้วยไหมเย็บ มีการใช้ห่วงซิลิโคนในการผูกกล้ามเนื้อ2) เมื่อเปรียบเทียบกับการผูกกล้ามเนื้อด้วยไหมเย็บแบบดั้งเดิม วิธีนี้มีข้อดีคือลดความเสี่ยงของการทะลุลูกตา การฉีกขาดของกล้ามเนื้อ ภาวะแทรกซ้อนจากไหมเย็บ และภาวะขาดเลือดของส่วนหน้าของตา2) 6)
Lalwani & Kekunnaya (2021) รายงานชายอายุ 60 ปีที่มีภาวะตาเหล่ แบบ fixed จากสายตาสั้น รุนแรงทั้งสองข้าง (ความยาวแกนลูกตา : ตาขวา 34.21 มม. ตาซ้าย 34.41 มม.) ร่วมกับภาวะไขมันออกนอกเบ้าตา 2) ได้รับการผ่าตัดโดยใช้แถบซิลิโคน (No.240) ในการยึดกล้ามเนื้อ lateral rectus กับ superior rectus ร่วมกับการเลื่อนกล้ามเนื้อ medial rectus ไปด้านหลังและการตัดไขมันออก หลังผ่าตัด ข้อจำกัดในการกลอกตาออกด้านข้างดีขึ้นจาก -4 เป็น -1 และภาวะไขมันออกนอกเบ้าตา หายไป2)
ในกรณีที่มีเบ้าตา ลึกหรือรอยแยกเปลือกตาแคบ การเย็บยึดที่ตำแหน่ง 15 มม. หลังจุดยึดอาจทำได้ยากด้วยวิธีดั้งเดิม มีรายงานวิธีการปรับเปลี่ยนโดยเพิ่มการกรีดมุมตาด้านนอก การตัดเอ็นยึดมุมตาด้านนอก และการกรีดเยื่อบุตา ส่วนบน เพื่อให้ได้พื้นที่ผ่าตัดที่กว้างขึ้น3)
Lee et al. (2021) ได้ทำการผ่าตัดวิธี Yokoyama แบบดัดแปลงในผู้หญิงอายุ 69 ปีที่มีเบ้าตา ลึกและรอยแยกเปลือกตาแคบ (ค่า Hertel 11 และ 12 มม.)3) นอกจากการผ่าเปิดหัวตาด้านนอกแล้ว ยังได้ตัดส่วนหนึ่งของผนังเบ้าตา ด้านนอกเพื่อให้ได้พื้นที่ผ่าตัดที่เพียงพอ หลังผ่าตัด 3 เดือน พบว่าตำแหน่งลูกตากลับมาดีและการเคลื่อนไหวของกล้ามเนื้อนอกลูกตา ดีขึ้น3)
Q
มีวิธีการรักษาภาวะตาเหล่แบบตายตัวโดยไม่ต้องผ่าตัดหรือไม่?
A
การผ่าตัดเป็นวิธีการรักษาที่มีประสิทธิภาพเพียงวิธีเดียว เนื่องจากตาเหล่ มีลักษณะเบี่ยงเบนมากและไม่ร่วมกัน การรักษาแบบอนุรักษ์นิยมเช่นการใช้ปริซึมจึงโดยทั่วไปไม่เหมาะสม นอกจากนี้ การแก้ไขด้วยปริซึมทำได้ยากเนื่องจากมุมตาเหล่ และแก่นแท้ของการรักษาคือการปลดการตรึงลูกตาจากกลไก ดังนั้นจึงไม่สามารถคาดหวังการปรับปรุงพื้นฐานโดยไม่ต้องผ่าตัด
กลไกการเกิดตาเหล่ ตรึงจากสายตาสั้น รุนแรงเกิดจากการเปลี่ยนแปลงแบบเป็นขั้นตอนดังนี้
การยืดของแกนลูกตา : เมื่อสายตาสั้น ดำเนินไป แกนลูกตาจะยืดออก ทำให้เกิดการเปลี่ยนแปลงคล้ายสตาฟิโลมา ที่ขั้วหลังการฉีกขาดของแถบระหว่างกล้ามเนื้อ SR-LR : เมื่อลูกตาโตขึ้น เยื่อระหว่างกล้ามเนื้อระหว่างกล้ามเนื้อเรกตัสบนและกล้ามเนื้อเรกตัสด้านข้าง (รวมถึงเนื้อเยื่อรองรับเช่นเอ็นล็อควูด) จะยืดและฉีกขาดการเคลื่อนของลูกตาส่วนหลัง : ส่วนหลังของลูกตาเคลื่อนออกจากระหว่างกล้ามเนื้อเรกตัสบนและกล้ามเนื้อเรกตัสด้านข้างไปยังนอกกรวยกล้ามเนื้อ และยื่นออกไปด้านนอกเหนือกรวยกล้ามเนื้อการเบี่ยงเบนของกล้ามเนื้อนอกลูกตา : กล้ามเนื้อเรกตัสด้านข้างเบี่ยงลง (แรงเหยื่อกเปลี่ยนเป็นแรงกดลง) และกล้ามเนื้อเรกตัสบนเบี่ยงไปทางจมูก (แรงยกเปลี่ยนเป็นแรงดึงเข้า) 2) ส่งผลให้ลูกตาถูกดึงเข้าสู่ตำแหน่งเหล่เข้าและเหล่ลงการเกิดการตรึงจากกลไก : การเคลื่อนที่เรื้อรังทำให้กล้ามเนื้อเรกตัสด้านในหดตัวและเกิดพังผืด ส่งผลให้เกิดตาเหล่ ตรึงจากกลไกอย่างสมบูรณ์
ในดวงตาที่มีสายตาสั้น รุนแรงซึ่งไม่ใช่ตาเหล่ แบบตรึง ค่าเฉลี่ยของมุมเคลื่อนคือ 102.9±6.8° ในขณะที่ตาเหล่ แบบตรึงมีค่ามากกว่าอย่างมีนัยสำคัญที่ 179.9±30.8° 4) ซึ่งแสดงให้เห็นว่าระดับของการเคลื่อนมีส่วนเกี่ยวข้องโดยตรงกับการเกิดตาเหล่ แบบตรึง
ในทางพยาธิวิทยาทั่วไป การตรวจเนื้อเยื่อของกล้ามเนื้อตาภายนอกพบการสูญเสียเส้นใยกล้ามเนื้อและการเกิดพังผืด ในตาเหล่ แบบตายตัวแต่กำเนิด พบพังผืดแต่กำเนิดของกล้ามเนื้อเรกตัสด้านใน ส่วนในกรณีที่เกิดจากอัมพาตของกล้ามเนื้อเรกตัสด้านนอก พบการหดตัวและพังผืดของกล้ามเนื้อเรกตัสด้านในเป็นลักษณะทางพยาธิวิทยาหลัก
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Wabbels et al. (2021) รายงานข้อมูลทางคลินิกของวิธีโยโกยามะจากการวิเคราะห์หลายสถาบันขนาดใหญ่5) การเพิ่มการเลื่อนกล้ามเนื้อเรกตัสมีเดียลไปด้านหลังไม่ให้ผลเพิ่มเติมเมื่อเทียบกับวิธีโยโกยามะแบบบริสุทธิ์ และยังชี้ให้เห็นถึงความเสี่ยงของการแก้ไขมากเกินไป1) ผลลัพธ์นี้ช่วยกระตุ้นการอภิปรายเกี่ยวกับการกำหนดข้อบ่งชี้ของเทคนิคการผ่าตัด
คาดว่าการเพิ่มขึ้นของอัตราความชุกของสายตาสั้น ทั่วโลกจะนำไปสู่การเพิ่มจำนวนผู้ป่วยตาเหล่ แบบคงที่1) ในขณะที่คาดว่าประชากรสายตาสั้น ระดับรุนแรงจะถึงประมาณ 1 พันล้านคนภายในปี 20507) การวิจัยเกี่ยวกับการป้องกันและการแทรกแซงตั้งแต่เนิ่นๆ สำหรับตาเหล่ แบบคงที่จึงกลายเป็นประเด็นสำคัญในอนาคต
มีรายงานประสิทธิภาพของวิธีการดัดแปลงสำหรับกรณีที่มีความยากทางกายวิภาค เช่น เบ้าตา ลึกหรือรอยแยกเปลือกตาแคบ3) โดยการผสมผสานการผ่าเปิดมุมตาด้านข้างหรือการเอาส่วนของผนังเบ้าตา ด้านข้างออก อาจช่วยขยายข้อบ่งชี้ในการผ่าตัดได้ นอกจากนี้ ยังมีการศึกษาอย่างต่อเนื่องเกี่ยวกับการผสมผสานระหว่างการตรึงกล้ามเนื้อด้วยแถบซิลิโคนและการตัดไขมันในกรณีที่มีไขมันยื่นออกมาร่วมด้วย2)
Koiwa C, Negishi T, Sakemi F, et al. A Case of Strabismus Fixus With Extremely Long Axial Length Results in Improvement of Limitation of Abduction by the Yokoyama Procedure. Cureus. 2024;16(4):e58194.
Lalwani S, Kekunnaya R. Bilateral myopic strabismus fixus with fat prolapse treated by silicone band loop myopexy and excision of fat. BMJ Case Rep. 2021;14:e238364.
Lee PA, Kono S, Kakizaki H, Takahashi Y. Modified Loop Myopexy (Yokoyama’s Procedure) for High Myopic Strabismus Fixus. Case Rep Ophthalmol. 2021;12:68-72.
Yamaguchi M, Yokoyama T, Shiraki K. Surgical procedure for correcting globe dislocation in highly myopic strabismus. Am J Ophthalmol. 2010;149:341-346.e2.
Wabbels B, Fricke J, Schittkowski M, et al. Yokoyama procedure for esotropia associated with high myopia: real-world data from a large-scale multicentre analysis. Acta Ophthalmol. 2021;99:e1340-e1347.
Shenoy BH, Sachdeva V, Kekunnaya R. Silicone band loop myopexy in the treatment of myopic strabismus fixus: surgical outcome of a novel modification. Br J Ophthalmol. 2015;99:36-40.
Holden BA, Fricke TR, Wilson DA, et al. Global prevalence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology. 2016;123:1036-1042.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต