内斜视和下斜视型
眼位:以内斜和下斜为主。最常见的表型。
外展受限:向外方向的眼球运动明显受限。
上转受限:向上方向的眼球运动也受损。
斜视角:典型病例内斜约110PD,下斜14PD2)。

固定性斜视(Strabismus Fixus)是一种发生在长期病理性高度近视患者中的进行性大角度内斜视和下斜视,伴有眼球旋转受限。也称为“重眼综合征(Heavy eye syndrome)”。它被认为是与年龄相关的开散不全的最严重类型。
高度近视通常定义为屈光度-8.00D以上且眼轴长度27mm以上。固定性斜视的大部分病例眼轴长度达到30mm以上。与先天性纤维化、淀粉样变性、高度近视等相关发生。
发病年龄多为中年以后,呈进行性经过。性别差异显著,女性约占90%。
近视的全球患病率增加也是重要的背景。预计到2050年,全球近视人口将增加到约50亿,高度近视人口将增加到约10亿7)。在日本,针对60~70岁人群(22,379人)的调查显示,6.96%的人双眼眼轴长度均在26.0mm以上,属于高度近视1),高度近视(-7.90D)的患病率在30年间从0.2%增加到1.6%1)。
多见于患有高度近视的老年女性。约90%的患者为女性,大部分病例眼轴长度在30mm以上。发病于中年以后,具有逐渐进展的特点。
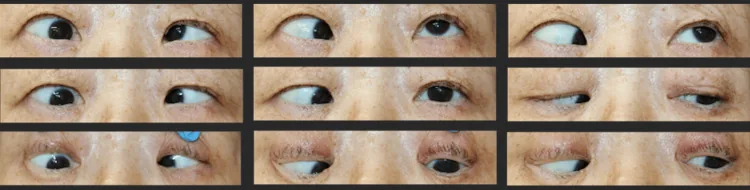
眼球固定于内转和下转位,最严重病例完全不能转动。外转和上转方向存在机械性运动受限。牵引试验在外转和上转方向呈阳性。
固定性斜视主要有两种表型2)。
内斜视和下斜视型
眼位:以内斜和下斜为主。最常见的表型。
外展受限:向外方向的眼球运动明显受限。
上转受限:向上方向的眼球运动也受损。
斜视角:典型病例内斜约110PD,下斜14PD2)。
外斜视和下斜视型
眼位:以外斜和下斜为主。相对罕见的表型。
内转受限:眼球向内转方向运动受限。
发病机制差异:外直肌向下移位和上直肌向鼻侧移位的模式不同。
伴随表现:可能伴有结膜下黄色柔软的脂肪团块(脂肪脱出)2)。
伴有结膜下脂肪脱出时,在上外侧结膜下可见黄色柔软的肿块2)。
固定性斜视的原因有多种,但高度近视最为常见。
以下原因分类显示发病机制和临床特征有所不同。
| 原因 | 机制/特征 |
|---|---|
| 高度近视(最常见) | 眼轴延长导致眼球脱位 |
| 先天性纤维化 | 内直肌弹性丧失 |
| 外直肌麻痹 | 继发性内直肌挛缩和纤维化 |
| 淀粉样变性 | 淀粉样蛋白浸润眼外肌 |
| 其他 | 机械因素、进行性纤维化、肌病、肌炎 |
高度近视性固定性斜视:不同报告显示,近视性固定性斜视的平均眼轴长度存在差异,分别为28.9±2.03mm、30.5±3mm和32±5mm 1)。许多患者近视度数超过-15D,眼轴长度超过31mm 2)。
并非所有高度近视患者都会发展为固定性斜视。如果眼轴均匀延长,且眼球未发生上外侧脱位,则不会导致固定性斜视。眼轴延长方向与肌锥的位置关系是发病的关键。
眼眶MRI冠状位是最合适的诊断方法。T1加权像(无脂肪抑制)最佳,可清晰评估眼外肌移位和眼球后部脱位。
脱位角度(SR-LR间角度)的测量很重要,固定性斜视平均达到179.9±30.8°,显著大于无固定性斜视病例的平均102.9±6.8°4)。轻度病例需要正面、右下、左下多个方向的MRI检查。
CT冠状位也可评估眼球后部脱位位置和肌锥外脂肪的状态2)。
与以下疾病的鉴别诊断很重要。
眼眶冠状位MRI最为合适。T1加权像(无脂肪抑制)评估眼外肌移位和眼球脱位。固定性斜视中,上直肌与外直肌之间的脱位角度平均为179.9±30.8°,显著大于无固定性斜视的病例4)。
手术是唯一有效的治疗方法。由于偏斜大且为非共同性,棱镜等保守治疗基本不适用。
这是首选术式。将上直肌(SR)和外直肌(LR)的肌腹在附着点后方15mm处缝合固定,目的是将脱位的眼球后部复位至正常肌锥内。标准缝线为5-0聚酯线。
关于是否在横山法基础上附加内直肌后徙术存在争议。在长期外展限制的病例中,内直肌可能发生挛缩,因此有时建议附加内直肌后徙术1)。另一方面,也有报告称与单纯的横山法相比,附加内直肌后徙术没有额外效果,或指出存在过矫的风险1)。
Koiwa等人(2024年)报告了一例眼轴长33.97mm的68岁女性病例1)。术前右眼固定于内转和下转位,呈现约113Δ的内斜视。MRI显示脱位角度为181°。采用横山法(将SR-LR在附着点后方15mm处以5-0聚酯缝线缝合)并附加内直肌后徙5mm,术后残余内斜视改善至约20Δ,并可越过中线外展。术后MRI显示脱位角度从181°改善至104°。
作为缝线肌肉固定术的替代方法,有使用硅胶带的环状肌肉固定术2)。与传统缝线肌肉固定术相比,其优点包括眼球穿孔、肌肉裂开、缝线相关并发症及眼前段缺血的发生率较低2)6)。
Lalwani & Kekunnaya(2021)报告了一例60岁男性,患有双侧高度近视性固定性斜视(眼轴长度:右眼34.21mm,左眼34.41mm),合并脂肪脱出2)。手术采用硅胶带(No.240)进行外直肌-上直肌固定,联合内直肌后徙和脂肪切除。术后外展受限从-4改善至-1,脂肪脱出消失2)。
对于深眼眶或窄睑裂的病例,传统方法难以在附着点后15mm处进行缝合。有报道采用外眦切开、外眦韧带离断和上结膜穹窿切开的改良法,以扩大手术视野3)。
Lee等人(2021)对一名69岁女性(Hertel值11和12mm)施行了改良横山法3)。除外眦切开外,还通过部分切除眼眶外侧壁确保了足够的手术视野。术后3个月,眼位恢复良好,外眼肌运动改善3)。
手术是唯一有效的治疗方法。由于偏斜角度大且为非共同性,棱镜等保守治疗基本不适用。除了棱镜难以矫正斜视角度外,治疗的本质是解除机械性眼球固定,因此非手术无法实现根本改善。
高度近视性固定性斜视的发病机制涉及以下逐步变化。
在非固定性斜视的高度近视眼中,脱位角度平均为102.9±6.8°,而固定性斜视则显著增大至179.9±30.8°4),表明脱位程度直接参与固定性斜视的发生。
一般病理:眼外肌的组织学表现可见肌原纤维消失和纤维化。先天性固定性斜视的主要病理改变为内直肌先天性纤维化;外直肌麻痹继发的病例则以继发性内直肌挛缩和纤维化为主。
Wabbels等人(2021)通过大规模多中心分析报告了横山法的真实临床数据5)。与纯横山法相比,增加内直肌后徙没有额外效果,并且指出了过度矫正的风险1)。这一结果加深了关于手术适应症决定的讨论。
全球近视患病率的增加预计将导致固定性斜视患者数量的增加1)。预计到2050年,高度近视人口将达到约10亿7),固定性斜视的预防和早期干预研究将成为未来的重要课题。
已有报道显示,针对深眼眶、窄睑裂等解剖困难病例的改良术式有效3),结合外眦切开或部分去除眶外侧壁可能扩大手术适应症。此外,对于合并脂肪脱出的病例,硅胶带肌固定术联合脂肪切除的持续研究正在进行中2)。