ICK的鑑別診斷
副蛋白血症性角膜病變:雙側、進行性。由免疫球蛋白輕鏈在角膜沉積引起。血液檢查可確認M蛋白2)。
角膜營養不良:檢查家族史。多見於年輕發病。
藥物性結晶沉積:檢查局部用藥史,如氟喹諾酮類藥物。
胱胺酸症:一種好發於兒童的全身性代謝疾病。
痛風:一種伴有尿酸升高的全身性疾病。

感染性結晶狀角膜病變(ICK)最初是在穿透性角膜移植術後角膜植片內發現非炎症性細菌定植的病例中報導的,此後其臨床重要性逐漸被認識2)。臨床特徵為角膜基質內出現細小的分支狀結晶樣混濁,周圍炎症反應輕微1)。
ICK最常發生於角膜移植術後局部免疫抑制治療(類固醇眼藥水)的情況下3)。外觀呈雪花狀或冰晶狀,好發於角膜基質內的縫線或手術傷口附近3)。隨著穿透性角膜移植術的增加,ICK病例數也有所增加2)。
ICK好發於成人,多為單眼發病2)。沒有性別或種族的優勢2)。最常見的致病菌是緩症鏈球菌(草綠色鏈球菌群),但也有革蘭氏陰性菌、真菌和棘阿米巴的報告1)。
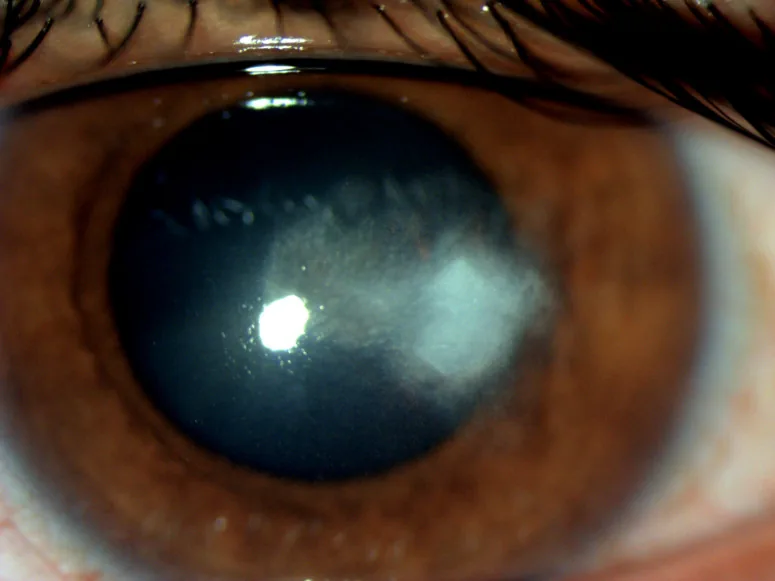
ICK可能無症狀1)。出現症狀時,多為輕度視力下降3)。也可能伴有畏光和疼痛,但與其他感染性角膜炎相比程度較輕1)。在免疫抑制狀態下,局部炎症被抑制,因此患者自覺症狀不明顯,可能導致診斷延遲3)。
裂隙燈顯微鏡檢查可見角膜基質內分支狀、針狀或蕨葉狀結晶樣混濁1)2)。混濁多分布於前部至中部基質2)。結膜充血和前房炎症輕微或缺如,這是與其他感染性角膜炎的重要鑑別點1)。
角膜水腫或上皮缺損輕微或無。通常無前房蓄膿。在角膜移植眼中,病變易發生於移植片-宿主接合處及縫線周圍3)。
ICK的發生涉及微生物經由上皮缺損侵入,以及免疫抑制導致的發炎反應缺失1)。
| 風險因素 | 詳細說明 |
|---|---|
| PK術後+類固醇 | 最典型的發病情況3) |
| 全身性免疫抑制 | GVHD、Stevens-Johnson症候群1) |
| 神經營養性角膜 | 疱疹後、PK術後去神經、LASIK術後1) |
即使沒有免疫抑制,神經營養性角膜疾病(疱疹性角膜炎後、角膜手術後去神經、長期使用局部麻醉藥後)也可能發生ICK1)。神經營養狀態會延遲角膜傷口癒合,為病原體的初始定植提供機會1)。
ICK的許多致病菌形成生物膜1)。生物膜抑制抗生素滲透,是治療抗藥性的主要原因1)。從ICK培養出的鏈球菌的最低抑菌濃度往往高於在其他情況下治療同種菌株時的濃度,顯示生物膜的影響1)。
生物膜是由細菌產生的多醣體基質構成的保護膜。細菌被包裹在生物膜內,從而免受抗菌藥物和免疫細胞的攻擊。在ICK中,生物膜在角膜基質內形成,因此僅使用局部抗菌眼藥水無法達到足夠的藥物濃度,導致治療困難。
ICK的診斷基於特徵性臨床表現。分支狀結晶樣混濁和缺乏發炎反應是診斷的關鍵1)2)。
角膜刮除培養應進行,但表層刮除常無法到達深部致病菌,結果多為陰性1)2)。角膜切片有助於提高培養陽性率2)。角膜切片應從浸潤邊緣處取得3)。
共軛焦顯微鏡可顯示基質內高反射的針狀結構,確認結晶狀角膜病變的存在,但不足以識別特定病原體1)。
**前眼部OCT(AS-OCT)**有助於評估混濁的深度和範圍,並有助於鑑別診斷2)。AS-OCT可評估侷限於上皮下和前部基質的高反射病變的分佈模式2)。
ICK的鑑別診斷
副蛋白血症性角膜病變:雙側、進行性。由免疫球蛋白輕鏈在角膜沉積引起。血液檢查可確認M蛋白2)。
角膜營養不良:檢查家族史。多見於年輕發病。
藥物性結晶沉積:檢查局部用藥史,如氟喹諾酮類藥物。
胱胺酸症:一種好發於兒童的全身性代謝疾病。
痛風:一種伴有尿酸升高的全身性疾病。
診斷要點
缺乏發炎:幾乎無充血和前房發炎是ICK的最大特徵。
病史確認:角膜移植史、類固醇使用史、疱疹性角膜炎病史為診斷線索2)。
雙側病例:ICK通常為單側,雙側病例需考慮非感染性原因如副蛋白血症性角膜病變2)。
培養的局限性:表層刮片常為陰性。考慮角膜切片1)。
ICK通常為單側,有角膜移植或類固醇使用史。副蛋白血症性角膜病變為雙側進展,常無眼科病史。AS-OCT評估沉積深度和血液檢查(游離輕鏈、M蛋白)有助於鑑別。即使外觀典型,若無眼科風險因素或為雙側,應積極尋找非感染性原因。
初始治療為高濃度廣效抗菌眼藥水。頻繁點用涵蓋革蘭氏陽性菌的頭孢唑林(50 mg/mL)或萬古黴素,以及氟喹諾酮類(如莫西沙星)4)。確定病原菌後根據感受性調整治療3)。
停用或減量免疫抑制治療是治療的關鍵要素3)。減量類固醇眼藥水可能使生物膜內封存的炎症反應顯現,暫時加重症狀3)。
對於局部治療無效的病例,基質內抗菌藥物注射是有效的選擇1)。有報告使用頭孢呋辛基質內注射治療鏈球菌性ICK1),以及兩次基質內注射頭孢呋辛(1 mg/0.1 mL)和莫西沙星(0.5 mg/0.1 mL)成功治療GVHD患者的ICK而無需治療性PK1)。
基質內注射可將抗菌藥物高濃度直接送達病原體所在的深部,克服生物膜屏障。建議在結晶樣沉積物周圍以環形模式注射,針痕遠離視軸。1)
對抗菌藥物治療無反應或殘留嚴重角膜疤痕時,可能需要治療性全層穿透性角膜移植術(PK)2)3)。
基質內注射使用與白內障手術時前房內注射相同濃度的藥物,因此內皮毒性風險被認為較低。限制注射量以預防Descemet膜剝離,並將針道置於視軸之外非常重要。據報導,超過兩年的追蹤未觀察到內皮功能障礙或其他角膜毒性徵象。
ICK的發病機制始於微生物通過上皮缺損進入角膜基質1)。微生物利用基質板層間隙和角膜細胞體之間的空間增殖1)。
在免疫抑制狀態下,炎症反應和免疫細胞浸潤受到抑制。由於通常感染性角膜炎所見的水腫和化膿性變化不發生,因此形成結晶樣外觀1)。這種特徵性外觀僅在免疫抑制下出現1)。
生物膜形成是ICK病理的核心1)。致病菌在生物膜內受到保護,局部抗菌藥物的最低抑菌濃度升高至通常的4倍以上1)。由於生物膜位於基質深層,表層藥物滲透不足,導致治療抵抗。
長期使用類固醇眼藥水會增加ICK的風險3)。除了局部免疫抑制外,皮質類固醇抑制膠原合成也可能導致角膜脆弱化3)。類固醇眼藥水也被普遍認為是真菌性角膜炎的風險因素4)。
許多發生ICK的患者正在接受角膜移植後的類固醇眼藥水或全身免疫抑制治療。這些免疫抑制抑制了炎症細胞浸潤和炎症反應。此外,生物膜阻礙免疫細胞接近。結果,通常感染性角膜炎所見的水腫和化膿性變化不發生,形成特徵性結晶樣混濁。
基質內抗菌藥物注射作為ICK的新治療策略受到關注1)。與局部點眼相比,它可以將高濃度藥物直接送達被生物膜覆蓋的深層病原體1)。然而,關於藥物選擇、濃度和注射量的指南尚未建立,需要未來的臨床試驗1)。
副蛋白血症性角膜病變早期可表現為類似ICK的單側、上皮下結晶狀沉積。對於無免疫抑制病史的結晶狀角膜病變,建議關注其向雙側進展,並透過血液檢查篩檢M蛋白。2)
據報導,AS-OCT評估角膜沉積物的深度和分佈有助於鑑別診斷2)。在鑑別ICK與非感染性結晶狀角膜病變(如副蛋白血症性角膜病變)時,結合臨床發現、AS-OCT和血液檢查建立系統方法是未來的課題2)。
在感染性角膜炎的微生物學診斷中,透過角膜刮取物的PCR法進行快速鑑定正逐步實用化4)。在像ICK這樣培養陰性病例較多的病況中,引入分子生物學方法可能有助於提高診斷準確性。