ICK的鉴别诊断
副蛋白血症性角膜病变:双侧、进行性。由免疫球蛋白轻链在角膜沉积引起。血液检查可确认M蛋白2)。
角膜营养不良:检查家族史。多见于年轻发病。
药物性结晶沉积:检查局部用药史,如氟喹诺酮类药物。
胱氨酸病:一种好发于儿童的全身性代谢疾病。
痛风:一种伴有尿酸升高的全身性疾病。

感染性结晶状角膜病变(ICK)最初是在穿透性角膜移植术后角膜植片内发现非炎症性细菌定植的病例中报道的,此后其临床重要性逐渐被认识2)。临床特征为角膜基质内出现细小的分支状结晶样混浊,周围炎症反应轻微1)。
ICK最常发生于角膜移植术后局部免疫抑制治疗(糖皮质激素滴眼液)的情况下3)。外观呈雪花状或冰晶状,好发于角膜基质内的缝线或手术切口附近3)。随着穿透性角膜移植术的增加,ICK病例数也有所增加2)。
ICK好发于成人,多为单眼发病2)。没有性别或种族的优势2)。最常见的致病菌是缓症链球菌(草绿色链球菌群),但也有革兰阴性菌、真菌和棘阿米巴的报道1)。
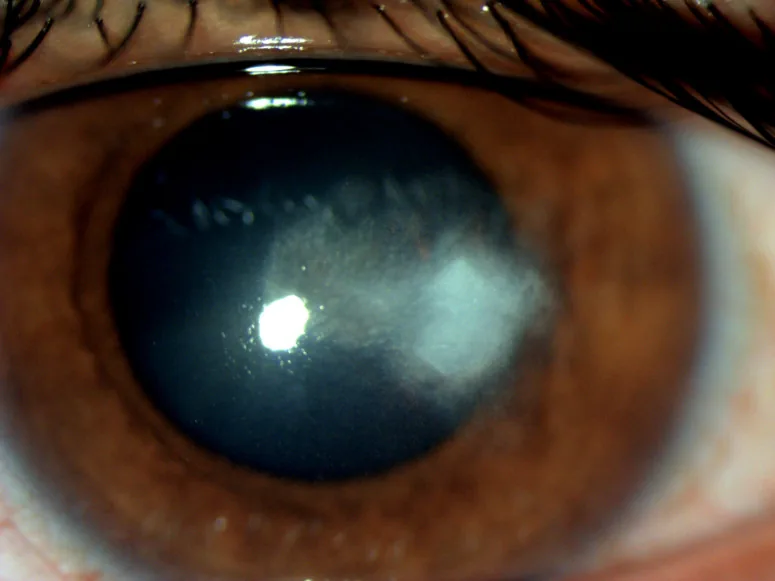
ICK可能无症状1)。出现症状时,多为轻度视力下降3)。也可能伴有畏光和疼痛,但与其他感染性角膜炎相比程度较轻1)。在免疫抑制状态下,局部炎症被抑制,因此患者自觉症状不明显,可能导致诊断延迟3)。
裂隙灯显微镜检查可见角膜基质内分支状、针状或蕨叶状结晶样混浊1)2)。混浊多分布于前部至中部基质2)。结膜充血和前房炎症轻微或缺如,这是与其他感染性角膜炎的重要鉴别点1)。
角膜水肿或上皮缺损轻微或无。通常无前房积脓。在角膜移植眼中,病变易发生于移植物-宿主交界处及缝线周围3)。
ICK的发生涉及微生物通过上皮缺损侵入以及免疫抑制导致的炎症反应缺失1)。
| 风险因素 | 详情 |
|---|---|
| PK术后+类固醇 | 最典型的发病情况3) |
| 全身性免疫抑制 | GVHD、Stevens-Johnson综合征1) |
| 神经营养性角膜 | 疱疹后、PK术后去神经、LASIK术后1) |
即使没有免疫抑制,神经营养性角膜疾病(疱疹性角膜炎后、角膜手术后去神经、长期使用局部麻醉药后)也可能发生ICK1)。神经营养状态会延迟角膜伤口愈合,为病原体的初始定植提供机会1)。
ICK的许多致病菌形成生物膜1)。生物膜抑制抗生素渗透,是治疗耐药的主要原因1)。从ICK培养出的链球菌的最低抑菌浓度往往高于在其他情况下治疗同种菌株时的浓度,提示生物膜的影响1)。
生物膜是由细菌产生的多糖基质构成的保护膜。细菌被包裹在生物膜内,从而免受抗菌药物和免疫细胞的攻击。在ICK中,生物膜在角膜基质内形成,因此仅使用局部抗菌滴眼液无法达到足够的药物浓度,导致治疗困难。
ICK的诊断基于特征性临床表现。分支状结晶样混浊和缺乏炎症反应是诊断的关键1)2)。
角膜刮片培养应进行,但表层刮片常无法到达深部致病菌,结果多为阴性1)2)。角膜活检有助于提高培养阳性率2)。角膜活检应从浸润边缘处取材3)。
共聚焦显微镜可显示基质内高反射的针状结构,确认结晶状角膜病变的存在,但不足以识别具体病原体1)。
**眼前节OCT(AS-OCT)**有助于评估混浊的深度和范围,并有助于鉴别诊断2)。AS-OCT可评估局限于上皮下和前部基质的高反射病变的分布模式2)。
ICK的鉴别诊断
副蛋白血症性角膜病变:双侧、进行性。由免疫球蛋白轻链在角膜沉积引起。血液检查可确认M蛋白2)。
角膜营养不良:检查家族史。多见于年轻发病。
药物性结晶沉积:检查局部用药史,如氟喹诺酮类药物。
胱氨酸病:一种好发于儿童的全身性代谢疾病。
痛风:一种伴有尿酸升高的全身性疾病。
诊断要点
缺乏炎症:几乎无充血和前房炎症是ICK的最大特征。
既往史确认:角膜移植史、类固醇使用史、疱疹性角膜炎病史是诊断的线索2)。
双侧病例:ICK通常为单侧,双侧病例需考虑非感染性原因如副蛋白血症性角膜病变2)。
培养的局限性:表层刮片常为阴性。考虑角膜活检1)。
ICK通常为单侧,有角膜移植或类固醇使用史。副蛋白血症性角膜病变为双侧进展,常无眼科病史。AS-OCT评估沉积深度和血液检查(游离轻链、M蛋白)有助于鉴别。即使外观典型,若无眼科风险因素或为双侧,应积极寻找非感染性原因。
初始治疗为高浓度广谱抗菌滴眼液。频繁滴用覆盖革兰阳性菌的头孢唑林(50 mg/mL)或万古霉素,以及氟喹诺酮类(如莫西沙星)4)。确定病原菌后根据药敏调整治疗3)。
停用或减量免疫抑制治疗是治疗的关键要素3)。减量类固醇滴眼液可能使生物膜内封存的炎症反应显现,暂时加重症状3)。
对于局部治疗抵抗的病例,基质内抗菌药物注射是有效的选择1)。有报道使用头孢呋辛基质内注射治疗链球菌性ICK1),以及两次基质内注射头孢呋辛(1 mg/0.1 mL)和莫西沙星(0.5 mg/0.1 mL)成功治疗GVHD患者的ICK而无需治疗性PK1)。
基质内注射可将抗菌药物高浓度直接递送至病原体所在的深部,克服生物膜屏障。建议在结晶样沉积物周围以环形模式注射,针痕远离视轴。1)
对抗菌药物治疗无反应或残留严重角膜瘢痕时,可能需要治疗性全层穿透性角膜移植术(PK)2)3)。
基质内注射使用与白内障手术时前房内注射相同浓度的药物,因此内皮毒性风险被认为较低。限制注射量以预防Descemet膜脱离,并将针道置于视轴之外非常重要。据报道,超过两年的随访未观察到内皮功能障碍或其他角膜毒性征象。
ICK的发病机制始于微生物通过上皮缺损进入角膜基质1)。微生物利用基质板层间隙和角膜细胞体之间的空间增殖1)。
在免疫抑制状态下,炎症反应和免疫细胞浸润受到抑制。由于通常感染性角膜炎所见的水肿和化脓性变化不发生,因此形成结晶样外观1)。这种特征性外观仅在免疫抑制下出现1)。
生物膜形成是ICK病理的核心1)。致病菌在生物膜内受到保护,局部抗菌药物的最低抑菌浓度升高至通常的4倍以上1)。由于生物膜位于基质深层,表层药物渗透不足,导致治疗抵抗。
长期使用类固醇滴眼液会增加ICK的风险3)。除了局部免疫抑制外,皮质类固醇抑制胶原合成也可能导致角膜脆弱化3)。类固醇滴眼液也被普遍认为是真菌性角膜炎的风险因素4)。
许多发生ICK的患者正在接受角膜移植后的类固醇滴眼液或全身免疫抑制治疗。这些免疫抑制抑制了炎症细胞浸润和炎症反应。此外,生物膜阻碍免疫细胞接近。结果,通常感染性角膜炎所见的水肿和化脓性变化不发生,形成特征性结晶样混浊。
基质内抗菌药物注射作为ICK的新治疗策略受到关注1)。与局部滴眼相比,它可以将高浓度药物直接送达被生物膜覆盖的深层病原体1)。然而,关于药物选择、浓度和注射量的指南尚未建立,需要未来的临床试验1)。
副蛋白血症性角膜病变早期可表现为类似ICK的单侧、上皮下结晶样沉积。对于无免疫抑制病史的结晶样角膜病变,建议关注其向双侧进展,并通过血液检查筛查M蛋白。2)
据报道,AS-OCT评估角膜沉积物的深度和分布有助于鉴别诊断2)。在鉴别ICK与非感染性结晶样角膜病变(如副蛋白血症性角膜病变)时,结合临床发现、AS-OCT和血液检查建立系统方法是未来的课题2)。
在感染性角膜炎的微生物学诊断中,通过角膜刮取物的PCR法进行快速鉴定正逐步实用化4)。在像ICK这样培养阴性病例较多的病况中,引入分子生物学方法可能有助于提高诊断准确性。