患者因素
慢性炎症/缺血:葡萄膜炎继发性青光眼和长期使用类固醇会增加暴露风险。在葡萄膜炎组中,因导管暴露导致装置移除的报告率为13.3%2)。
既往眼部手术:使用抗纤维化药物的小梁切除术史是风险因素。序贯性青光眼引流装置也会增加暴露率。
儿童患者:频繁揉眼、眼眶容积小、装置活动性增加是风险因素。
其他:性别和种族的数据在不同研究中不一致,可能由于样本量小所致。

管分流暴露是青光眼引流装置(GDD)手术后,覆盖装置的结膜或补片组织被侵蚀,导致管或板暴露于眼外的并发症。植入物暴露是青光眼引流装置的主要风险之一,并伴有眼内炎的风险 1)。
青光眼引流装置作为替代小梁切除术的滤过手术,使用频率正在增加。在日本,有两种类型可医保使用:Baerveldt青光眼植入物和Ahmed青光眼阀。
管分流暴露的发生率因研究而异。
在眼压控制方面,小梁切除术与管分流手术无显著差异,但植入物暴露和角膜内皮损伤在管分流手术中更常见 4)。另一方面,滤过泡渗漏、滤过泡感染和眼内炎在小梁切除术中更常见 4)。
大型研究报告的发生率约为2-5%。TVT试验中5年发生率为4.7%,包含3255只眼的荟萃分析显示为2.0±2.6%。未使用补片移植的早期研究报告高达30%。
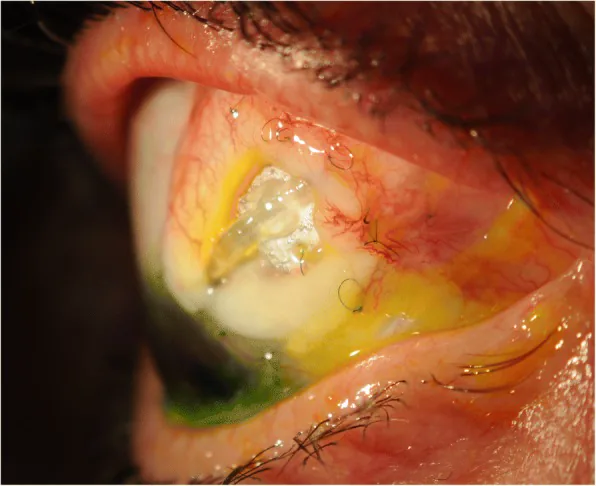
管暴露有时无症状被发现。有症状时多种多样。
晚期暴露可能在术后数年发生,有时在定期检查中无症状发现。
并发感染时的表现:
患者因素
慢性炎症/缺血:葡萄膜炎继发性青光眼和长期使用类固醇会增加暴露风险。在葡萄膜炎组中,因导管暴露导致装置移除的报告率为13.3%2)。
既往眼部手术:使用抗纤维化药物的小梁切除术史是风险因素。序贯性青光眼引流装置也会增加暴露率。
儿童患者:频繁揉眼、眼眶容积小、装置活动性增加是风险因素。
其他:性别和种族的数据在不同研究中不一致,可能由于样本量小所致。
手术因素
放置位置:下方象限的暴露风险高于上方象限(12.8% vs 5.4%)。鼻下方风险最高。感染风险在下方也更高。
补片材料:不同材料导致的暴露风险差异尚在讨论中。有报告称双层心包膜可降低风险,而牛心包膜则增加风险。
结膜切口位置:切口线位于引流盘上方时,引流盘暴露的概率增加。
装置类型和尺寸:引流管的材质、类型和尺寸与暴露风险无关。
为防止引流管暴露,需要使用保存巩膜或保存角膜等补片材料,或自体巩膜半层瓣覆盖引流管(推荐等级1A)4)。仔细缝合结膜和巩膜对于预防暴露至关重要。
原则上首选颞上象限。下方象限的暴露率为12.8%,约为上方象限(5.4%)的2.4倍,且感染风险也更高。如果因既往手术创口导致上方无法使用,可考虑鼻侧或下方象限,但应尽可能避免下方象限。
由于晚期暴露可能在术后数年发生,青光眼引流装置术后需要进行长期定期检查。检查时应仔细观察装置及其周围组织。
引流管暴露的治疗主要是手术。
使用补片材料覆盖是防止引流管暴露所必需的4)。
| 覆盖方法 | 特点 | 备注 |
|---|---|---|
| 保存巩膜补片 | 最常见 | 随时间变薄 |
| 自体巩膜瓣 | 无需额外材料 | 瓣下插入引流管 |
| 巩膜隧道 | 无需补片 | 长隧道有效 |
在Baerveldt青光眼植入物中,使用保存巩膜覆盖引流管以防止术后引流管暴露。也有报道采用自体巩膜瓣并插入引流管的方法。
将引流盘两端牢固地插入并固定在直肌下方对于预防引流盘脱位非常重要。Hoffman弯头较厚且有暴露风险,因此使用直管型也是一种选择。
发生暴露时的修复技术如下。
推荐使用尼龙缝线。聚酯缝线(如Mersilene)因摩擦增加和免疫反应,再暴露率较高。
以下情况需要完全移除设备:
修复后再暴露率很高,多项研究报告为41-45%。有报告称初次修复后43%需要再次手术干预。使用二次补片移植和选择缝线材料(推荐尼龙缝线)可能有助于降低再暴露风险。
引流管暴露的病理生理因发病时间而异。
早期暴露
发生时间:术后数个月内
机制:由手术创口裂开或强烈的免疫反应导致眼表面组织快速溶解引起。如果伴有初始修补材料的快速溶解,则提示对修补材料有强烈的免疫反应。
晚期暴露
发生时间:术后数月至数年
机制:低度免疫反应导致覆盖组织缓慢变薄。当修补移植物随时间变薄,结膜下可见引流管时,感染风险已经很高。
这些因素在已有炎症、缺血、眼表面刺激物暴露或既往使用抗纤维化药物(如丝裂霉素C)导致结膜瘢痕的病例中更为显著。
病理标本观察表明,眼内炎症或肿瘤性改变可能有助于覆盖组织的脆弱化,如报道的恶性黑色素瘤或黑色素细胞瘤细胞浸润小梁网的病例。
前房积血或玻璃体积血也可导致引流管阻塞1)。如果引流管尖端被纤维蛋白、虹膜、出血或玻璃体阻塞,对于前房内植入的引流管,可尝试Nd:YAG激光解除阻塞;若失败,则需要手术干预。
2019年一项前瞻性随机对照试验比较了羊膜-脐带(AM-UC)和Tutoplast®心包补片移植,使用前段OCT测量移植组织变薄情况,结果显示AM-UC的变薄程度小于心包。暴露率方面,AM-UC组1例,心包组2例,无统计学显著差异。
2024年一项采用无补片长巩膜隧道技术的回顾性研究显示,204只眼在5年随访后的导管暴露率为6.9%。该技术正在被考虑作为补片材料获取受限地区的替代方案。
胶原基质等生物工程材料正在被开发为补片移植的新选择。需要积累与传统保存组织相比的长期结果。
在修复手术中,尼龙缝线相比聚酯缝线(如Mersilene)的再暴露率更低。从免疫反应和机械性能的角度,最佳材料的选择仍在研究中。