患者因素
慢性發炎/缺血:葡萄膜炎續發性青光眼和長期使用類固醇會增加暴露風險。在葡萄膜炎組中,因導管暴露導致裝置移除的報告率為13.3%2)。
既往眼部手術:使用抗纖維化藥物的甲狀腺切除術史是風險因素。序貫性青光眼引流裝置也會增加暴露率。
兒童患者:頻繁揉眼、眼眶容積小、裝置活動性增加是風險因素。
其他:性別和種族的數據在不同研究中不一致,可能由於樣本量小所致。

管分流暴露是青光眼引流裝置(GDD)手術後,覆蓋裝置的結膜或補片組織被侵蝕,導致管或板暴露於眼外的併發症。植入物暴露是青光眼引流裝置的主要風險之一,並伴有眼內炎的風險 1)。
青光眼引流裝置作為替代小樑切除術的濾過手術,使用頻率正在增加。在日本,有兩種型別可健保使用:Baerveldt青光眼植入物和Ahmed青光眼閥。
管分流暴露的發生率因研究而異。
在眼壓控制方面,小樑切除術與管分流手術無顯著差異,但植入物暴露和角膜內皮損傷在管分流手術中更常見 4)。另一方面,濾過泡滲漏、濾過泡感染和眼內炎在小樑切除術中更常見 4)。
大型研究報告的發生率約為2-5%。TVT試驗中5年發生率為4.7%,包含3255隻眼的統合分析顯示為2.0±2.6%。未使用補片移植的早期研究報告高達30%。
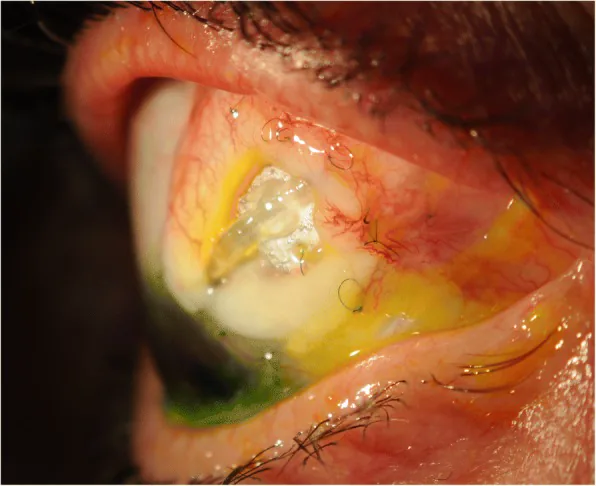
管暴露有時無症狀被發現。有症狀時多種多樣。
晚期暴露可能在術後數年發生,有時在定期檢查中無症狀發現。
併發感染時的表現:
患者因素
慢性發炎/缺血:葡萄膜炎續發性青光眼和長期使用類固醇會增加暴露風險。在葡萄膜炎組中,因導管暴露導致裝置移除的報告率為13.3%2)。
既往眼部手術:使用抗纖維化藥物的甲狀腺切除術史是風險因素。序貫性青光眼引流裝置也會增加暴露率。
兒童患者:頻繁揉眼、眼眶容積小、裝置活動性增加是風險因素。
其他:性別和種族的數據在不同研究中不一致,可能由於樣本量小所致。
手術因素
放置位置:下方象限的暴露風險高於上方象限(12.8% vs 5.4%)。鼻下方風險最高。感染風險在下方也更高。
補片材料:不同材料導致的暴露風險差異仍在討論中。有報告指出雙層心包膜可降低風險,而牛心包膜則增加風險。
結膜切口位置:切口線位於引流盤上方時,引流盤暴露的機率增加。
裝置類型和尺寸:引流管的材質、類型和尺寸與暴露風險無關。
為防止引流管暴露,需要使用保存鞏膜或保存角膜等補片材料,或自體鞏膜半層瓣覆蓋引流管(建議等級1A)4)。仔細縫合結膜和鞏膜對於預防暴露至關重要。
原則上首選顳上象限。下方象限的暴露率為12.8%,約為上方象限(5.4%)的2.4倍,且感染風險也更高。如果因既往手術傷口導致上方無法使用,可考慮鼻側或下方象限,但應盡可能避免下方象限。
由於晚期暴露可能在術後數年發生,青光眼引流裝置術後需要進行長期定期檢查。檢查時應仔細觀察裝置及其周圍組織。
引流管暴露的治療主要是手術。
使用補片材料覆蓋是防止引流管暴露所必需的4)。
| 覆蓋方法 | 特點 | 備註 |
|---|---|---|
| 保存鞏膜補片 | 最常見 | 隨時間變薄 |
| 自體鞏膜瓣 | 不需額外材料 | 瓣下插入導管 |
| 鞏膜隧道 | 不需貼片 | 長隧道有效 |
在Baerveldt青光眼植入物中,使用保存鞏膜覆蓋導管以防止術後導管暴露。也有報告採用自體鞏膜瓣並插入導管的方法。
將引流板兩端確實插入並固定在直肌下方,對於預防引流板脫位非常重要。Hoffman彎頭較厚且有暴露風險,因此使用直管型也是一種選擇。
發生暴露時的修復技術如下。
推薦使用尼龍縫線。聚酯縫線(如Mersilene)因摩擦增加和免疫反應,再暴露率較高。
以下情況需要完全移除裝置:
修復後再暴露率很高,多項研究報告為41-45%。有報告指出初次修復後43%需要再次手術介入。使用二次補片移植和選擇縫線材料(推薦尼龍縫線)可能有助於降低再暴露風險。
引流管暴露的病理生理因發病時間而異。
早期暴露
發生時間:術後數個月內
機轉:由手術傷口裂開或強烈免疫反應導致眼表面組織快速溶解引起。若伴隨初始修補材料的快速溶解,則暗示對修補材料有強烈免疫反應。
晚期暴露
發生時間:術後數個月至數年
機轉:低度免疫反應導致覆蓋組織緩慢變薄。當修補移植物隨時間變薄,結膜下可見引流管時,感染風險已經很高。
這些因素在已有發炎、缺血、眼表面刺激物暴露或既往使用抗纖維化藥物(如絲裂黴素C)導致結膜疤痕的病例中更為顯著。
病理標本觀察表明,眼內發炎或腫瘤性變化可能有助於覆蓋組織的脆弱化,如報導的惡性黑色素瘤或黑色素細胞瘤細胞浸潤小梁網的病例。
前房積血或玻璃體積血也可導致引流管阻塞1)。若引流管尖端被纖維蛋白、虹膜、出血或玻璃體阻塞,對於前房內植入的引流管,可嘗試Nd:YAG雷射解除阻塞;若失敗,則需要手術介入。
2019年一項前瞻性隨機對照試驗比較了羊膜-臍帶(AM-UC)和Tutoplast®心包補片移植,使用前段OCT測量移植組織變薄情況,結果顯示AM-UC的變薄程度小於心包。暴露率方面,AM-UC組1例,心包組2例,無統計學顯著差異。
2024年一項採用無補片長鞏膜隧道技術的回顧性研究顯示,204隻眼在5年追蹤後的導管暴露率為6.9%。該技術正在被考慮作為補片材料取得受限地區的替代方案。
膠原基質等生物工程材料正在被開發為補片移植的新選擇。需要累積與傳統保存組織相比的長期結果。
在修復手術中,尼龍縫線相比聚酯縫線(如Mersilene)的再暴露率更低。從免疫反應和機械性能的角度,最佳材料的選擇仍在研究中。