การเปิดเผยของท่อชันต์ (tube shunt exposure) เป็นภาวะแทรกซ้อนหลังการผ่าตัดอุปกรณ์ระบายน้ำต้อหิน (GDD) ซึ่งเยื่อบุตา หรือแผ่นปะที่คลุมอุปกรณ์ถูกกัดกร่อน ทำให้ท่อหรือแผ่นฐานเปิดออกสู่ภายนอกตา การเปิดเผยของรากฟันเทียมเป็นหนึ่งในความเสี่ยงหลักของอุปกรณ์ระบายน้ำต้อหิน และมาพร้อมกับความเสี่ยงของเยื่อบุตาอักเสบ ภายในลูกตา 1) .
อุปกรณ์ระบายน้ำต้อหิน ถูกใช้มากขึ้นเป็นทางเลือกในการผ่าตัดกรอง แทนการผ่าตัด trabeculectomy ในญี่ปุ่น อุปกรณ์สองชนิดที่สามารถใช้ได้ภายใต้ประกันคือ รากฟันเทียมต้อหิน Baerveldt และลิ้นต้อหิน Ahmed
อัตราอุบัติการณ์ของการเปิดเผยท่อชันต์แตกต่างกันไปในแต่ละการศึกษา.
การทดลอง TVT : อัตราการเปิดเผยหลังติดตาม 5 ปีคือ 4.7% (5 ใน 107 ตา)การวิเคราะห์อภิมาน (3255 ตา, 38 การศึกษา): 2.0±2.6%PPP สำหรับต้อหินมุมเปิด ปฐมภูมิ : การทดลอง TVT 5%, การทดลอง ABC 1-2.9%, การทดลอง AVB 2-4% 3)
ในแง่ของการควบคุมความดันลูกตา ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างการผ่าตัด trabeculectomy และการผ่าตัดท่อชันต์ แต่การเปิดเผยของรากฟันเทียมและความเสียหายต่อเอ็นโดทีเลียมกระจกตา พบได้บ่อยกว่าในการผ่าตัดท่อชันต์ 4) ในทางกลับกัน การรั่วของถุงกรอง การติดเชื้อของถุงกรอง และเยื่อบุตาอักเสบ ภายในลูกตาพบได้บ่อยกว่าในการผ่าตัด trabeculectomy 4) .
Q
การเปิดเผยของท่อชันต์เกิดขึ้นบ่อยแค่ไหน?
A
การศึกษาขนาดใหญ่รายงานอัตราการเกิดประมาณ 2–5% ในการทดลอง TVT อัตราคือ 4.7% ใน 5 ปี และในการวิเคราะห์อภิมานที่รวม 3255 ตา อัตราคือ 2.0±2.6% การศึกษาแรกเริ่มที่ไม่ใช้แผ่นปะ graft รายงานอัตราสูงถึง 30%
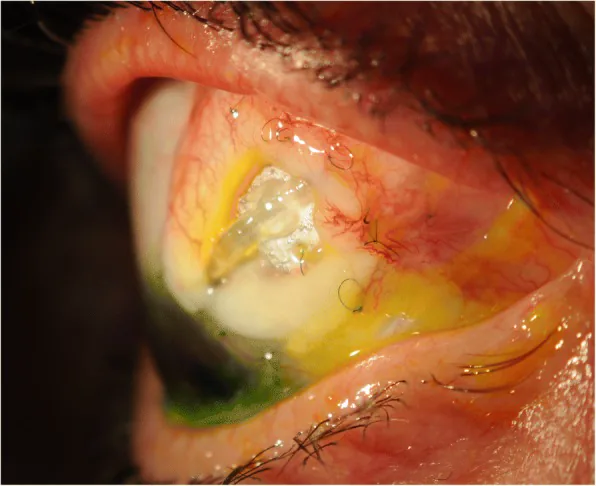
ภาพถ่ายทางคลินิกของการเปิดเผยท่อต้อหิน Gurjeet Jutley; Elizabeth Yang; Phillip Bloom. Surgical management of raised intra-ocular tension in the hostile ocular surface - recurrent tube erosion in a patient with systemic sclerosis: a case report. BMC Ophthalmol. 2018 Sep 14;18(Suppl 1):222. Figure 2. PM
CI D: PMC6157120. License: CC BY.
ภาพถ่ายทางคลินิกแสดงท่อต่อขยายที่เปิดเผยจากบริเวณที่มีการกร่อนของเยื่อบุตา ภาพทางคลินิกของการเปิดเผยท่อชันต์สามารถเห็นได้ชัด แสดงถึงภาวะที่มีความเสี่ยงสูงต่อการติดเชื้อ
การเปิดเผยของท่ออาจพบได้โดยไม่มีอาการ หากมีอาการ อาการจะหลากหลาย
การระคายเคืองเปลือกตา : การกระตุ้นเชิงกลจากท่อที่เปิดเผยน้ำตาไหล (epiphora) : ร่วมกับการระคายเคืองผิวตากลัวแสง : เด่นชัดเมื่อมีการติดเชื้อร่วมการมองเห็น ลดลงและปวดตา
การเปิดเผยระยะหลังอาจเกิดขึ้นหลายปีหลังการผ่าตัด และอาจพบได้โดยไม่มีอาการในการตรวจตามปกติ
การเห็นท่อใต้เยื่อบุตา : การเห็นท่อใต้เยื่อบุตา เป็นสัญญาณเตือน แม้ไม่มีการเปิดเผย ก็มีความเสี่ยงสูงต่อการติดเชื้อการย้อมฟลูออเรสซีน บวก (ปรากฏการณ์ Seidel)การบางลงของแผ่นปะ : แผ่นปะจะบางลงตามเวลา จนกระทั่งเผยออก
อาการแสดงเมื่อมีการติดเชื้อร่วม:
หนังตาบวมแดง
ตุ่มกรองขุ่นร่วมกับเยื่อบุตาอักเสบ
สารคัดหลั่งเป็นหนอง
หนองในช่องหน้าลูกตา (hypopyon)วุ้นตา อักเสบ
ปัจจัยผู้ป่วย
การอักเสบเรื้อรังและขาดเลือด : ต้อหินทุติยภูมิ จากม่านตาอักเสบ หรือการใช้สเตียรอยด์ เป็นเวลานานเพิ่มความเสี่ยงต่อการเผยออก ในกลุ่มม่านตาอักเสบ มีรายงานการถอดอุปกรณ์เนื่องจากการเผยออกของท่อร้อยละ 13.3 2)
ประวัติการผ่าตัดตา : ประวัติการผ่าตัด trabeculectomy ด้วยยาต้านการเกิดพังผืดเป็นปัจจัยเสี่ยง อัตราการเผยออกยังเพิ่มขึ้นในการใส่อุปกรณ์ระบายต้อหิน แบบต่อเนื่อง
ผู้ป่วยเด็ก : การขยี้ตาบ่อย ปริมาตรเบ้าตา เล็ก และการเคลื่อนที่ของอุปกรณ์ที่เพิ่มขึ้นเป็นปัจจัยเสี่ยง
อื่นๆ : ข้อมูลเพศและเชื้อชาติไม่สอดคล้องกันระหว่างการศึกษา สันนิษฐานว่าเกิดจากขนาดตัวอย่างที่เล็ก
ปัจจัยการผ่าตัด
ตำแหน่งที่วาง : จตุภาคล่างมีความเสี่ยงต่อการเผยออกสูงกว่าจตุภาคบน (12.8% เทียบกับ 5.4%) ด้านจมูกส่วนล่างมีความเสี่ยงสูงสุด ความเสี่ยงต่อการติดเชื้อก็สูงกว่าในส่วนล่างเช่นกัน
วัสดุปะ graft : ความแตกต่างของความเสี่ยงในการโผล่ตามวัสดุยังเป็นที่ถกเถียงกัน มีรายงานว่าความเสี่ยงลดลงเมื่อใช้เยื่อหุ้มหัวใจสองชั้น ในขณะที่รายงานอื่นๆ พบว่าความเสี่ยงเพิ่มขึ้นเมื่อใช้เยื่อหุ้มหัวใจวัว
ตำแหน่งรอยผ่าเยื่อบุตา : หากรอยผ่าอยู่เหนือแผ่น โอกาสที่แผ่นจะโผล่จะสูงขึ้น
ชนิดและขนาดของอุปกรณ์ : วัสดุ ชนิด และขนาดของ shunt ไม่สัมพันธ์กับความเสี่ยงในการโผล่
เพื่อป้องกันการโผล่ของท่อ ต้องคลุมท่อด้วยวัสดุปะ เช่น ตาขาว ที่เก็บรักษาหรือกระจกตา ที่เก็บรักษา หรือใช้แผ่นตาขาว ตนเองครึ่งความหนา (ระดับคำแนะนำ 1A) 4) การเย็บเยื่อบุตา และตาขาว อย่างระมัดระวังมีความสำคัญในการป้องกันการโผล่
Q
ควรหลีกเลี่ยงการวางท่อในตำแหน่งด้านล่างหรือไม่?
A
โดยพื้นฐานแล้ว ควรเลือกจตุภาคบนด้านขมับเป็นอันดับแรก อัตราการโผล่ในจตุภาคล่างคือ 12.8% ซึ่งประมาณ 2.4 เท่าของจตุภาคบน (5.4%) และความเสี่ยงในการติดเชื้อก็สูงกว่าด้วย หากจตุภาคบนไม่สามารถใช้ได้เนื่องจากแผลผ่าตัดเดิม อาจพิจารณาจตุภาคจมูกหรือด้านล่าง แต่ควรหลีกเลี่ยงให้มากที่สุด
เนื่องจากการโผล่ที่เกิดขึ้นช้าอาจเกิดขึ้นหลายปีหลังการผ่าตัด จึงจำเป็นต้องตรวจติดตามระยะยาวหลังการใส่อุปกรณ์ระบายต้อหิน ในระหว่างการตรวจ ควรสังเกตอุปกรณ์และเนื้อเยื่อรอบข้างอย่างระมัดระวัง
การตรวจพลิกเปลือกตา : ให้ผู้ป่วยมองลง (หรือมองขึ้นในกรณีที่วางด้านล่าง) เพื่อตรวจท่อ แผ่น และเนื้อเยื่อที่คลุมการย้อมฟลูออเรสซีน การประเมินช่องหน้าม่านตา และวุ้นตา : ตรวจหาสัญญาณของการติดเชื้อ (หนองในช่องหน้าม่านตา , วุ้นตา อักเสบ)
ตำแหน่งและขอบเขตของบริเวณที่โผล่ (เหนือท่อเทียบกับเหนือแผ่น)
การมีอยู่และระดับของการรั่วของอารมณ์ขันน้ำ
การมีอยู่ของการติดเชื้อร่วม (ปัจจัยสำคัญในการกำหนดความเร่งด่วนของการแทรกแซง)
สภาพคงเหลือของแผ่นปะ graft
การรักษาท่อ shunt โผล่ส่วนใหญ่เป็นการผ่าตัด
การคลุมด้วยวัสดุปะเป็นสิ่งจำเป็นเพื่อป้องกันท่อโผล่4)
วิธีการคลุม ลักษณะเฉพาะ หมายเหตุ แผ่นปะตาขาว ที่เก็บรักษาไว้ พบมากที่สุด อาจบางลงเมื่อเวลาผ่านไป แผ่นปิดตาขาว ตนเอง ไม่ต้องใช้วัสดุเพิ่มเติม สอดท่อใต้แผ่นปิด อุโมงค์ตาขาว ไม่ต้องใช้แผ่นแปะ อุโมงค์ยาวมีประสิทธิภาพ
ในการปลูกถ่าย Baerveldt สำหรับโรคต้อหิน ท่อถูกคลุมด้วยตาขาว ที่เก็บรักษาไว้เพื่อป้องกันการโผล่ของท่อหลังผ่าตัด มีรายงานวิธีการสร้างแผ่นปิดตาขาว ตนเองเพื่อสอดท่อด้วย
การสอดและยึดปลายทั้งสองข้างของแผ่นใต้กล้ามเนื้อเรกตัสอย่างแน่นหนามีความสำคัญในการป้องกันการเคลื่อนของแผ่น เนื่องจากข้อศอก Hoffman หนาและเสี่ยงต่อการโผล่ การใช้ท่อตรงจึงเป็นทางเลือกหนึ่ง
หากเกิดการโผล่ เทคนิคการซ่อมแซมมีดังนี้:
การปรับตำแหน่งท่อ (repositioning) : เปลี่ยนตำแหน่งที่เจาะเข้าไปในลูกตา การปรับตำแหน่งไปทางด้านหลัง (จากช่องหน้าม่านตา ไปยังร่องซิลิอารี) ทำให้ความยาวท่อนอกตาสั้นลงและลดความเสี่ยงของการโผล่ซ้ำการเปลี่ยนเส้นทางท่อ (rerouting) : เปลี่ยนเส้นทางจากแผ่นไปยังภายในตาเพื่อเปลี่ยนแรงเชิงกลการสร้างอุโมงค์ตาขาว : ลดการเคลื่อนที่ของท่อและลดแรงเสียดทานกับเนื้อเยื่อที่คลุม อาจทำได้ยากในกรณีตาขาว บางหรือสายตาสั้น มากการปลูกถ่ายแผ่นแปะครั้งที่สอง : ลดความเสี่ยงของการโผล่ซ้ำประมาณครึ่งหนึ่งเมื่อเทียบกับการปิดเยื่อบุตา ตรงเพียงอย่างเดียว
แนะนำให้ใช้ไหมไนลอน ไหมโพลีเอสเตอร์ (เช่น Mersilene) ทำให้แรงเสียดทานและปฏิกิริยาภูมิคุ้มกันเพิ่มขึ้น ส่งผลให้อัตราการโผล่ซ้ำสูงขึ้น
ในกรณีต่อไปนี้ แนะนำให้นำอุปกรณ์ออกทั้งหมด:
มีการติดเชื้อที่ตาอย่างรุนแรงร่วมด้วย
แผ่นโลหะโผล่ออกมาเป็นบริเวณกว้าง
มีของเหลวรั่วจากแผลอย่างรุนแรง
อุปกรณ์ระบายต้อหิน ไม่ทำงาน
เยื่อบุตา ที่เหลืออยู่มีสุขภาพหรือการเคลื่อนไหวไม่ดี
อัตราการโผล่ซ้ำหลังการซ่อมแซมสูงถึง 41-45% ดังนั้นจึงจำเป็นต้องติดตามผลอย่างต่อเนื่องหลังการซ่อมแซม
การปล่อยให้มีการโผล่ทิ้งไว้จะเพิ่มความเสี่ยงต่อการติดเชื้อรุนแรง รวมถึงเยื่อบุตาอักเสบ ภายในลูกตา
หากจำเป็นต้องใช้เลเซอร์ เคมีบำบัด หรือการฉายรังสี การประสานงานกับจักษุแพทย์ผู้เชี่ยวชาญด้านเนื้องอกหรือแผนกอื่นเป็นสิ่งสำคัญ
Q
เป็นไปได้หรือไม่ที่จะเกิดการโผล่ซ้ำหลังการซ่อมแซมท่อที่โผล่?
A
อัตราการโผล่ซ้ำหลังการซ่อมแซมสูง โดยการศึกษาหลายชิ้นรายงาน 41-45% นอกจากนี้ยังมีรายงานว่า 43% จำเป็นต้องได้รับการผ่าตัดเพิ่มเติมหลังการซ่อมแซมครั้งแรก การใช้แผ่นปะ graft รองและการเลือกไหมเย็บ (แนะนำให้ใช้ไหมไนลอน) ช่วยลดความเสี่ยงของการโผล่ซ้ำ
พยาธิสรีรวิทยาของการโผล่ของท่อแตกต่างกันไปตามระยะเวลาที่เกิด
การโผล่ระยะแรก
ระยะเวลาที่เกิด : ภายในไม่กี่เดือนหลังการผ่าตัด
กลไก : เกิดจากแผลผ่าตัดแยกออก หรือการละลายอย่างรวดเร็วของเนื้อเยื่อผิวตาจากปฏิกิริยาภูมิคุ้มกันที่รุนแรง หากมีการละลายอย่างรวดเร็วของวัสดุปะชิ้นแรก ร่วมด้วย แสดงว่ามีปฏิกิริยาภูมิคุ้มกันที่รุนแรงต่อวัสดุปะ
การโผล่ระยะปลาย
ระยะเวลาที่เกิด : ตั้งแต่ไม่กี่เดือนถึงหลายปีหลังการผ่าตัด
กลไก : เนื้อเยื่อที่ปกคลุมบางลงอย่างช้าๆ จากปฏิกิริยาภูมิคุ้มกันระดับต่ำ เมื่อชิ้นปะกราฟต์บางลงตามเวลา และมองเห็นท่อใต้เยื่อบุตา ได้ชัด ความเสี่ยงต่อการติดเชื้อก็สูงอยู่แล้ว
ความตึงของเยื่อบุตา เพิ่มขึ้น : เยื่อบุตา บนท่อถูกยืดให้บางการเสียดสีจากเปลือกตา : การกระตุ้นเชิงกลซ้ำๆ ขณะกระพริบตาการเคลื่อนที่ของท่อ : เพิ่มการเสียดสีระหว่างอุปกรณ์และเนื้อเยื่อที่ปกคลุม
ปัจจัยเหล่านี้จะเด่นชัดมากขึ้นในกรณีที่มีการอักเสบเรื้อรัง ภาวะขาดเลือด การสัมผัสกับสารระคายเคืองผิวตา หรือการเกิดแผลเป็นที่เยื่อบุตา จากการได้รับยาต้านการเกิดพังผืด เช่น ไมโตมัยซิน ซี มาก่อน
จากการสังเกตชิ้นเนื้อทางพยาธิวิทยา ดังที่รายงานในกรณีที่เซลล์มะเร็งเมลาโนมาชนิดร้ายหรือเมลาโนไซโตมาแทรกซึมเข้าไปใน trabecular meshwork การเปลี่ยนแปลงการอักเสบหรือเนื้องอกภายในตาอาจมีส่วนทำให้เนื้อเยื่อที่ปกคลุมอ่อนแอลงได้เช่นกัน
เลือดออกในช่องหน้าหรือเลือดออกในน้ำวุ้นตา อาจทำให้ท่ออุดตันได้เช่นกัน 1) หากปลายท่ออุดตันด้วยไฟบริน ม่านตา เลือด หรือน้ำวุ้นตา ในกรณีที่ใส่ในช่องหน้า สามารถลองใช้เลเซอร์ Nd:YAG เพื่อเปิดการอุดตัน แต่หากไม่สำเร็จ จำเป็นต้องผ่าตัด
ในการทดลองแบบสุ่มและมีกลุ่มควบคุมไปข้างหน้าในปี 2019 ที่เปรียบเทียบเยื่อหุ้มทารก-สายสะดือ (AM-UC) กับแผ่นปะเยื่อหุ้มหัวใจ Tutoplast® การบางลงของเนื้อเยื่อปะถูกวัดโดย OCT ส่วนหน้า และพบว่า AM-UC มีการบางลงน้อยกว่าเมื่อเทียบกับเยื่อหุ้มหัวใจ อัตราการโผล่คือ 1 รายในกลุ่ม AM-UC และ 2 รายในกลุ่มเยื่อหุ้มหัวใจ โดยไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติ
ในการศึกษาย้อนหลังปี 2024 ที่ใช้เทคนิคอุโมงค์ตาขาว ยาวโดยไม่มีแผ่นปะ อัตราการโผล่ของท่อหลังติดตามผล 5 ปีคือ 6.9% ใน 204 ตา เทคนิคนี้กำลังถูกพิจารณาเป็นทางเลือกในพื้นที่ที่เข้าถึงวัสดุแผ่นปะได้จำกัด
วัสดุวิศวกรรมชีวภาพ เช่น เมทริกซ์คอลลาเจน กำลังถูกพัฒนาเป็นทางเลือกใหม่สำหรับแผ่นปะ จำเป็นต้องมีการสะสมผลลัพธ์ระยะยาวเมื่อเทียบกับเนื้อเยื่อที่เก็บรักษาแบบดั้งเดิม
มีรายงานว่าไหมไนลอนให้อัตราการโผล่ซ้ำต่ำกว่าไหมโพลีเอสเตอร์ (เช่น Mersilene) เมื่อใช้ในการซ่อมแซม จากมุมมองของปฏิกิริยาภูมิคุ้มกันและคุณสมบัติเชิงกล การเลือกวัสดุที่เหมาะสมที่สุดยังคงอยู่ระหว่างการศึกษา
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2020.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต