Nang biểu mô sắc tố
Vị trí: Điển hình từ bờ đồng tử đến mặt sau mống mắt.
Hình dạng: Thành nang nhẵn, trong mờ đến màu nâu. Xảy ra do hai lớp biểu mô sắc tố tách rời.
Đặc điểm: Nhỏ và thường ổn định.

Nang mống mắt (iris cyst) là thuật ngữ chung chỉ cấu trúc dạng nang chứa dịch phát sinh trong mống mắt hoặc trên bề mặt mống mắt.
Tóm tắt dịch tễ học và phân loại
Nang mống mắt được chia thành nguyên phát và thứ phát. Nguyên phát bao gồm nang biểu mô sắc tố mống mắt (IPE) và nang mô đệm, trong khi thứ phát bao gồm nang cấy ghép biểu mô sau chấn thương hoặc phẫu thuật (implantation cyst) và nang do thuốc gây ra. Trong số các nang nguyên phát, nang mô đệm chiếm 11% tổng số nang mống mắt. 3)
Nang thứ phát ở người lớn thường do chấn thương hoặc phẫu thuật nội nhãn. Nang phát triển nhanh ở trẻ em và thanh niên thường là nang mô đệm. Nang biểu mô sắc tố sau phổ biến hơn, thường nhỏ, không triệu chứng và không cần điều trị.
Nang biểu mô sắc tố gia đình
Đã có báo cáo về các trường hợp gia đình. Trong một gia đình, 8 thành viên qua 3 thế hệ biểu hiện nang IPE đồng tử hai bên, và kiểu di truyền trội nhiễm sắc thể thường đã được xác nhận. 4) Bệnh này có liên quan đến đột biến ACTA2 và MYH11 (phình động mạch chủ ngực gia đình và bóc tách; FTAAD), do đó khuyến cáo đánh giá tim mạch. 4)
Nang mống mắt hầu như luôn là tổn thương lành tính. Tuy nhiên, đôi khi cần phân biệt với u hắc tố mống mắt hoặc khối đặc, và cấu trúc bên trong được xác nhận bằng UBM hoặc OCT đoạn trước. Nếu không có đặc điểm nghi ngờ u (thành phần đặc, sắc tố, mạch máu bất thường), phần lớn được theo dõi bằng quan sát.
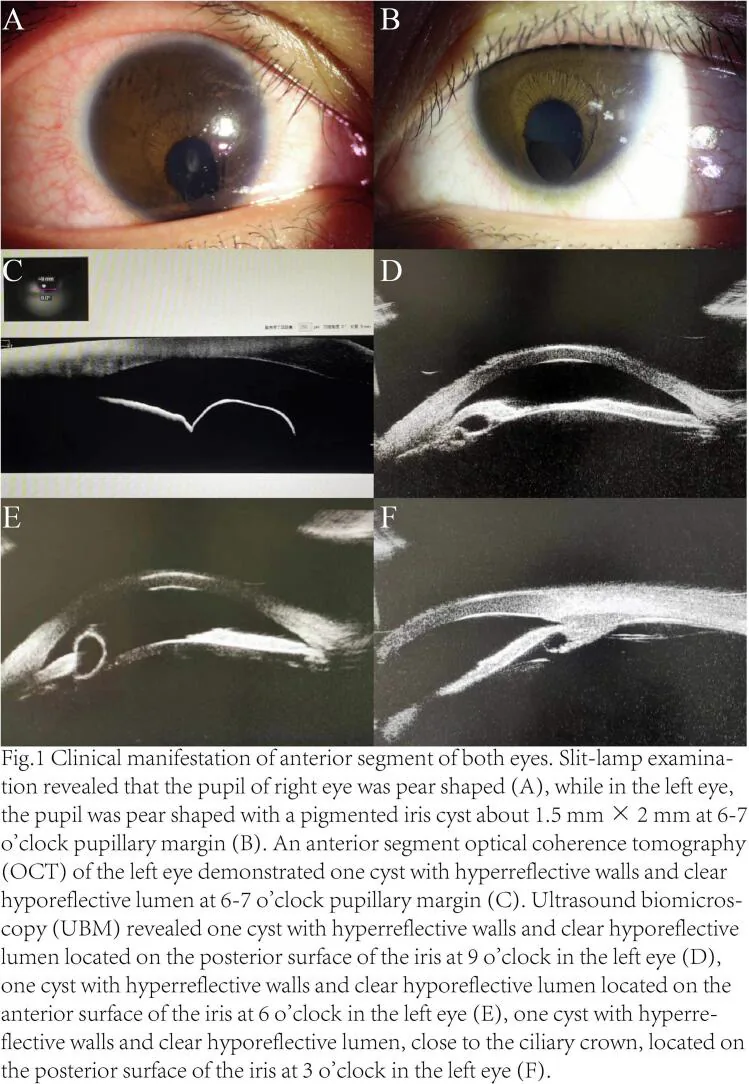
Nang biểu mô sắc tố
Vị trí: Điển hình từ bờ đồng tử đến mặt sau mống mắt.
Hình dạng: Thành nang nhẵn, trong mờ đến màu nâu. Xảy ra do hai lớp biểu mô sắc tố tách rời.
Đặc điểm: Nhỏ và thường ổn định.
Nang mô đệm
Vị trí: Trong nhu mô mống mắt.
Hình dạng: Chứa đầy dịch trong đến đục. Chứa tế bào sản xuất chất nhầy có nguồn gốc từ lạc chỗ ngoại bì.
Biến chứng: Glôcôm do chất nhầy (tắc nghẽn dòng thủy dịch bởi chất nhầy).
Nang thứ phát (cấy biểu mô): Xảy ra sau chấn thương hoặc phẫu thuật. Phát triển nhanh, có thể gây tổn thương nội mô giác mạc và glôcôm. Thành mỏng, tăng âm trên siêu âm (UBM). 2)
Rối loạn nội mô giác mạc: Tiếp xúc và chèn ép của nang lớn lên bề mặt nội mô giác mạc gây phù giác mạc và tổn thương tế bào nội mô. Trong một báo cáo về nam giới 58 tuổi, nang chiếm 1/3 thể tích tiền phòng và tiếp xúc trực tiếp với nội mô, làm giảm thị lực chỉnh kính xuống 0,3. 1)
Di chuyển trong tiền phòng: Nang biểu mô sắc tố có thể di chuyển vào tiền phòng và được quan sát như một nang trôi nổi tự do trong tiền phòng. 9)
Khám bằng đèn khe xác nhận độ trong suốt và bề mặt nhẵn của nang, và siêu âm UBM hoặc OCT đoạn trước xác nhận thành phần dịch bên trong. Sắc tố, thành phần đặc, tăng sinh mạch máu bất thường và phát triển nhanh là dấu hiệu nghi ngờ ác tính. Đánh giá lưu lượng máu bên trong bằng Doppler màu tần số cao giúp chẩn đoán phân biệt.
Thường không rõ nguyên nhân. Nang mô kẽ có nguồn gốc từ phần còn lại của ngoại bì (ectodermal rest).
Nang biểu mô sắc tố gia đình: Đã được báo cáo liên quan đến đột biến gen ACTA2 và MYH11. Việc hỏi tiền sử gia đình rất quan trọng. 4)
Phương pháp chẩn đoán tiêu chuẩn, hữu ích nhất để phân biệt với khối u đặc. Sử dụng đầu dò siêu âm 50 MHz để xác nhận thành mỏng và khoang chứa đầy dịch trong nhu mô mống mắt. 3)
Joshi và cộng sự (2022) báo cáo rằng UBM (50 MHz) trong trường hợp nang kẽ hai bên bẩm sinh (1 tháng tuổi) cho thấy nang thành mỏng, lòng sáng, hữu ích trong việc loại trừ khối u đặc. 3)
Cũng đánh giá góc đóng, độ dày mống mắt tối đa, độ dày thể mi, độ cong biểu mô sắc tố mống mắt và lệch trước.
Được sử dụng như một xét nghiệm bổ trợ cho UBM. Cho thấy hình ảnh tăng âm ở thành nang và giảm âm ở lòng nang. 9)
Ho và cộng sự báo cáo rằng trên các nang IPE tự do, AS-OCT cho thấy thành tăng phản xạ và lòng giảm phản xạ, và mật độ quang học của dịch nang đo bằng ImageJ tương đương với dịch nội nhãn (21,5). 9)
Đánh giá dòng chảy trong nang, hữu ích để phân biệt với tổn thương mạch máu (u máu, dị dạng động tĩnh mạch). 2)
Được sử dụng để theo dõi các thay đổi theo thời gian. Kiểm tra sự hiện diện của đóng góc, phân tán sắc tố hoặc cầu nối mạch máu.
Thường không cần thiết. Nếu phát hiện tăng huỳnh quang mà không có rò rỉ thuốc nhuộm trong quá trình thực hiện, điều đó tương ứng với u nang.
| Xét nghiệm | Công dụng chính | Đặc điểm |
|---|---|---|
| UBM | Chẩn đoán tiêu chuẩn | Phân biệt với khối u đặc |
| OCT đoạn trước | Hỗ trợ và theo dõi | Không xâm lấn |
| Doppler màu | Đánh giá lưu lượng máu | Loại trừ tổn thương mạch máu |
Xét nghiệm tế bào học dịch hút nhằm loại trừ tổn thương ác tính. Trên mẫu mô fibrin, quan sát thấy biểu mô lát tầng không sừng hóa (nang do chấn thương) hoặc biểu mô khối (đại thực bào chứa sắc tố). 8)
UBM được khuyến cáo là xét nghiệm tiêu chuẩn vì có thể hình dung vùng sau (thể mi và góc). OCT đoạn trước không xâm lấn, dễ lặp lại và thích hợp để theo dõi. Lý tưởng nhất là sử dụng bổ sung cho nhau.
Lựa chọn điều trị được quyết định theo từng bước dựa trên loại nang, kích thước và sự hiện diện của biến chứng.
| Tình trạng nang | Điều trị khuyến cáo |
|---|---|
| Nhỏ, không triệu chứng | Theo dõi |
| Trung bình, không cản trục thị giác | Laser/hút |
| Lớn, có biến chứng | Phẫu thuật cắt bỏ |
Theo dõi là phương pháp cơ bản đối với nang biểu mô sắc tố nguyên phát nhỏ, không triệu chứng. Ngay cả khi theo dõi 10 năm, thoái triển tự nhiên và ổn định thường gặp.
Laser Nd:YAG: Nhằm làm xẹp nang bằng cách đục thủng thành nang. Hiệu quả với nang nhỏ, nhưng tỷ lệ tái phát cao ở nang lớn. Ở nang IPE gia đình (3 thế hệ), không tái phát trong 9 tháng sau một lần bắn 0,3-1,0 mJ. 4) Ở hai ca anh chị em ruột, sự ổn định trong 2 năm được xác nhận bằng laser Nd:YAG (1,0 mJ). 10)
Laser Argon: Đôi khi được sử dụng cho nang mô đệm và nang sau phẫu thuật.
Quang đông laser diode nội soi: Báo cáo một trường hợp với 196 điểm, 215 mW, 50 ms dưới nội soi tiền phòng, sau đó cắt bỏ thành trước nang bằng dao cắt dịch kính. 1)
Hút và làm xẹp nang bằng kim 30G. Để ngăn tái phát, cần điều trị bổ trợ.
Truyền ethanol tuyệt đối: Phương pháp đã được thiết lập bằng cách tiêm vào khoang nang để phá hủy biểu mô. Thách thức bao gồm khó khăn trong việc mua thương mại và độc tính.
Tiêm Mitomycin C (MMC): Đã báo cáo liệu pháp ba bước kết hợp hút, tiêm mitomycin C (0,0002 mg/mL, 5 phút), cắt bỏ thành trước bằng dao cắt dịch kính, và đốt thành sau. Hai đường rạch rộng 1 mm không cần cắt mống mắt, không tái phát sau 6 tháng. 5)
Tiêm keo fibrin (TISSEEL VH): Sau khi hút, fibrinogen và thrombin pha loãng (1:10) được tiêm vào khoang nang để dính thành nang. Nam 61 tuổi (nang 4,20×7,56×8,22 mm) thị lực cải thiện từ 20/200 lên 20/30, không tái phát sau 3 tháng. 6)
Bóc tách chất nhầy (visco-dissection) + cắt bỏ nang + cắt mống mắt hình quạt: Được sử dụng cho nang lớn và trường hợp trẻ sơ sinh (nang hai bên ở trẻ 1 tháng tuổi). 3)
Cắt bỏ hỗ trợ nhuộm xanh trypan: Hút bằng kim 27G → Tiêm 0,06% xanh trypan trong 40 giây (hình ảnh nhuộm) → Cắt bỏ bằng kẹp và dao cắt dịch kính 23G. Không tái phát sau 7 ngày phẫu thuật. 7)
Phẫu thuật cắt bỏ ở trẻ em có hỗ trợ keo fibrin (hướng dẫn miOCT): Hút 2/3 thể tích bằng kim 31G → tiêm keo fibrin (0,04 mL) và làm đông → cắt bỏ en bloc. Hai trẻ sơ sinh (6 tháng và 3 tháng tuổi) không tái phát sau 2,5 năm và 3 tháng. Giải phẫu bệnh: biểu mô vảy không sừng hóa (trường hợp 1), biểu mô hình khối với đại thực bào chứa sắc tố (trường hợp 2). 8)
Thực hiện DMEK đồng thời: Khi tổn thương nội mô giác mạc do nang tiến triển, có báo cáo về việc thực hiện quang đông laser diode + cắt bỏ bằng dao cắt dịch kính + ghép DMEK trong một thì, không tái phát trong 6 tháng và cải thiện BCVA lên 20/25. 1)
Hút đơn thuần để lại tế bào biểu mô trong thành nang, dẫn đến tỷ lệ tái phát cao. Để ngăn ngừa tái phát, nên kết hợp bơm rửa ethanol khan, tiêm mitomycin C, keo fibrin và đốt laser.
Xảy ra do sự tách rời hai lớp biểu mô sắc tố (lớp trước và lớp sau) ở phần sau của mống mắt. Dịch tích tụ giữa các lớp bị tách rời, tạo thành nang.
Bắt nguồn từ phần còn lại của mô ngoại bì (ectodermal rest). Thành trong chứa các tế bào sản xuất chất nhầy, và chất nhầy được tiết ra (mucopolysaccharide) có thể làm tắc nghẽn đường thoát thủy dịch, gây ra bệnh tăng nhãn áp do chất nhầy (mucogenic glaucoma).
Các tế bào biểu mô kết mạc và giác mạc xâm nhập vào tiền phòng qua vết thương do chấn thương hoặc phẫu thuật, sau đó tăng sinh và phát triển. Khi tiến triển, các tế bào này bao phủ rộng rãi nội mô giác mạc, mống mắt và góc tiền phòng, dẫn đến bệnh tăng nhãn áp kháng trị và suy nội mô giác mạc. Vì các tế bào xâm nhập vẫn duy trì khả năng bài tiết biểu mô chức năng, nang tiếp tục phát triển.
Đột biến ACTA2 (α-actin cơ trơn) và MYH11 (chuỗi nặng myosin cơ trơn) gây rối loạn chức năng cơ trơn. Sự suy giảm chức năng của các protein này biểu hiện trong mô cơ trơn của cơ thắt mống mắt và cơ giãn đồng tử được cho là thúc đẩy hình thành nang. 4)
Liên quan đến nang biểu mô sắc tố ở rìa đồng tử (gọi là flocculi), nguy cơ biến cố động mạch chủ ở người mang đột biến ACTA2 ước tính lên tới 75% ở tuổi 85, và tầm soát tim mạch được khuyến cáo mạnh mẽ. 4)
Đã có sự chuyển dịch từ phẫu thuật cắt bỏ thông thường sang các kỹ thuật bảo tồn mô hơn.
Duphare và cộng sự (2022) đã thực hiện hút hỗ trợ bằng keo fibrin cho một nang mô đệm hậu phẫu lớn (4,20×7,56×8,22 mm) và báo cáo không tái phát sau 3 tháng với thị lực 20/30. Keo fibrin được coi là một lựa chọn thay thế đầy hứa hẹn so với ethanol tuyệt đối hoặc chất xơ hóa. 6)
Arnold và cộng sự (2022) đã thực hiện phẫu thuật một thì cho nang mống mắt tái phát kèm rối loạn nội mô giác mạc, sử dụng đông quang laser diode nội soi + cắt bỏ bằng dao cắt dịch kính 25G + ghép DMEK. Sau 6 tháng phẫu thuật, không tái phát nang, thị lực chỉnh kính 20/25. 1)
Rashid và cộng sự (2025) báo cáo cắt bỏ khối với hỗ trợ keo fibrin hướng dẫn miOCT ở trẻ nhũ nhi (6 tháng và 3 tháng tuổi). Kỹ thuật mới này cho phép cắt bỏ khối trong khi kiểm tra sự lấp đầy keo fibrin trong nang bằng OCT trong mổ, không tái phát trong tối đa 2,5 năm. 8)
Mối liên quan giữa nang biểu mô sắc tố gia đình và đột biến gen ACTA2/MYH11 đang trở nên rõ ràng. 4) Có ý kiến chuyên gia khuyến nghị xét nghiệm di truyền, đánh giá tim mạch lớn và sàng lọc gia đình cho tất cả các trường hợp. Trong tương lai, hy vọng sẽ thiết lập các chương trình sàng lọc có hệ thống cho người mang đột biến gen.
Định lượng mật độ quang học của dịch nang bằng phân tích ImageJ trên OCT đoạn trước có tiềm năng ứng dụng trong đánh giá đặc tính dịch (phân biệt dịch nội nhãn và chất nhầy). 9)