کیست اپیتلیوم رنگدانهدار
محل: معمولاً از لبه مردمک تا پشت عنبیه.
ظاهر: دیواره کیست نیمهشفاف تا قهوهای صاف. در اثر جدا شدن دو لایه اپیتلیوم رنگدانهدار ایجاد میشود.
ویژگی: اغلب کوچک و پایدار است.

کیست عنبیه (iris cyst) یک ساختار کیسهمانند حاوی مایع است که در داخل عنبیه یا روی سطح آن ایجاد میشود.
خلاصه اپیدمیولوژی و طبقهبندی
کیست عنبیه به دو نوع اولیه و ثانویه تقسیم میشود. نوع اولیه شامل کیست اپیتلیوم رنگدانهدار عنبیه (IPE) و کیست استرومایی است و نوع ثانویه شامل کیست کاشت اپیتلیال پس از ضربه یا جراحی (implantation cyst) و کیست ناشی از دارو میباشد. در میان انواع اولیه، کیست استرومایی ۱۱٪ از کل کیستهای عنبیه را تشکیل میدهد. 3)
کیستهای ثانویه در بزرگسالان اغلب ناشی از ضربه یا جراحی داخل چشمی هستند. کیستهایی که در کودکان و جوانان به سرعت بزرگ میشوند، اغلب از نوع استرومایی هستند. کیست اپیتلیوم رنگدانهدار خلفی شایعتر است و معمولاً کوچک، بدون علامت و نیازمند درمان نیست.
کیست اپیتلیوم رنگدانهدار خانوادگی
موارد خانوادگی گزارش شده است. در یک خانواده، ۸ نفر از سه نسل کیست دوطرفه IPE در لبه مردمک داشتند و الگوی وراثت اتوزومال غالب تأیید شد. 4) در این بیماری، ارتباط با جهشهای ACTA2 و MYH11 (آنوریسم آئورت سینهای و تشریح خانوادگی؛ FTAAD) مطرح شده است و ارزیابی قلب و عروق بزرگ توصیه میشود. 4)
کیست عنبیه تقریباً همیشه یک ضایعه خوشخیم است. با این حال، گاهی نیاز به افتراق از ملانوم عنبیه یا تودههای جامد وجود دارد و با UBM یا OCT بخش قدامی ساختار داخلی بررسی میشود. اگر ویژگیهای مشکوک به تومور (اجزای جامد، رنگدانه، عروق غیرطبیعی) وجود نداشته باشد، اغلب با مشاهده پیگیری میشود.
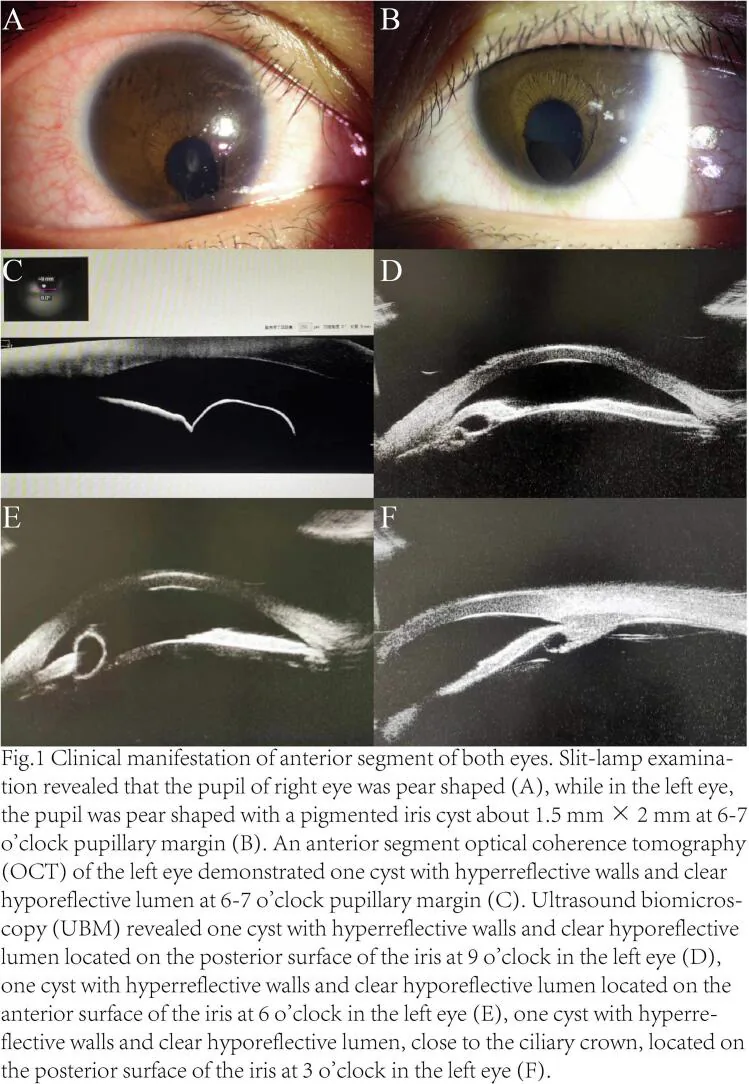
کیست اپیتلیوم رنگدانهدار
محل: معمولاً از لبه مردمک تا پشت عنبیه.
ظاهر: دیواره کیست نیمهشفاف تا قهوهای صاف. در اثر جدا شدن دو لایه اپیتلیوم رنگدانهدار ایجاد میشود.
ویژگی: اغلب کوچک و پایدار است.
کیست استرومایی
محل: درون استرومای عنبیه.
ظاهر: پر از مایع شفاف تا کدر. منشأ اکتودرمال نابجا و حاوی سلولهای تولیدکننده موسین.
عوارض: گلوکوم موسینوژنیک (انسداد خروج زلالیه توسط مواد موسینی).
کیست ثانویه (کاشت اپیتلیال): پس از تروما یا جراحی ایجاد میشود. رشد سریع داشته و میتواند باعث آسیب اندوتلیوم قرنیه و گلوکوم شود. در UBM دیواره نازک با اکوی بالا دیده میشود. 2)
اختلال اندوتلیوم قرنیه: کیستهای بزرگ با تماس و فشار بر سطح اندوتلیوم قرنیه باعث ادم قرنیه و آسیب سلولهای اندوتلیال میشوند. در گزارش یک مرد ۵۸ ساله، کیست یک سوم حجم اتاق قدامی را اشغال کرده و مستقیماً با اندوتلیوم تماس داشت و حدت بینایی اصلاحشده به ۰٫۳ کاهش یافته بود.1)
جداشدگی در اتاق قدامی: کیست اپیتلیوم رنگدانهدار ممکن است در اتاق قدامی جدا شده و به صورت کیست شناور آزاد در اتاق قدامی مشاهده شود.9)
در معاینه با لامپ شکافی، شفافیت و سطح صاف کیست تأیید میشود و با UBM یا OCT بخش قدامی، محتویات مایع داخلی بررسی میگردد. رنگدانهگذاری، اجزای جامد، عروق غیرطبیعی و رشد سریع نشانههای بدخیمی هستند. ارزیابی جریان خون داخلی با داپلر رنگی با فرکانس بالا به تشخیص افتراقی کمک میکند.
در بسیاری از موارد علت ناشناخته است. کیستهای بینابینی از بقایای اکتودرمی (ectodermal rest) منشأ میگیرند.
کیست اپیتلیوم رنگدانهدار خانوادگی: ارتباط با جهشهای ژن ACTA2 و MYH11 گزارش شده است. گرفتن سابقه خانوادگی مهم است. 4)
روش تشخیص استاندارد و مفیدترین روش برای افتراق از تومور جامد است. با پروب فراصوت ۵۰ مگاهرتز، دیواره نازک و پر شدن حفره داخلی با مایع در داخل استرومای عنبیه تأیید میشود. 3)
Joshi و همکاران (2022) گزارش کردند که در کیستهای بینابینی مادرزادی دوطرفه (در یک ماهگی)، UBM (50 مگاهرتز) کیستهایی با دیواره نازک و حفره روشن را نشان داد و برای رد تومور جامد مفید بود. 3)
زاویه بسته، حداکثر ضخامت عنبیه، ضخامت جسم مژگانی، خمیدگی خلفی IPE و جابجایی قدامی نیز ارزیابی میشوند.
به عنوان آزمایش کمکی برای UBM استفاده میشود. دیواره کیست با بازتاب بالا و حفره داخلی با بازتاب پایین را نشان میدهد. 9)
هو و همکاران گزارش کردند که در کیستهای آزاد IPE، AS-OCT دیواره با بازتاب بالا و حفره داخلی با بازتاب پایین را نشان میدهد و چگالی نوری مایع کیست اندازهگیری شده با ImageJ معادل مایع داخل چشم (21.5) بود. 9)
جریان خون داخل کیست را ارزیابی کرده و برای افتراق از ضایعات عروقی (همانژیوم، AVM) مفید است. 2)
برای پایش تغییرات در طول زمان استفاده میشود. وجود بسته شدن زاویه، پراکندگی رنگدانه و پلهای عروقی بررسی میشود.
معمولاً ضروری نیست. در صورت انجام، هایپرفلورسانس بدون نشت رنگدانه مشاهده شود، با کیست مطابقت دارد.
| آزمایش | کاربرد اصلی | ویژگی |
|---|---|---|
| UBM | تشخیص استاندارد | تشخیص افتراقی از توده جامد |
| OCT بخش قدامی | کمکی و پیگیری | غیرتهاجمی |
| داپلر رنگی | ارزیابی جریان خون | رد ضایعات عروقی |
سیتولوژی مایع آسپیره با هدف رد یافتههای بدخیم انجام میشود. در نمونههای بافت فیبرینی، اپیتلیوم سنگفرشی غیرکراتینه (کیست تروماتیک) یا اپیتلیوم مکعبی (ماکروفاژهای حاوی رنگدانه) مشاهده میشود. 8)
UBM میتواند بخش خلفی (جسم مژگانی و زاویه عنبیه-قرنیه) را تصویربرداری کند، بنابراین به عنوان معاینه استاندارد توصیه میشود. OCT بخش قدامی چشم غیرتهاجمی است و به راحتی قابل تکرار بوده و برای پیگیری مناسب است. استفاده مکمل از هر دو روش ایدهآل است.
انتخاب درمان به صورت مرحلهای بر اساس نوع کیست، اندازه و وجود عوارض تعیین میشود.
| وضعیت کیست | درمان توصیهشده |
|---|---|
| کوچک و بدون علامت | پیگیری |
| متوسط، بدون انسداد محور بینایی | لیزر/آسپیراسیون |
| بزرگ با عوارض | برداشت جراحی |
کیستهای کوچک و بدون علامت اپیتلیوم رنگدانهدار اولیه معمولاً تحت نظر گرفته میشوند. حتی در موارد پیگیری ۱۰ ساله، پسرفت خودبهخودی یا پایدار ماندن شایع است.
لیزر Nd:YAG: هدف آن ایجاد سوراخ در دیواره کیست برای تخلیه آن است. در کیستهای کوچک مؤثر است، اما در کیستهای بزرگ میزان عود بالاست. در کیستهای IPE خانوادگی (سه نسل)، یک بار تابش با ۰.۳ تا ۱.۰ میلیژول به مدت ۹ ماه بدون عود گزارش شده است.4) در دو خواهر و برادر، لیزر Nd:YAG (۱.۰ میلیژول) به مدت ۲ سال پایداری را نشان داد.10)
لیزر آرگون: گاهی برای کیستهای بینابینی و کیستهای پس از جراحی استفاده میشود.
لیزر اندوفتوکوآگولاسیون دیودی: در یک گزارش، پس از تابش ۱۹۶ نقطه با ۲۱۵ میلیوات و ۵۰ میلیثانیه تحت دید مستقیم بخش قدامی، دیواره قدامی کیست با کاتر ویترکتومی برداشته شد.1)
محتوای کیست با سوزن 30G آسپیره و تخلیه میشود. برای جلوگیری از عود، درمان کمکی لازم است.
پرفیوژن با اتانول بیآب: روشی اثباتشده که با تزریق به داخل حفره کیست، اپیتلیوم را تخریب میکند. مشکلات آن شامل دشواری تهیه تجاری و سمیت است.
تزریق میتومایسین C (MMC): به عنوان درمان سهگانه، ترکیبی از آسپیراسیون، تزریق میتومایسین C (0.0002 mg/mL به مدت 5 دقیقه)، برداشتن دیواره قدامی با ویترکتوم، و سوزاندن دیواره خلفی گزارش شده است. با دو برش به عرض 1 میلیمتر بدون نیاز به ایریدکتومی، پس از 6 ماه عود مشاهده نشد. 5)
تزریق چسب فیبرین (TISSEEL VH): پس از آسپیراسیون، فیبرینوژن و ترومبین رقیقشده (1:10) به داخل حفره کیست تزریق میشود تا دیواره کیست چسبانده شود. در یک مرد 61 ساله با کیست 4.20×7.56×8.22 میلیمتر، بینایی از 20/200 به 20/30 بهبود یافت و پس از 3 ماه عود نداشت. 6)
تشریح ویسکوالاستیک (visco-dissection) + برداشت کیست + ایریدکتومی بادبزنی: برای کیستهای بزرگ و موارد نوزادی (کیست دوطرفه در یک ماهگی) استفاده شده است. 3)
برداشت با کمک رنگآمیزی تریپان بلو: آسپیراسیون با سوزن 27G → تزریق 0.06% تریپان بلو به مدت 40 ثانیه (رنگآمیزی برای تجسم) → برداشت با پنس + کاتر ویتره 23G. بدون عود پس از 7 روز. 7)
برداشت کودکان با کمک چسب فیبرین (تحت هدایت miOCT): آسپیراسیون 2/3 حجم با سوزن 31G → تزریق چسب فیبرین (0.04 میلیلیتر) و سفت شدن → برداشت یکپارچه (en bloc). در دو نوزاد (6 ماهه و 3 ماهه) بدون عود پس از 2.5 سال و 3 ماه. پاتولوژی: اپیتلیوم سنگفرشی غیرکراتینیزه طبقهای (مورد 1)، اپیتلیوم مکعبی + ماکروفاژهای حاوی رنگدانه (مورد 2). 8)
انجام همزمان DMEK: در موارد آسیب پیشرونده اندوتلیوم قرنیه ناشی از کیست، انعقاد نوری با لیزر اندودایود + برداشت با کاتر ویتره + پیوند DMEK به صورت یک مرحلهای انجام شده و پس از 6 ماه بدون عود و بهبود BCVA به 20/25 گزارش شده است. 1)
آسپیراسیون به تنهایی به دلیل باقی ماندن سلولهای اپیتلیال دیواره کیست، با نرخ بالای عود همراه است. برای پیشگیری از عود، ترکیبی از پرفیوژن اتانول مطلق، تزریق میتومایسین C، چسب فیبرین و سوزاندن با لیزر توصیه میشود.
این کیست در اثر جداشدن دو لایه اپیتلیوم رنگدانهدار (لایه قدامی و خلفی) در پشت عنبیه ایجاد میشود. مایع بین لایههای جدا شده جمع شده و کیست را تشکیل میدهد.
این کیست از باقیماندههای بافت اکتودرمی (ectodermal rest) منشأ میگیرد. دیواره داخلی آن دارای سلولهای تولیدکننده موسین است و موسین ترشح شده (موکوپلیساکارید) میتواند مسیر خروج زلالیه را مسدود کرده و باعث گلوکوم موسینوژنیک شود.
سلولهای اپیتلیال ملتحمه و قرنیه از طریق زخم یا برش جراحی وارد اتاق قدامی شده، تکثیر و بزرگ میشوند. با پیشرفت، سطح وسیعی از اندوتلیوم قرنیه، عنبیه و زاویه را میپوشانند و باعث گلوکوم مقاوم به درمان و نارسایی اندوتلیوم قرنیه میشوند. از آنجایی که سلولهای مهاجر توانایی ترشح اپیتلیال عملکردی را حفظ میکنند، کیست به طور مداوم بزرگ میشود.
جهشهای ACTA2 (α-اکتین عضله صاف) و MYH11 (زنجیره سنگین میوزین عضله صاف) باعث اختلال عملکرد عضله صاف میشوند. کاهش عملکرد این پروتئینها که در بافت عضله صاف اسفنکتر عنبیه و گشادکننده عنبیه بیان میشوند، تصور میشود که تشکیل کیست را تسهیل میکند. 4)
در ارتباط با کیستهای اپیتلیال رنگدانهدار لبه مردمک (به اصطلاح flocculi)، خطر رویدادهای آئورتی در ناقلان جهش ACTA2 تا سن ۸۵ سالگی حدود ۷۵٪ تخمین زده میشود و غربالگری قلبی-عروقی به شدت توصیه میگردد. 4)
از برداشت جراحی سنتی به سمت تکنیکهای بافتنگهدارندهتر تغییر جهت داده شده است.
Duphare و همکاران (2022) برای یک کیست بینابینی بزرگ پس از جراحی (۴.۲۰×۷.۵۶×۸.۲۲ میلیمتر) آسپیراسیون با کمک چسب فیبرین انجام دادند و پس از ۳ ماه عدم عود و دید ۲۰/۳۰ گزارش کردند. چسب فیبرین به عنوان جایگزینی برای اتانول مطلق یا مواد اسکلروزان امیدوارکننده تلقی میشود. 6)
Arnold و همکاران (2022) جراحی یک مرحلهای شامل فتوکواگولاسیون با لیزر دیود اندو + برداشتن با کاتر ویترکتومی 25G + پیوند DMEK را برای کیست عنبیه عودکننده همراه با اختلال اندوتلیال قرنیه انجام دادند. پس از 6 ماه، هیچ عود کیستی مشاهده نشد و حدت بینایی اصلاحشده 20/25 بود. 1)
Rashid و همکاران (2025) برداشت en bloc با کمک چسب فیبرین تحت هدایت miOCT را در موارد نوزادی (سن 6 و 3 ماه) گزارش کردند. این تکنیک جدید امکان برداشت یکتکه را با تأیید پر شدن کیست با چسب فیبرین در حین عمل با OCT فراهم میکند و تا 2.5 سال بدون عود تأیید شده است. 8)
ارتباط بین کیستهای اپیتلیال رنگدانهدار خانوادگی و جهشهای ژن ACTA2/MYH11 در حال روشن شدن است. 4) برخی نظرات تخصصی آزمایش ژنتیک، ارزیابی قلبی-عروقی و غربالگری خانوادگی را برای همه موارد توصیه میکنند. انتظار میرود در آینده برنامه غربالگری سیستماتیک برای ناقلان جهش ژنی ایجاد شود.
کمیسازی چگالی نوری مایع کیست با استفاده از تحلیل ImageJ از OCT بخش قدامی، پتانسیل کاربرد در ارزیابی ماهیت مایع داخل کیست (تشخیص مایع داخل چشمی از مخاط) را نشان میدهد. 9)