ถุงน้ำของเยื่อบุผิวเม็ดสี
ตำแหน่ง: โดยทั่วไปจากขอบม่านตาถึงผิวด้านหลังของม่านตา
ลักษณะ: ผนังถุงน้ำเรียบ กึ่งโปร่งใสถึงสีน้ำตาล เกิดจากการแยกตัวของเยื่อบุผิวเม็ดสีสองชั้น
ลักษณะ: มีขนาดเล็กและมักคงที่

ซีสต์ม่านตา (iris cyst) เป็นคำทั่วไปสำหรับโครงสร้างคล้ายถุงที่บรรจุของเหลวซึ่งเกิดขึ้นภายในม่านตาหรือบนผิวม่านตา
สรุประบาดวิทยาและการจำแนกประเภท
ถุงน้ำม่านตาแบ่งออกเป็นชนิดปฐมภูมิและทุติยภูมิ ชนิดปฐมภูมิรวมถึงถุงน้ำของเยื่อบุผิวเม็ดสีม่านตา (IPE) และถุงน้ำสโตรมา ส่วนชนิดทุติยภูมิรวมถึงถุงน้ำจากการฝังตัวของเยื่อบุผิวหลังการบาดเจ็บหรือการผ่าตัด (implantation cyst) และถุงน้ำที่เกิดจากยา ในชนิดปฐมภูมิ ถุงน้ำสโตรมาคิดเป็น 11% ของถุงน้ำม่านตาทั้งหมด 3)
ซีสต์ทุติยภูมิในผู้ใหญ่มักเกิดจากการบาดเจ็บหรือการผ่าตัดภายในลูกตา ซีสต์ที่โตเร็วในเด็กและวัยรุ่นส่วนใหญ่เป็นซีสต์สโตรมา ซีสต์ของเยื่อบุผิวรงควัตถุส่วนหลังพบได้บ่อยกว่า โดยปกติมีขนาดเล็ก ไม่มีอาการ และไม่ต้องการการรักษา.
ถุงน้ำเยื่อบุผิวที่มีเม็ดสีชนิด familial
มีรายงานกรณีที่เกิดในครอบครัว ในครอบครัวหนึ่ง สมาชิก 8 คนจาก 3 รุ่นมีถุงน้ำ IPE ที่ขอบม่านตาทั้งสองข้าง และได้รับการยืนยันรูปแบบการถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ 4) โรคนี้มีความสัมพันธ์กับการกลายพันธุ์ของ ACTA2 และ MYH11 (โป่งพองและผ่าของหลอดเลือดแดงใหญ่ทรวงอกในครอบครัว; FTAAD) ดังนั้นจึงแนะนำให้ประเมินระบบหัวใจและหลอดเลือด 4)
ซีสต์ของม่านตาเป็นรอยโรคที่ไม่ร้ายแรงเกือบทั้งหมด อย่างไรก็ตาม อาจจำเป็นต้องแยกจากมะเร็งเมลาโนมาของม่านตาหรือก้อนเนื้อแข็ง และยืนยันโครงสร้างภายในด้วย UBM หรือ OCT ส่วนหน้าของตา หากไม่มีลักษณะที่สงสัยว่าเป็นเนื้องอก (ส่วนประกอบแข็ง การมีเม็ดสี หลอดเลือดผิดปกติ) ส่วนใหญ่จะติดตามด้วยการสังเกต
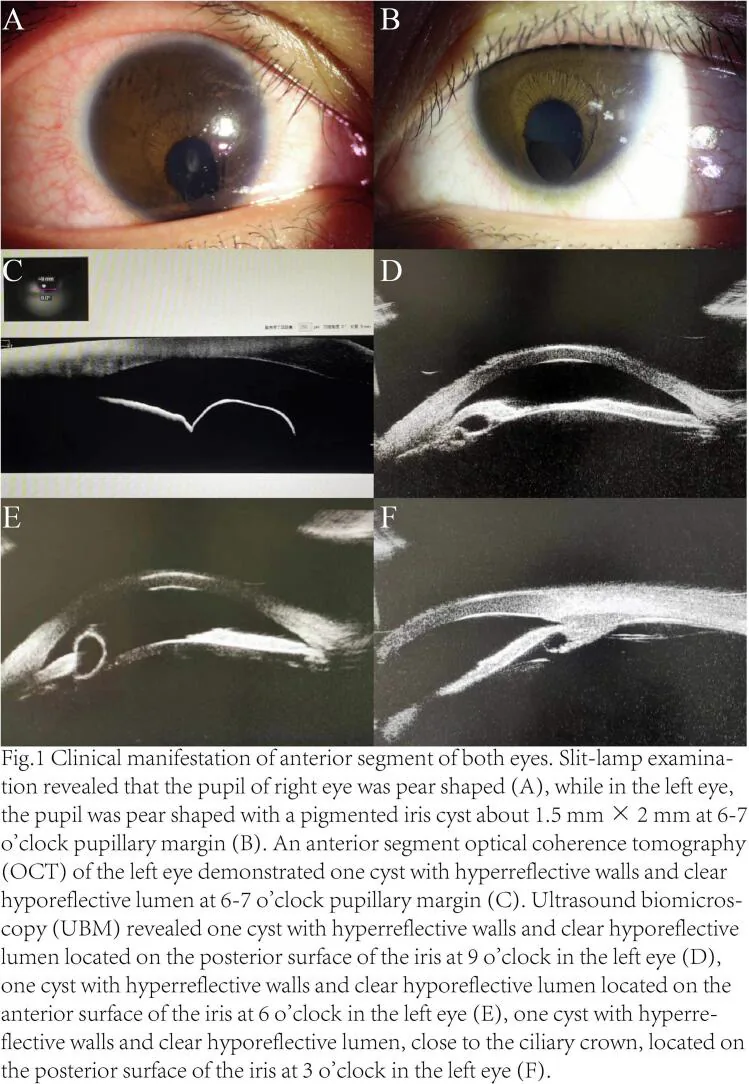
ถุงน้ำของเยื่อบุผิวเม็ดสี
ตำแหน่ง: โดยทั่วไปจากขอบม่านตาถึงผิวด้านหลังของม่านตา
ลักษณะ: ผนังถุงน้ำเรียบ กึ่งโปร่งใสถึงสีน้ำตาล เกิดจากการแยกตัวของเยื่อบุผิวเม็ดสีสองชั้น
ลักษณะ: มีขนาดเล็กและมักคงที่
ถุงน้ำในสโตรมา
ตำแหน่ง: ภายในสโตรมาของม่านตา
ลักษณะภายนอก: เต็มไปด้วยของเหลวใสถึงขุ่น ประกอบด้วยเซลล์ที่ผลิตเมือกซึ่งมีต้นกำเนิดจาก ectopic ectoderm
ภาวะแทรกซ้อน: โรคต้อหินจากเมือก (การอุดกั้นการไหลของ aqueous humor โดยสารเมือก)
ถุงน้ำทุติยภูมิ (epithelial implantation): เกิดขึ้นหลังการบาดเจ็บหรือการผ่าตัด โตเร็ว อาจทำให้เกิดความเสียหายต่อ endothelial ของกระจกตาและต้อหิน ผนังบางและมีคลื่นเสียงสะท้อนสูงในการตรวจ UBM 2)
ความผิดปกติของเอ็นโดทีเลียมกระจกตา: การสัมผัสและกดทับของถุงน้ำขนาดใหญ่บนผิวเอ็นโดทีเลียมกระจกตาทำให้เกิดอาการบวมน้ำที่กระจกตาและความเสียหายต่อเซลล์เอ็นโดทีเลียม ในรายงานชายอายุ 58 ปี ถุงน้ำกินพื้นที่ 1/3 ของปริมาตรช่องหน้าม่านตาและสัมผัสกับเอ็นโดทีเลียมโดยตรง ทำให้ค่าสายตาที่แก้ไขแล้วลดลงเหลือ 0.3 1)
การหลุดลอยในช่องหน้าม่านตา: ถุงน้ำของเยื่อบุผิวเม็ดสีอาจหลุดลอยเข้าไปในช่องหน้าม่านตาและสังเกตพบเป็นถุงน้ำลอยอิสระในช่องหน้าม่านตา 9)
การตรวจด้วยหลอดกรีดยืนยันความโปร่งแสงและพื้นผิวเรียบของถุงน้ำ และ UBM หรือ OCT ส่วนหน้าตายืนยันส่วนประกอบของเหลวภายใน การมีเม็ดสี ส่วนประกอบแข็ง หลอดเลือดผิดปกติ และการเติบโตอย่างรวดเร็วเป็นสัญญาณที่สงสัยว่าเป็นมะเร็ง การประเมินการไหลเวียนเลือดภายในด้วย Doppler สีความถี่สูงช่วยในการวินิจฉัยแยกโรค
มักไม่ทราบสาเหตุ ถุงน้ำในเนื้อเยื่อคั่นกลางมีต้นกำเนิดจากเศษเนื้อเยื่อ ectodermal (ectodermal rest)
ถุงน้ำเยื่อบุผิวเม็ดสีชนิด familial: มีรายงานความสัมพันธ์กับการกลายพันธุ์ของยีน ACTA2 และ MYH11 การซักประวัติครอบครัวมีความสำคัญ 4)
วิธีการวินิจฉัยมาตรฐาน มีประโยชน์มากที่สุดในการแยกความแตกต่างจากก้อนเนื้อแข็ง ใช้หัวตรวจอัลตราซาวนด์ความถี่ 50 MHz เพื่อยืนยันผนังบางและโพรงที่เต็มไปด้วยของเหลวภายในสโตรมาของม่านตา 3)
Joshi และคณะ (2022) รายงานว่า UBM (50 MHz) ในถุงน้ำคั่นระหว่างข้างทั้งสองข้างแต่กำเนิด (อายุ 1 เดือน) แสดงถุงน้ำที่มีผนังบางและช่องใส มีประโยชน์ในการแยกก้อนเนื้อแข็งออก 3)
นอกจากนี้ยังประเมินมุมปิด ความหนาสูงสุดของม่านตา ความหนาของซิลิอารีบอดี การโค้งงอของชั้นเม็ดสีม่านตา และการเคลื่อนไปข้างหน้า
ใช้เป็นการตรวจเสริมสำหรับ UBM แสดงรูปแบบการสะท้อนสูงที่ผนังถุงน้ำและการสะท้อนต่ำภายในโพรง 9)
Ho และคณะรายงานว่าในถุงน้ำ IPE ชนิดอิสระ AS-OCT แสดงผนังสะท้อนแสงสูงและช่องภายในสะท้อนแสงต่ำ และค่าความหนาแน่นเชิงแสงของของเหลวในถุงน้ำที่วัดด้วย ImageJ เทียบเท่ากับของเหลวในลูกตา (21.5) 9)
ประเมินการไหลเวียนเลือดภายในถุงน้ำ มีประโยชน์ในการแยกโรคจากรอยโรคหลอดเลือด (hemangioma, AVM) 2)
ใช้เพื่อติดตามการเปลี่ยนแปลงเมื่อเวลาผ่านไป ตรวจสอบว่ามีการปิดมุม การกระจายของเม็ดสี หรือสะพานหลอดเลือดหรือไม่
โดยปกติไม่จำเป็น หากตรวจพบการเรืองแสงมากเกินไปโดยไม่มีการรั่วของสีในระหว่างการตรวจ แสดงว่าตรงกับถุงน้ำ
| การตรวจ | การใช้งานหลัก | ลักษณะเฉพาะ |
|---|---|---|
| UBM | การวินิจฉัยมาตรฐาน | การแยกจากก้อนเนื้อแข็ง |
| OCT ส่วนหน้าตา | ช่วยเหลือและติดตามผล | ไม่รุกราน |
| ดอปเปลอร์สี | การประเมินการไหลเวียนของเลือด | การแยกโรครอยโรคหลอดเลือด |
การตรวจเซลล์วิทยาของของเหลวที่ดูดออกมามีวัตถุประสงค์เพื่อแยกโรคร้าย ในชิ้นเนื้อเยื่อไฟบรินจะพบเยื่อบุผิวสความัสแบบหลายชั้นที่ไม่มีการสร้างเคราติน (ถุงน้ำจากการบาดเจ็บ) หรือเยื่อบุผิวรูปลูกบาศก์ (มาโครฟาจที่มีเม็ดสี) 8)
แนะนำให้ใช้ UBM เป็นการตรวจมาตรฐานเนื่องจากสามารถมองเห็นส่วนหลัง (ซิลิอารีบอดีและมุม) OCT ส่วนหน้าตาไม่รุกราน ทำซ้ำได้ง่าย และเหมาะสำหรับการติดตามผล ควรใช้ทั้งสองอย่างเสริมกัน
การเลือกการรักษาจะพิจารณาเป็นขั้นตอนตามชนิดของถุงน้ำ ขนาด และภาวะแทรกซ้อน
| สภาพของถุงน้ำ | การรักษาที่แนะนำ |
|---|---|
| ขนาดเล็ก ไม่มีอาการ | เฝ้าสังเกต |
| ขนาดกลาง ไม่กั้นแนวการมองเห็น | เลเซอร์/ดูด |
| ขนาดใหญ่ มีภาวะแทรกซ้อน | ตัดออกด้วยการผ่าตัด |
การเฝ้าสังเกตเป็นพื้นฐานสำหรับถุงน้ำเยื่อบุผิวเม็ดสีปฐมภูมิขนาดเล็กที่ไม่มีอาการ แม้ในกรณีที่เฝ้าสังเกตนาน 10 ปี การหายไปเองและการคงที่ก็พบได้บ่อย
เลเซอร์ Nd:YAG: มีเป้าหมายเพื่อทำให้ถุงน้ำยุบตัวโดยการเจาะผนังถุงน้ำ มีประสิทธิภาพในถุงน้ำขนาดเล็ก แต่อัตราการกลับเป็นซ้ำสูงในถุงน้ำขนาดใหญ่ ในถุงน้ำ IPE ชนิด familial (3 รุ่น) ไม่มีการกลับเป็นซ้ำนาน 9 เดือนหลังการยิงครั้งเดียวที่ 0.3-1.0 mJ 4) ในผู้ป่วยพี่น้อง 2 ราย พบว่ามีความคงที่นาน 2 ปีหลังการรักษาด้วยเลเซอร์ Nd:YAG (1.0 mJ) 10)
เลเซอร์อาร์กอน: บางครั้งใช้สำหรับถุงน้ำในสโตรมาและถุงน้ำหลังผ่าตัด
การจี้แข็งด้วยเลเซอร์ไดโอดส่องกล้อง: มีรายงานกรณีที่ใช้ 196 จุด 215 mW 50 ms ภายใต้กล้องส่องมุมตา ตามด้วยการตัดผนังด้านหน้าของถุงน้ำด้วยเครื่องตัดวุ้นตา 1)
ดูดและยุบซีสต์ด้วยเข็ม 30G เพื่อป้องกันการกลับเป็นซ้ำ จำเป็นต้องมีการรักษาเสริม
การให้เอทานอลสัมบูรณ์: วิธีการที่ได้รับการยอมรับโดยการฉีดเข้าไปในโพรงซีสต์เพื่อทำลายเยื่อบุผิว ความท้าทายรวมถึงความยากในการหาซื้อในเชิงพาณิชย์และความเป็นพิษ
การฉีด Mitomycin C (MMC): มีรายงานการรักษาแบบสามขั้นตอนประกอบด้วยการดูด การฉีด mitomycin C (0.0002 มก./มล., 5 นาที) การตัดผนังด้านหน้าด้วย vitreous cutter และการจี้ผนังด้านหลัง แผลผ่าตัดสองแผลกว้าง 1 มม. โดยไม่ต้องตัดม่านตา ไม่มีการกลับเป็นซ้ำหลัง 6 เดือน 5)
การฉีดกาวไฟบริน (TISSEEL VH): หลังจากการดูด ฉีด fibrinogen และ thrombin เจือจาง (1:10) เข้าไปในโพรงซีสต์เพื่อยึดผนังซีสต์ ชายอายุ 61 ปี (ซีสต์ 4.20×7.56×8.22 มม.) การมองเห็นดีขึ้นจาก 20/200 เป็น 20/30 ไม่มีการกลับเป็นซ้ำหลัง 3 เดือน 6)
การแยกด้วยสารหนืด (visco-dissection) + การตัดถุงน้ำ + การตัดม่านตาแบบพัด: ใช้สำหรับถุงน้ำขนาดใหญ่และในทารก (ถุงน้ำทั้งสองข้างในทารกอายุ 1 เดือน) 3)
การตัดออกโดยใช้สีทริแพนบลูช่วย: ดูดด้วยเข็ม 27G → ฉีด 0.06% ทริแพนบลู 40 วินาที (เห็นสี) → ตัดออกด้วยคีมและเครื่องตัดวุ้นตา 23G. ไม่กลับเป็นซ้ำหลังผ่าตัด 7 วัน 7)
การตัดเนื้อออกในเด็กโดยใช้กาวไฟบรินช่วย (นำทางด้วย miOCT): ดูด 2/3 ของปริมาตรด้วยเข็ม 31G → ฉีดกาวไฟบริน (0.04 มล.) และทำให้แข็ง → ตัดออกเป็นก้อนเดียว (en bloc) ทารก 2 ราย (อายุ 6 เดือนและ 3 เดือน) ไม่มีการกลับเป็นซ้ำหลัง 2.5 ปีและ 3 เดือน พยาธิวิทยา: เยื่อบุผิวสความัสไม่สร้างเคราติน (รายที่ 1), เยื่อบุผิวคิวบอยด์ร่วมกับมาโครฟาจที่มีเม็ดสี (รายที่ 2) 8)
การทำ DMEK พร้อมกัน: เมื่อความเสียหายของเยื่อบุผนังกระจกตาจากถุงน้ำดำเนินไป มีรายงานการทำไดโอดเอนโดเลเซอร์โฟโตโคแอกกูเลชัน + การตัดออกด้วย vitreous cutter + การปลูกถ่าย DMEK ในคราวเดียว โดยไม่มีการกลับเป็นซ้ำใน 6 เดือน และ BCVA ดีขึ้นเป็น 20/25 1)
การดูดเพียงอย่างเดียวจะเหลือเซลล์เยื่อบุผิวในผนังถุงน้ำ ทำให้เกิดการกลับเป็นซ้ำสูง เพื่อป้องกันการกลับเป็นซ้ำ แนะนำให้รวมการล้างด้วยเอทานอลปราศจากน้ำ การฉีดไมโตมัยซินซี กาวไฟบริน และการจี้ด้วยเลเซอร์
เกิดจากการแยกตัวของเยื่อบุผิวเม็ดสีสองชั้น (ชั้นหน้าและชั้นหลัง) ที่ส่วนหลังของม่านตา ของเหลวจะสะสมระหว่างชั้นที่แยกออกจากกัน เกิดเป็นถุงน้ำ
มีต้นกำเนิดจากเนื้อเยื่อ ectodermal rest ผนังด้านในมีเซลล์ที่ผลิตเมือก และเมือก (mucopolysaccharide) ที่หลั่งออกมาอาจอุดตันทางระบายอารมณ์ขัน ทำให้เกิดโรคต้อหินจากเมือก (mucogenic glaucoma)
เซลล์เยื่อบุผิวของเยื่อบุตาและกระจกตาเคลื่อนเข้าไปในช่องหน้าผ่านทางบาดแผลจากอุบัติเหตุหรือการผ่าตัด จากนั้นเพิ่มจำนวนและขยายขนาด เมื่อดำเนินไป เซลล์เหล่านี้จะปกคลุมเอ็นโดทีเลียมกระจกตา ม่านตา และมุมช่องหน้าอย่างกว้างขวาง ทำให้เกิดโรคต้อหินที่รักษายากและเอ็นโดทีเลียมกระจกตาล้มเหลว เนื่องจากเซลล์ที่เคลื่อนเข้ามายังคงความสามารถในการหลั่งของเยื่อบุผิวตามหน้าที่ ถุงน้ำจึงขยายขนาดอย่างต่อเนื่อง
การกลายพันธุ์ของ ACTA2 (α-actin กล้ามเนื้อเรียบ) และ MYH11 (สายหนักไมโอซินกล้ามเนื้อเรียบ) ทำให้เกิดความผิดปกติของกล้ามเนื้อเรียบ การทำงานที่ลดลงของโปรตีนเหล่านี้ซึ่งแสดงออกในเนื้อเยื่อกล้ามเนื้อเรียบของกล้ามเนื้อหูรูดม่านตาและกล้ามเนื้อขยายรูม่านตาถือว่าส่งเสริมการเกิดถุงน้ำ 4)
ในส่วนที่เกี่ยวข้องกับถุงน้ำเยื่อบุผิวที่มีเม็ดสีที่ขอบรูม่านตา (ที่เรียกว่า flocculi) ความเสี่ยงของเหตุการณ์เกี่ยวกับหลอดเลือดแดงใหญ่ในพาหะของการกลายพันธุ์ ACTA2 คาดว่าจะสูงถึง 75% เมื่ออายุ 85 ปี และแนะนำให้ตรวจคัดกรองหัวใจและหลอดเลือดอย่างยิ่ง 4)
มีการเปลี่ยนแปลงจากการตัดออกด้วยการผ่าตัดแบบดั้งเดิมไปสู่เทคนิคที่สงวนเนื้อเยื่อมากขึ้น
Duphare และคณะ (2022) ทำการดูดด้วยความช่วยเหลือของกาวไฟบรินสำหรับถุงน้ำสโตรมาหลังผ่าตัดขนาดใหญ่ (4.20×7.56×8.22 มม.) และรายงานว่าไม่มีการกลับเป็นซ้ำหลังจาก 3 เดือน โดยมีสายตา 20/30 กาวไฟบรินถือเป็นทางเลือกที่มีแนวโน้มดีแทนเอทานอลสัมบูรณ์หรือสารทำให้เกิดเส้นโลหิตตีบ 6)
Arnold และคณะ (2022) ได้ทำการผ่าตัดในครั้งเดียวสำหรับถุงน้ำม่านตาที่กลับเป็นซ้ำร่วมกับความผิดปกติของเยื่อบุผนังกระจกตา โดยใช้การจี้แข็งด้วยเลเซอร์ไดโอดส่องกล้อง + การตัดออกด้วยเครื่องตัดวุ้นตา 25G + การปลูกถ่าย DMEK หลังผ่าตัด 6 เดือน ไม่พบการกลับเป็นซ้ำของถุงน้ำ ค่าสายตาที่แก้ไขแล้ว 20/25 1)
Rashid และคณะ (2025) รายงานการตัดออกเป็นก้อนเดียวโดยใช้กาวไฟบรินช่วยภายใต้การนำของ miOCT ในผู้ป่วยทารก (อายุ 6 เดือนและ 3 เดือน) เทคนิคใหม่นี้ช่วยให้ตัดออกเป็นก้อนเดียวพร้อมตรวจสอบการเติมกาวไฟบรินภายในถุงน้ำโดยใช้ OCT ระหว่างผ่าตัด และไม่พบการกลับเป็นซ้ำนานถึง 2.5 ปี 8)
ความสัมพันธ์ระหว่างถุงน้ำเยื่อบุผิวเม็ดสีในครอบครัวและการกลายพันธุ์ของยีน ACTA2/MYH11 เริ่มชัดเจนขึ้น 4) มีความเห็นจากผู้เชี่ยวชาญแนะนำให้ตรวจพันธุกรรม ประเมินหัวใจและหลอดเลือดใหญ่ และคัดกรองครอบครัวในทุกราย ในอนาคต คาดว่าจะมีการจัดตั้งโปรแกรมคัดกรองอย่างเป็นระบบสำหรับผู้ที่มีการกลายพันธุ์ทางพันธุกรรม
การวัดปริมาณความหนาแน่นเชิงแสงของของเหลวในถุงน้ำโดยการวิเคราะห์ ImageJ ของ OCT ส่วนหน้ามีศักยภาพในการประเมินลักษณะของของเหลว (แยกแยะของเหลวในลูกตากับเมือก) 9)