โรคต้อหินแต่กำเนิด ปฐมภูมิ (PCG) เป็นโรคแต่กำเนิดที่พบได้ยาก เกิดจากความผิดปกติของพัฒนาการของมุมห้องหน้า (trabecular dysgenesis) ทำให้การไหลออกของอารมณ์ขันน้ำ (aqueous humor) ถูกขัดขวางและความดันลูกตา เพิ่มขึ้น จัดเป็นรูปแบบที่เริ่มต้นเร็วของต้อหิน จากพัฒนาการ (developmental glaucoma)อุบัติการณ์ในคนผิวขาวคือ 1 ต่อ 12,000-18,000 การเกิด และเพิ่มขึ้น 5-10 เท่าในกรณีการแต่งงานในเครือญาติ1) ในญี่ปุ่น มีรายงานการเกิด 1.8-2.4 รายต่อ 100,000 การเกิด
อาการเริ่มแรกที่เป็นลักษณะเฉพาะคือสามอาการ: กลัวแสง (photophobia), น้ำตาไหล (lacrimation), และหนังตากระตุก (blepharospasm) ความดันลูกตา ที่เพิ่มขึ้นทำให้เกิดตาบวม (buphthalmos) และเส้น Haab (Haab’s striae)1)
CYP1B1 เป็นยีนก่อโรคที่พบบ่อยที่สุด แต่ความน่าจะเป็นในการระบุสาเหตุด้วยการตรวจทางพันธุกรรมมีเพียงประมาณ 24-40%7)
การรักษาทางเลือกแรกคือการผ่าตัด (goniotomy หรือ trabeculotomy) และอัตราความสำเร็จของ goniotomy ในช่วงอายุ 1 เดือนถึง 2 ปีคือ 94%
การรักษาด้วยยาใช้เป็นตัวเสริม เช่น acetazolamide ชนิดรับประทาน 5-10 มก./กก. ทุก 6-8 ชั่วโมง2)
การวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ ส่งผลให้การทำงานของการมองเห็น ดี ประมาณ 60% ของกรณีที่ผ่าตัดสำเร็จยังคงมีค่าสายตาที่แก้ไขแล้ว 0.5 หรือดีกว่า
จำเป็นต้องจัดการความดันลูกตา ตลอดชีวิต การแก้ไขค่าสายตา และการรักษาภาวะตาขี้เกียจ (amblyopia)1)
ต้อหิน จากพัฒนาการ (developmental glaucoma) เป็นคำรวมสำหรับต้อหิน ที่เกิดจากความผิดปกติของพัฒนาการของทางระบายอารมณ์ขันน้ำ แบ่งตามเวลาที่เริ่มแสดงอาการเป็นชนิดเริ่มต้นเร็วและชนิดเริ่มต้นช้า ชนิดเริ่มต้นเร็วสอดคล้องกับ “ต้อหิน แต่กำเนิดปฐมภูมิ” แบบดั้งเดิม ซึ่งสาเหตุของความดันลูกตา ที่เพิ่มขึ้นจำกัดอยู่ที่ความผิดปกติของพัฒนาการของ trabecular meshwork ชนิดเริ่มต้นช้ามีระดับความผิดปกติของพัฒนาการของมุมห้องหน้าเล็กน้อย ดังนั้นจึงเริ่มแสดงอาการช้า การตรวจด้วย gonioscope เพื่อหาความผิดปกติทำได้ยาก และมักไม่มีการขยายของเส้นผ่านศูนย์กลางกระจกตา หรือเส้น Haab
โรคต้อหินแต่กำเนิด ปฐมภูมิ (PCG) เป็นโรคที่พบได้ยากซึ่งความดันลูกตา เพิ่มขึ้นเนื่องจากความผิดปกติที่กำหนดโดยพันธุกรรมของ trabecular meshwork และมุมห้องหน้า โดยไม่มีความผิดปกติของพัฒนาการอื่นๆ ของตาหรือร่างกาย ก่อนหน้านี้มีการใช้คำศัพท์เช่น trabeculodysgenesis, goniodysgenesis และ primary infantile glaucoma แต่การจำแนกประเภทระหว่างประเทศโดย Childhood Glaucoma Research Network (CGRN) ในปี 2013 ได้รวมเข้าด้วยกันเป็น primary congenital glaucoma1)
โรคต้อหินแต่กำเนิด ปฐมภูมิเป็นรูปแบบที่พบบ่อยที่สุดของต้อหิน ปฐมภูมิในเด็ก และจำแนกตามเวลาที่เริ่มแสดงอาการเป็น 4 ชนิด1) :
เริ่มในทารกแรกเกิด (0-1 เดือน): ชนิดที่รุนแรงที่สุดเริ่มในวัยทารก (มากกว่า 1 เดือนถึง 24 เดือน): พบบ่อยที่สุด มักเกิดที่อายุ 3-9 เดือนชนิดเริ่มช้า (รู้ช้า) (>2 ปี): ยิ่งเริ่มมีอาการช้าเท่าไร อาการและอาการแสดงก็ยิ่งน้อยลงเท่านั้นชนิดหยุดเอง : พบน้อยมาก ความดันลูกตา ปกติ แต่พบลักษณะเฉพาะของโรคต้อหินแต่กำเนิด ปฐมภูมิ เช่น ตาโต (buphthalmos) และเส้น Haab
อุบัติการณ์ในชาวยุโรปผิวขาวคือ 1 ต่อการเกิด 12,000–18,000 ราย 1) ในบางพื้นที่ของยุโรปตะวันออก อุบัติการณ์สูงถึง 1 ต่อ 1,250 ราย หากมีการแต่งงานในเครือญาติ อุบัติการณ์จะเพิ่มขึ้น 5–10 เท่า 1) 65–80% ของผู้ป่วยเป็นสองตา อัตราส่วนเพศชายต่อหญิงประมาณ 3:2 โดยพบในเพศชายมากกว่า 1)
โรคต้อหินแต่กำเนิด ปฐมภูมิคิดเป็นน้อยกว่า 0.01% ของโรคตาทั้งหมด แต่คิดเป็น 5% ของสาเหตุตาบอดในเด็กทั่วโลก 75% เป็นสองตา 65% ในเด็กชาย และ 80% เริ่มมีอาการในปีแรกของชีวิต
ในกลุ่มตัวอย่างขนาดใหญ่ของ ANZRAG (290 รายของโรคต้อหิน ในเด็ก) PCG พบมากที่สุด 57.6% (167/290 ราย) และ PCG ที่เริ่มในวัยทารกพบมากที่สุด 53.3% (89/167 ราย) อัตราส่วนเพศของ PCG คือ 1.46:1 อายุมัธยฐานที่วินิจฉัยคือ 0.25 ปี (IQR 0–0.6 ปี) ตามรายงาน 7)
โรคต้อหินแต่กำเนิด ไม่เพียงรวมถึงโรคต้อหินแต่กำเนิด ปฐมภูมิเท่านั้น แต่ยังรวมถึงชนิดทุติยภูมิด้วย ต่อไปนี้คือการจำแนกโรคต้อหินทุติยภูมิ ในเด็ก 4 ประเภทตามสมาคมต้อหิน โลก (WGA)
การจำแนก โรคหลัก ต้อหิน ร่วมกับความผิดปกติแต่กำเนิดของตาความผิดปกติของ Axenfeld-Rieger, ความผิดปกติของ Peters, ภาวะไม่มีม่านตา แต่กำเนิด ฯลฯ ต้อหิน ร่วมกับความผิดปกติของระบบร่างกายแต่กำเนิดกลุ่มอาการดาวน์ , กลุ่มอาการ Sturge-Weber, โรคนิวโรไฟโบรมาโทซิส ฯลฯต้อหินทุติยภูมิ จากโรคหรือยาที่เกิดขึ้นภายหลังภายหลังม่านตาอักเสบ , เกิดจากสเตียรอยด์ ฯลฯ โรคต้อหิน หลังการผ่าตัดต้อกระจกแต่กำเนิด อายุน้อยขณะผ่าตัดและตาเล็กเป็นปัจจัยเสี่ยง
Q
โรคต้อหินแต่กำเนิดปฐมภูมิพบได้บ่อยแค่ไหน?
A
ในคนผิวขาว ประมาณ 1 ใน 12,000 ถึง 18,000 การเกิด แต่เพิ่มขึ้นเป็น 1 ใน 1,250 ในพื้นที่ที่มีการแต่งงานในเครือญาติสูง 65-80% เป็นสองตา1) .
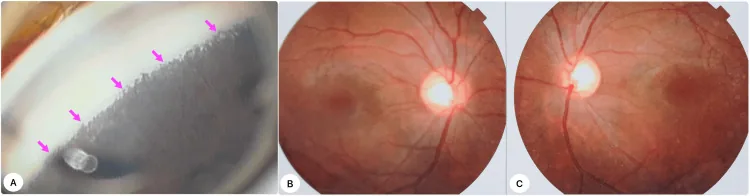
ภาพ gonioscopy และภาพถ่ายจอประสาทตาทั้งสองข้างในโรคต้อหินแต่กำเนิดปฐมภูมิ แสดงการเกาะของม่านตาด้านหน้าและการขยายของหลุมประสาทตา Iqbal MI, et al. A Landmark Case of Childhood Glaucoma Care in Bangladesh: Gonioscopy-Assisted Transluminal Trabeculotomy in Primary Congenital Glaucoma. Cureus. 2025. Figure 1. PM
CI D: PMC11934033. License: CC BY.
ภาพซ้ายเป็นภาพ gonioscopy แสดงความผิดปกติของมุมเนื่องจาก
ม่านตา เกาะด้านหน้า ภาพกลางและขวาเป็นภาพถ่าย
จอประสาทตา ทั้งสองข้าง แสดงการขยายของหลุมประสาทตา สอดคล้องกับอาการแสดงทางคลินิกของ
โรคต้อหินแต่กำเนิด ปฐมภูมิที่กล่าวถึงในหัวข้อ “อาการหลักและอาการแสดงทางคลินิก”
ผู้ป่วยโรคต้อหินแต่กำเนิด ปฐมภูมิมีอาการหนึ่งอย่างหรือมากกว่าจาก “สามอาการทางคลินิก” ต่อไปนี้เป็นอาการระคายเคืองจากกระจกตาบวมน้ำ ที่เกี่ยวข้องกับความดันลูกตา สูง1) .
กลัวแสง (photophobia) : ไม่ชอบแสง หรี่ตากลางแจ้งน้ำตาไหล (epiphora) : น้ำตาไหลโดยไม่มีขี้ตาเป็นลักษณะเฉพาะ ต้องแยกจากท่อน้ำตาอุดตันเปลือกตากระตุก (blepharospasm) : หลับตาแรงๆ
อาจเกิดการมองเห็น ลดลงจากกระจกตา บวมและขุ่น สายตาสั้น แบบก้าวหน้า และสายตาเอียง ในทารก ผู้ปกครองมักสังเกตว่า “ตาขาว ” “ตาโต” หรือ “ตาสีฟ้า” ซึ่งนำไปสู่การพบแพทย์
อาการแสดงที่กระจกตา
รอยแฮบ (Haab striae) : รอยฉีกขาดในแนวราบถึงเฉียงของเยื่อเดสเซเมท (Descemet membrane) ซึ่งเป็นตัวบ่งชี้ที่ชัดเจนของโรคต้อหินแต่กำเนิด 1)
เส้นผ่านศูนย์กลางกระจกตา เพิ่มขึ้น : ค่าปกติแรกเกิดคือ 9.5–10.5 มม. หากมากกว่า 12 มม. ในเด็กอายุต่ำกว่า 1 ปี หรือมากกว่า 13 มม. ในทุกช่วงอายุ ให้สงสัยโรคต้อหิน อย่างมาก
กระจกตา บวมและขุ่น
ผลตรวจลูกตาและประสาทตา
ตาวัว (buphthalmos) : ลูกตาโตทั้งหมดเนื่องจากความดันลูกตา สูง กระจกตา โตอาจดำเนินต่อไปจนถึงอายุประมาณ 3 ปี และตาขาว ยืดออกจนถึงอายุประมาณ 10 ปี
หัวประสาทตาบุ๋ม : ในทารก อัตราส่วน C/D ≥0.3 สงสัยโรคต้อหิน การบุ๋มอาจดีขึ้น (กลับคืน) หลังจากความดันลูกตา กลับสู่ปกติ
ความยาวแกนลูกตา เพิ่มขึ้น1)
เกี่ยวกับรอยแฮบ: เมื่อเส้นผ่านศูนย์กลางกระจกตา เพิ่มขึ้นอย่างรวดเร็ว ความยืดหยุ่นของเยื่อเดสเซเมท ตามไม่ทัน ทำให้เกิดรอยฉีกขาด นี่คือรอยแฮบ ซึ่งทำให้เกิดสายตาเอียง ที่กระจกตา และขัดขวางพัฒนาการด้านการมองเห็น
ค่าปกติของเส้นผ่านศูนย์กลางกระจกตา : ในทารกแรกเกิดประมาณ 9.5–10.5 มม. และเพิ่มขึ้นเป็น 10.0–11.5 มม. เมื่ออายุประมาณ 1 ปี หากมากกว่า 12.0 มม. ทันทีหลังคลอด ให้สงสัยโรคนี้อย่างมาก
เกณฑ์การวินิจฉัย (ตามแนวทางการรักษาโรคต้อหิน )
แนวทางการรักษาโรคต้อหิน ระบุว่าต้องมีอย่างน้อยหนึ่งในสี่ข้อต่อไปนี้เป็นพื้นฐานในการวินิจฉัย:
ความดันลูกตา ตั้งแต่ 22 มม.ปรอทขึ้นไป วัดได้ตั้งแต่สองครั้งขึ้นไปอัตราส่วนหัวประสาทตาบุ๋ม (C/D) มาก (≥0.3 หรือความแตกต่างระหว่างสองตาตั้งแต่ 0.2 ขึ้นไป)
มีความบกพร่องของลานสายตา ที่สงสัยโรคต้อหิน
เส้นผ่านศูนย์กลางกระจกตา หรือความยาวแกนลูกตา เพิ่มขึ้น
ตาม EGS ฉบับที่ 6 การวินิจฉัยโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ จะทำเมื่อเข้าเกณฑ์อย่างน้อย 2 ใน 5 ข้อต่อไปนี้ 1)
ความดันลูกตา ผลการตรวจกระจกตา : เส้น Haab, กระจกตา บวม, เส้นผ่านศูนย์กลางกระจกตา เพิ่มขึ้น (ทารกแรกเกิด ≥11 มม., อายุ 1 ปี ≥12 มม., ทุกอายุ >13 มม.)การบุ๋มของหัวประสาทตา อัตราส่วน C/D ระหว่างสองตา ≥0.2สายตาสั้น แบบก้าวหน้าความยาวแกนลูกตา เพิ่มขึ้นไม่สัมพันธ์กับอายุผลการตรวจมุมลูกตา : การเกาะของม่านตา สูง, เศษเนื้อเยื่อยูเวีย, การสร้าง trabecular meshwork ผิดปกติ
Q
เด็กที่มีตาโตเพียงอย่างเดียวอาจเป็นต้อหินได้หรือไม่?
A
หากเส้นผ่านศูนย์กลางกระจกตา เกิน 13 มม. ในทุกอายุ ความสงสัยต้อหิน จะสูงมาก ในต้อหิน แต่กำเนิดชนิดปฐมภูมิแบบหยุดเอง อาจพบตาวัว (buphthalmos) และเส้น Haab แม้ความดันลูกตา ปกติ จึงต้องติดตามผลในฐานะสงสัยต้อหิน
ต้อหิน แต่กำเนิดชนิดปฐมภูมิส่วนใหญ่เป็นแบบประปราย (ไม่มีประวัติครอบครัว) แต่ประมาณ 10-40% เป็นแบบครอบครัว โดยมีรูปแบบการถ่ายทอดทางพันธุกรรมแบบออโตโซมัลด้อยที่มีการแทรกซึม 40-100% 1) การวิเคราะห์เชื่อมโยงยีนพบ 5 ตำแหน่งยีน
ยีนก่อโรคหลักมีดังนี้:
ยีน ตำแหน่งยีน โครโมโซม หน้าที่ CYP1B1 GLC3A 2p22-p21 เอนไซม์เมแทบอลิซึมกรดไขมันและวิตามิน LTBP2 GLC3D 14q24.2-q24.3 โปรตีนจับกับ TGF-β แฝง TEK/TIE2 GLC3E 9p21 สัญญาณการพัฒนาท่อชเลมม์
CYP1B1 (GLC3A): ยีนก่อโรคที่พบบ่อยที่สุด แสดงออกในนิวโรเอพิเทเลียมและซิลิอารีบอดี ของทารกในครรภ์และผู้ใหญ่ เมแทบอไลซ์สารประกอบที่จำเป็นต่อการพัฒนาดวงตา ในหนูที่ขาด CYP1B1 จะพบการฝ่อของทrabecular meshwork อย่างรุนแรง การกลายพันธุ์ของ CYP1B1 มักเริ่มมีอาการค่อนข้างเร็ว เป็นสองตา และมักดำเนินไปตามแบบแผนทั่วไปLTBP2 (GLC3D): แสดงออกในทrabecular meshwork และซิลิอารีโพรเซส แต่บทบาทในดวงตายังไม่เป็นที่เข้าใจอย่างสมบูรณ์TEK/TIE2 (GLC3E): วิถีสัญญาณแองจิโอพอยอิติน/TEK จำเป็นต่อการพัฒนาท่อชเลมม์ หนูที่ถูกน็อกเอาต์ TEK จะไม่มีท่อชเลมม์MYOC : อาจเกี่ยวข้องกับผู้ป่วยโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ มากถึง 5.5%EFEMP1 ยังถูกรายงานว่าเป็นยีนที่อาจเป็นสาเหตุ 1)
รายงานจากกลุ่มศึกษา ANZRAG เกี่ยวกับอัตราการวินิจฉัยทางพันธุกรรมพบว่าได้รับการวินิจฉัยระดับโมเลกุลใน 24.7% ของผู้ป่วยทั้งหมด (125/506 ราย) ใน PCG สามารถวินิจฉัยระดับโมเลกุลได้ 30.4% (41/135 ราย) โดยจำแนกเป็น: การกลายพันธุ์แบบสองอัลลีลของ CYP1B1 15.6% (21 ราย), การกลายพันธุ์แบบเฮเทอโรไซกัสของ TEK 5.9% (8 ราย), CPAM D8 3.7% (5 ราย), การกลายพันธุ์แบบเฮเทอโรไซกัสของ FOXC1 3.7% (5 ราย) การจำแนกฟีโนไทป์ของ PCG ใหม่เกิดขึ้นใน 10.4% ของผู้ป่วยจากการวินิจฉัยทางพันธุกรรม (ผู้ป่วยที่มีการกลายพันธุ์ FOXC1 ถูกจัดประเภทใหม่เป็น ARS, ผู้ป่วยที่มีการกลายพันธุ์ CPAM D8 เป็น ASD ) 7) การกลายพันธุ์แบบสองอัลลีลของ CYP1B1 มีแนวโน้มพบมากกว่าในผู้หญิงที่เป็น PCG (66.7% เทียบกับ 33.3%, P=0.02) 7)
ความน่าจะเป็นในการระบุสาเหตุด้วยการตรวจทางพันธุกรรมอยู่ที่ประมาณ 24–40% แนะนำให้ตรวจทางพันธุกรรมเพื่อแยกความผิดปกติแต่กำเนิดอื่นๆ และเพื่อการวางแผนครอบครัว 1)
การแต่งงานในเครือญาติถือเป็นปัจจัยที่ทำให้โรครุนแรงและการพยากรณ์โรคไม่ดี 1) ความน่าจะเป็นที่บุตรคนที่สองของผู้ป่วยโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ จะเป็นโรคโดยทั่วไปน้อยกว่า 3% แต่ถ้ามีบุตรสองคนเป็นโรคแล้ว ความน่าจะเป็นจะเพิ่มขึ้นเป็น 25% โดยสมมติการถ่ายทอดทางพันธุกรรมแบบด้อยบนออโตโซม
ไม่มีวิธีที่ทราบในการป้องกันโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ ในพื้นที่ที่มีการแต่งงานในเครือญาติสูงหรือมีประวัติครอบครัวเป็นโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ แนะนำให้รับคำปรึกษาทางพันธุกรรมก่อนคลอด เนื่องจากการตรวจพบตั้งแต่เนิ่นๆ และการรักษาตั้งแต่เนิ่นๆ ส่งผลอย่างมากต่อการพยากรณ์การทำงานของการมองเห็น โปรดปรึกษาจักษุแพทย์ทันทีหากคุณสังเกตเห็นอาการ เช่น “ตาโต” “ตาขาว ” “น้ำตาไหลมาก” หรือ “กลัวแสง” ในทารก
Q
ควรตรวจทางพันธุกรรมหรือไม่?
A
แนวทางของ EGS แนะนำให้ตรวจทางพันธุกรรมเพื่อแยกความผิดปกติแต่กำเนิดอื่นๆ และเพื่อการวางแผนครอบครัว 1) กลุ่มศึกษา ANZRAG แสดงให้เห็นว่าอัตราการวินิจฉัยทางพันธุกรรมสำหรับ PCG คือ 30.4% และการวินิจฉัยทางพันธุกรรมนำไปสู่การจำแนกฟีโนไทป์ใหม่ใน 10.4% ของผู้ป่วย 7) ผลลบไม่ได้ตัดโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ แต่อาจมีส่วนช่วยในความแม่นยำในการวินิจฉัยและการจัดการที่เหมาะสม
การวินิจฉัยโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ มักสามารถทำได้ทางคลินิกแม้ว่าการวัดความดันลูกตา จะไม่แม่นยำ การมีเส้น Haab เป็นตัวบ่งชี้ที่ชัดเจนของโรคต้อหินแต่กำเนิด 1)
การวัดความดันลูกตา ความดันลูกตา แบบมือถือ (รวมถึงเครื่องวัดแบบรีบาวด์) ขณะที่ผู้ป่วยตื่นและอยู่นิ่ง1) ในเด็กที่ร้องไห้ อาจได้ค่าสูงเทียม และยาดมสลบทำให้ค่าต่ำเทียม จึงต้องระวัง เครื่องวัดแบบรีบาวด์สามารถใช้วัดที่บ้านได้เช่นกัน1) ยาทั้งหมดที่ใช้ภายใต้การดมสลบจะลดความดันลูกตา ข้อยกเว้นเพียงอย่างเดียวคือคีตามีนไฮโดรคลอไรด์ ซึ่งเป็นยาสลบแบบแยกส่วน อาจทำให้ความดันลูกตา เพิ่มขึ้นเล็กน้อย หากความดันลูกตา อยู่ที่ 20 มิลลิเมตรปรอทภายใต้การดมสลบด้วยซีโวฟลูเรน เมื่อตื่นความดันลูกตา จะเกิน 30 มิลลิเมตรปรอท มีความเห็นว่าขีดจำกัดบนปกติภายใต้การดมสลบด้วยซีโวฟลูเรนคือ 15 หรือ 12 มิลลิเมตรปรอทการวัดเส้นผ่านศูนย์กลางและความหนาของกระจกตา : ควรติดตามเส้นผ่านศูนย์กลางกระจกตา เป็นระยะ หากเกินช่วงปกติตามอายุ ให้สงสัยว่าควบคุมความดันลูกตา ไม่ดี ความหนากระจกตา ส่วนกลางอาจเพิ่มขึ้นแม้ไม่มีอาการบวมน้ำ ซึ่งอาจส่งผลต่อการวัดความดันลูกตา 1) การวัดความยาวแกนลูกตา : จำเป็นสำหรับการวินิจฉัยและติดตามผล การลุกลามของสายตาสั้น และการเพิ่มขึ้นของความยาวแกนลูกตา บ่งชี้ถึงการลุกลามของโรคต้อหิน การตรวจมุมลูกตา : จำเป็นสำหรับการวินิจฉัยชนิดของโรคและการเลือกวิธีการรักษา แต่ในทารกและเด็กเล็กมักต้องดมสลบ หากกระจกตา ขุ่นทำให้การตรวจ gonioscopy ทำได้ยาก การตรวจด้วยกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) มีประโยชน์การประเมินหัวประสาทตา : ควรบันทึกภาพถ่ายจอประสาทตา พื้นฐาน การยุบตัวของจานประสาทตา ที่ดีขึ้นมักพบหลังจากความดันลูกตา ลดลง โดยเฉพาะในเด็กอายุต่ำกว่า 1 ปีที่ควบคุมความดันลูกตา ได้ดีหลังการผ่าตัด มีรายงานว่าประมาณ 50% ของกรณีมีอัตราส่วน C/D ลดลง ≥0.2 แสดงว่าการยุบตัวของจานประสาทตา ในเด็กสามารถกลับคืนได้ แตกต่างจากผู้ใหญ่การตรวจวัดสายตา และค่าสายตาสายตาเอียง ไม่สม่ำเสมอ กระจกตา ขุ่น และเส้น Haab อาจทำให้เกิดภาวะตาขี้เกียจ ดังนั้นควรตรวจค่าสายตาเป็นประจำควบคู่กับการวัดความดันลูกตา ระหว่างการติดตามผล
โรคที่อาจสับสนกับต้อหิน แต่กำเนิดปฐมภูมิมีดังนี้1)
โรคที่ต้องแยก จุดที่ใช้แยก เยื่อบุตาอักเสบ มีขี้ตาและตาแดง เส้นผ่านศูนย์กลางกระจกตา ปกติ ท่อน้ำตาอุดตัน มีขี้ตา เส้นผ่านศูนย์กลางกระจกตา ปกติ PPM Dการเปลี่ยนแปลงแบบถุงน้ำที่ผิวด้านหลังของกระจกตา CHED กระจกตา บวมทั้งสองข้าง ความดันลูกตา ปกติกระจกตา โตแบบเชื่อมโยงกับโครโมโซม Xเส้นผ่านศูนย์กลางกระจกตา เพิ่มขึ้น ความดันลูกตา ปกติ การบาดเจ็บจากการคลอด ประวัติการบาดเจ็บ เส้น Haab มักเป็นแนวตั้ง
ทางเลือกแรกของการรักษาคือการผ่าตัด 2) เหตุผลคือสาเหตุของโรคต้อหินแต่กำเนิด ปฐมภูมิคือความผิดปกติของพัฒนาการของมุมห้องหน้า ซึ่งสามารถแก้ไขได้ด้วยการผ่าตัด ความยากในการยืนยันประสิทธิภาพของการรักษาด้วยยาในทารก และปัญหาการปฏิบัติตามการรักษา ที่ขึ้นอยู่กับผู้ปกครอง 2) การรักษาด้วยยาใช้เป็นเครื่องมือช่วยในระยะก่อนหรือหลังผ่าตัด 2)
ควรทำการผ่าตัดในสถานพยาบาลที่มีประสบการณ์เพียงพอในจักษุวิทยาเด็กและการรักษาโรคต้อหิน และจำเป็นต้องมีการจัดการที่ครอบคลุมรวมถึงการผ่าตัดซ้ำ การติดตามผลระยะยาว และการรักษาภาวะตาขี้เกียจ 2)
การผ่าตัดเปิดท่อระบายน้ำ (trabeculotomy) : มีข้อดีคือสามารถทำได้แม้เมื่อมองผ่านกระจกตา ได้ยาก 2) จำเป็นต้องสร้างแผ่นเยื่อบุตา และตาขาว ซึ่งอาจทำให้การผ่าตัดกรอง ในอนาคตทำได้ยาก มีการลองใช้การผ่าตัดเปิดท่อระบายน้ำ 360° ด้วยสายสวนขนาดเล็ก 2) อัตราความสำเร็จในกรณีที่เริ่มมีอาการก่อนอายุ 2 เดือนคือ 78% ค่อนข้างต่ำ แต่ในกรณีที่เริ่มมีอาการหลังจากนั้นคือ 96% ซึ่งดีการผ่าตัดเปิดมุม (goniotomy) : เหมาะสำหรับกรณีที่มีกระจกตา ใส 2) สามารถกรีดได้ 90-120° ในการผ่าตัดครั้งเดียว และสามารถเข้าถึงจากตำแหน่งอื่นได้สูงสุด 3 ครั้ง 2) อัตราความสำเร็จในช่วงอายุ 1 เดือนถึง 2 ปีดีมากคือ 94% อย่างไรก็ตาม ในกรณีที่เริ่มมีอาการก่อนอายุ 1 เดือนคือ 26% และหลังจากอายุ 2 ปีคือ 38%ในโรคต้อหินแต่กำเนิด ปฐมภูมิที่เริ่มมีอาการระหว่างอายุ 3-12 เดือน ทั้งการผ่าตัดเปิดมุมและการผ่าตัดเปิดท่อระบายน้ำมีอัตราความสำเร็จใกล้เคียงกัน (70-90%) 2) การเลือกเทคนิคขึ้นอยู่กับประสบการณ์ของศัลยแพทย์ ปัจจัยเสี่ยงต่อความล้มเหลวคือระดับความด้อยพัฒนาของมุมและการขยายตัวมากเกินไปของส่วนหน้าของตา 2)
การผ่าตัดกรอง (trabeculectomy)2) ตาขาว ของผู้ป่วยโรคต้อหินแต่กำเนิด ปฐมภูมิบาง ทำให้การสร้างแผ่นตาขาว ทำได้ยาก และการสร้างตุ่มกรองอาจทำได้ยากแม้จะใช้ยาต้านเมแทบอไลต์ อัตราความสำเร็จหลัง 1 ปีคือ 50-87% ซึ่งแย่กว่าในผู้ใหญ่ 2) การผ่าตัดใส่ท่อระบายน้ำร่วมกับแผ่น (GDD) : ใช้ในกรณีที่ไม่ตอบสนองต่อการผ่าตัดกรอง น้ำ ในการวิเคราะห์อภิมานจาก 32 การศึกษาใน 1,221 ตา โดยใช้วาล์ว Ahmed และรากเทียม Baerveldt ค่าเฉลี่ยความดันลูกตา ก่อนผ่าตัด 31.8 ± 3.4 มม.ปรอท ลดลงเหลือค่าเฉลี่ย 16.5 มม.ปรอท (ช่วงความเชื่อมั่น 95% 15.5–17.6) ที่ 12 เดือนหลังผ่าตัด8) อัตราความสำเร็จลดลงตามเวลา: 87% (ช่วงความเชื่อมั่น 95% 0.83–0.91) ที่ 12 เดือน, 77% (ช่วงความเชื่อมั่น 95% 0.71–0.83) ที่ 24 เดือน และ 37% ที่ 120 เดือน ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราความสำเร็จระหว่างกลุ่ม Ahmed และ Baerveldt8) ภาวะแทรกซ้อนหลัก ได้แก่ ช่องหน้าม่านตาตื้น 13.6%, ความดันลูกตาต่ำ 11.7% และน้ำใต้คอรอยด์ 8.3%การทำลายซิลิอารีบอดี้ ความดันลูกตา ได้2)
การรักษาด้วยยาเป็นการรักษาเสริมเพื่อลดความดันลูกตา ในระยะสั้นก่อนผ่าตัดและควบคุมความดันลูกตา หลังผ่าตัด2) ใช้ยาหลายชนิดร่วมกันตามแนวทางการรักษาโรคต้อหินมุมเปิดปฐมภูมิ แต่ต้องระวังข้อควรระวังดังต่อไปนี้
ในทารก ขนาดยามักจะมากเกินไปเมื่อเทียบกับน้ำหนักตัวและพื้นที่ผิวของร่างกาย ดังนั้นควรเริ่มต้นด้วยความเข้มข้นของยาที่ต่ำที่สุดเท่าที่เป็นไปได้
อะเซตาโซลาไมด์ ชนิดรับประทาน (ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส)ความดันลูกตา อย่างเร่งด่วนก่อนผ่าตัด2) ยาปิดกั้นเบตา (เช่น ไทโมลอล): ต้องอธิบายผลข้างเคียง เช่น โรคหอบหืดและหัวใจเต้นช้าให้ผู้ปกครองฟัง ในทารกแรกเกิด มีรายงานภาวะหยุดหายใจ จึงต้องใช้ด้วยความระมัดระวังยาออกฤทธิ์กระตุ้นตัวรับอัลฟา-2 อะดรีเนอร์จิก (เช่น บริโมนิดีน) ห้ามใช้โดยเด็ดขาดในเด็กอายุต่ำกว่า 2 ปี ทำให้เกิดอาการทางจิตประสาท (ง่วงซึม หัวใจเต้นช้า ความดันโลหิตต่ำ ฯลฯ)1) 2) ฤทธิ์ของ ยาออกฤทธิ์กระตุ้นตัวรับ FP โพรสตานอยด์ ในเด็กอ่อนกว่าในผู้ใหญ่2) ในเด็ก เนื่องจากทางระบายน้ำยูวีโอสเคลอรัลยังพัฒนาไม่เต็มที่ จึงมีผู้ไม่ตอบสนองจำนวนมาก แต่เชื่อว่ามีฤทธิ์ลดความดันลูกตา ได้ดีกว่ายาปิดกั้นเบตาเล็กน้อย
เนื่องจากยาหยอดตาเข้าสู่ระบบไหลเวียนโลหิตโดยตรงผ่านเยื่อบุถุงน้ำตาและจมูก แม้เพียงหนึ่งหยดก็อาจทำให้เกิดผลข้างเคียงต่อระบบรุนแรงในเด็ก แนะนำให้สอนผู้ปกครองกดถุงน้ำตาหลังหยอดยา
จำเป็นต้องติดตามความดันลูกตา ตลอดชีวิต และการสนับสนุนพัฒนาการทางการมองเห็น ที่เหมาะสมผ่านการแก้ไขค่าสายตาและการรักษาภาวะตาขี้เกียจ ก็เป็นสิ่งจำเป็นเช่นกัน1)
ยาออกฤทธิ์กระตุ้นตัวรับอัลฟา-2 อะดรีเนอร์จิก (เช่น บริโมนิดีน) ห้ามใช้โดยเด็ดขาดในเด็กอายุต่ำกว่า 2 ปี อาจทำให้เกิดการกดระบบประสาทส่วนกลางอย่างรุนแรง (ง่วงซึม ความดันโลหิตต่ำ หัวใจเต้นช้า อุณหภูมิร่างกายต่ำ ภาวะหยุดหายใจ)1) 2) นอกจากนี้ยังถือเป็นข้อห้ามสัมพัทธ์ในเด็กอายุต่ำกว่า 7 ปีหรือน้ำหนักน้อยกว่า 20 กก.1)
Q
ทำไมการผ่าตัดจึงเป็นทางเลือกแรกแทนการรักษาด้วยยา?
A
สาเหตุของโรคต้อหินแต่กำเนิด ปฐมภูมิคือความผิดปกติของพัฒนาการของมุมลูกตาส่วนหน้า ซึ่งสามารถแก้ไขได้ด้วยการผ่าตัด ในทารกและเด็กเล็ก การยืนยันประสิทธิภาพของยาเป็นเรื่องยาก และยังมีปัญหาเรื่องการปฏิบัติตามการรักษา นอกจากนี้ ยาที่ใช้ได้ในเด็กมีจำกัด เช่น ข้อห้ามใช้ของยาที่กระตุ้นตัวรับ α₂ และประสิทธิภาพของยาพรอสตาโนอิดที่ลดลง 2)
ความดันลูกตา ที่เพิ่มขึ้นในโรคต้อหินแต่กำเนิด ปฐมภูมิเกิดจากการไหลออกของอารมณ์ขันที่เป็นน้ำบกพร่องเนื่องจากการพัฒนาที่ผิดปกติของมุมลูกตาส่วนหน้า 1)
ในช่วงปี 1950-60 มีการอธิบายว่าเยื่อบางที่ไม่ทะลุ (เยื่อบาร์คาน) ที่ปกคลุมมุมลูกตาส่วนหน้าเป็นสาเหตุ แต่การศึกษาทางจุลกายวิภาคศาสตร์ในภายหลังได้ปฏิเสธการมีอยู่ของเยื่อดังกล่าว ปัจจุบันเชื่อกันว่าความบกพร่องของการไหลออกเกิดจากเนื้อเยื่อทราบีคิวลาร์เอง
โดยปกติ ในไตรมาสที่สามของการตั้งครรภ์ ซิลิอารีบอดี และม่านตา ส่วนปลายจะเคลื่อนไปทางด้านหลัง ห่างจากกระจกตา และตาขาว ในโรคต้อหินแต่กำเนิด ปฐมภูมิ มีการเสนอว่าการสะสมของเส้นใยคอลลาเจนมากเกินไปหรือเร็วเกินไปภายในเนื้อเยื่อทราบีคิวลาร์ขัดขวางการเคลื่อนที่ไปทางด้านหลังนี้ ทำให้รากม่านตา และกล้ามเนื้อซิลิอารียึดติดอยู่ด้านหน้า อุดตันทราบีคิวลาร์หรือกดทับคลองชเลมม์
Rao (2025) ได้ทำการวิเคราะห์ทางจุลกายวิภาคศาสตร์ของตัวอย่างเนื้อเยื่อทราบีคิวลาร์จากผู้ป่วยโรคต้อหินแต่กำเนิด ปฐมภูมิ 4 ราย และรายงานการขยายตัวของบริเวณ juxtacanalicular meshwork (JCM) และ corneoscleral meshwork ความหนาของคานทราบีคิวลาร์ การเพิ่มขึ้นของนิวเคลียสรูปกระสวย (บ่งชี้ถึงการเปลี่ยนผ่านของเยื่อบุผิว-มีเซนไคม์) และการมีอยู่ของสองโซนที่มีลักษณะทางสัณฐานวิทยาแตกต่างกันภายใน JCM 3) ข้อค้นพบเหล่านี้บ่งชี้ถึงการเปลี่ยนแปลงที่ผิดปกติและความหลากหลายของความผิดปกติของการเปลี่ยนแปลงในบริเวณต่างๆ ของทราบีคิวลาร์ในโรคต้อหินแต่กำเนิด ปฐมภูมิ
GAT T (gonioscopy-assisted transluminal trabeculotomy) เป็นขั้นตอนที่ค่อนข้างใหม่ โดยใส่สายสวนขนาดเล็กหรือไหมเย็บเข้าไปในคลองชเลมม์ ผ่านแผลที่กระจกตา ภายใต้การนำของกล้องส่องมุม จากนั้นจึงตัดทราบีคิวลาร์โดยรอบ ประสิทธิภาพของมันกำลังถูกยืนยันในต้อหิน ผู้ใหญ่ และการประยุกต์ใช้ในเด็กกำลังก้าวหน้า
Song และคณะ (2022) รายงานกรณีเด็กชายอายุ 3 ปีที่เป็นโรคต้อหินแต่กำเนิด ปฐมภูมิที่ได้รับการทำ GAT T ม่านตา ปกคลุมมุมทั้งหมดจนถึงเส้นชวาลเบ ทำให้โครงสร้างมุมปกติมองไม่เห็น แต่ได้แยกม่านตา ออกด้วยตะขอเพื่อระบุคลองชเลมม์ และ GAT T ประสบความสำเร็จ ความดันลูกตา คงที่ 6 เดือนหลังการผ่าตัด 4)
Elhusseiny และคณะ (2023) รายงานผลลัพธ์ 1 ปีของ GAT T ใน 7 ตาของผู้ป่วยโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ 6 รายที่เคยได้รับการผ่าตัดต้อหิน มาก่อน ความดันลูกตา เฉลี่ยลดลงอย่างมีนัยสำคัญจาก 25.7±5.9 มิลลิเมตรปรอทก่อนผ่าตัดเป็น 12.0±1.5 มิลลิเมตรปรอทหลังจาก 12 เดือน อัตราความสำเร็จสมบูรณ์คือ 85.7% (6/7 ตา) และ 100% เมื่อรวมความสำเร็จแบบจำกัด ไม่มีตาใดที่ต้องได้รับการผ่าตัดต้อหิน เพิ่มเติม ไม่พบภาวะแทรกซ้อนรุนแรง5)
Dada และคณะ (2022) รายงานเทคนิคใหม่ในการผ่าเปิดมุมลูกตาพร้อมกับการมองเห็น โครงสร้างมุมโดยใช้หัววัดกล้องส่องเลเซอร์ 23G ในโรคต้อหินแต่กำเนิดชนิดปฐมภูมิ ที่มีกระจกตา ขุ่น6) โดยทั่วไป การผ่าเปิดมุมลูกตาต้องใช้กระจกตา ใส แต่ด้วยความช่วยเหลือของกล้องส่อง ทำให้สามารถทำได้ในตาที่มีกระจกตา ขุ่น
ในกลุ่มที่มีความเสี่ยงสูง เช่น ผู้ที่มีประวัติครอบครัวหรือในพื้นที่ที่มีอัตราการแต่งงานในเครือญาติสูง การตรวจคัดกรองทางพันธุกรรมก่อนคลอดอาจกลายเป็นมาตรการป้องกันในอนาคต ในกลุ่มศึกษา ANZRAG การวินิจฉัยทางพันธุกรรมได้จัดประเภทย่อยของฟีโนไทป์ PCG ใหม่ใน 10.4% ของกรณี ซึ่งบ่งชี้ว่าการวินิจฉัยทางพันธุกรรมมีส่วนช่วยในการวินิจฉัยที่แม่นยำและการจัดการที่เหมาะสม7) คาดว่าจะมีการสะสมหลักฐานจากการศึกษาแบบกลุ่มตัวอย่างนานาชาติขนาดใหญ่ในอนาคต
ในการทบทวนอย่างเป็นระบบเกี่ยวกับคุณภาพชีวิตของผู้ป่วยต้อหิน ในเด็ก มีการใช้เครื่องมือวัดผลลัพธ์ที่รายงานโดยผู้ป่วย (PROMs) 10 ชนิด แต่ปัจจุบันยังไม่มีแบบสอบถามเฉพาะสำหรับต้อหิน ในเด็ก9) IVI _C, CVAQC และ LVP-FVQ-II ได้รับคะแนนค่อนข้างสูง (5/7 คะแนน) ในฐานะเครื่องมือเฉพาะด้านการมองเห็น สำหรับเด็ก ผู้ป่วยต้อหิน ในเด็กมีความกังวลเกี่ยวกับอนาคต (การทำงาน การวางแผนครอบครัว ความกลัวการผ่าตัด) ซึ่ง PROMs ที่มีอยู่ไม่ครอบคลุมเพียงพอ9) การพัฒนา PROMs เฉพาะสำหรับต้อหิน ในเด็กเป็นความท้าทายในอนาคต
ในกรณีที่การผ่าตัดประสบความสำเร็จ การพยากรณ์โรคทางสายตาในระยะยาวค่อนข้างดี ทั้งในการผ่าเปิดมุมลูกตาและการผ่าเปิด trabecular ประมาณ 60% ของกรณีที่ผ่าตัดสำเร็จยังคงมีค่าสายตาที่แก้ไขแล้ว 0.5 หรือดีกว่า
ตรวจวัดสายตาและแก้ไขให้เร็วที่สุดเท่าที่เป็นไปได้ และตรวจวัดสายตาบ่อยครั้งเพื่อติดตามการเปลี่ยนแปลงของค่าสายตา
เนื่องจากสายตาเอียง จากกระจกตา ที่เกิดจากเส้น Haab ทำให้เกิดภาวะตาขี้เกียจ ควรจัดการสายตาเอียง และรักษาภาวะตาขี้เกียจ ควบคู่กันไป
การติดตามความดันลูกตา ตลอดชีวิตเป็นสิ่งจำเป็น
คุณภาพชีวิตที่เกี่ยวข้องกับสุขภาพ (HRQoL) ของผู้ป่วยต้อหิน ในเด็กเทียบได้กับเด็กที่เป็นโรคหัวใจพิการแต่กำเนิดและมะเร็งเม็ดเลือดขาวชนิดลิมโฟบลาสติกเฉียบพลัน (คะแนน PedsQL 4.0 ประมาณ 76-79/100) กลุ่มที่มีสายตาดี ชนิดปฐมภูมิ และตาเดียวมี HRQoL ดีกว่า ในขณะที่จำนวนครั้งในการผ่าตัด จำนวนยาหยอดตา และการเป็นสองตาเกี่ยวข้องกับ HRQoL ที่ต่ำกว่า9)
Q
การพยากรณ์โรคทางสายตาในระยะยาวหลังการผ่าตัดเป็นอย่างไร?
A
ในกรณีที่การผ่าตัดประสบความสำเร็จ ผู้ป่วยประมาณ 60% จะคงค่าสายตาที่แก้ไขแล้วที่ 0.5 หรือมากกว่า อย่างไรก็ตาม การจัดการความดันลูกตา ตลอดชีวิต การแก้ไขค่าสายตา และการรักษาภาวะตาขี้เกียจ เป็นสิ่งจำเป็น และการจัดการสายตาเอียง จากกระจกตา ที่เกิดจากเส้น Haab และสายตาสั้น ที่ลุกลามเป็นกุญแจสำคัญในการรักษาการทำงานของการมองเห็น ในกรณีที่ต้องผ่าตัด GDD อัตราความสำเร็จจะลดลงตามเวลาเหลือ 87% ที่ 12 เดือนและ 77% ที่ 24 เดือน ดังนั้นการติดตามผลระยะยาวจึงเป็นสิ่งจำเป็น 8)
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025;109(Suppl 1):S1-S270.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Rao A. Histopathological changes in the trabecular meshwork in primary congenital glaucoma. Am J Ophthalmol Case Rep. 2025;38:102340.
Song Y, Zhang X, Weinreb RN. Gonioscopy-assisted transluminal trabeculotomy in primary congenital glaucoma. Am J Ophthalmol Case Rep. 2022;25:101366.
Elhusseiny AM, Aboulhassan RM, El Sayed YM, et al. Gonioscopy-assisted transluminal trabeculotomy following failed glaucoma surgery in primary congenital glaucoma: one-year results. Case Rep Ophthalmol Med. 2023;2023:6761408.
Dada T, Satpuke K, Bukke AN, et al. Endoscope-assisted goniotomy in primary congenital glaucoma with corneal opacification. BMJ Case Rep. 2022;15:e252958.
Knight LSW, Ruddle JB, Taranath DA, et al. Childhood and early onset glaucoma classification and genetic profile in a large Australasian disease registry. Ophthalmology. 2024;131(1):62-73.
Stallworth JY, O’Brien KS, Han Y, Oatts JT. Efficacy of Ahmed and Baerveldt glaucoma drainage device implantation in the pediatric population: a systematic review and meta-analysis. J AAPOS. 2023;27(3):139.e1-139.e10.
Stingl JV, Cascant Ortolano L, Azuara-Blanco A, Hoffmann EM. Systematic review of instruments for the assessment of patient-reported outcomes and quality of life in patients with childhood glaucoma. Ophthalmol Glaucoma. 2024;7(4):391-400.