โรคตาแห้ง (Xerophthalmia) เป็นคำรวมสำหรับกลุ่มโรคตาที่เกิดจากการขาดวิตามินเอ (VAD)WHO ประมาณการว่าเด็กประมาณ 228 ล้านคนทั่วโลกเป็นโรค VAD
ดำเนินไปเป็นระยะ: ตาบอดกลางคืน → เยื่อบุตา แห้ง → จุดบิทอท → กระจกตา แห้ง → กระจกตา อ่อนนุ่ม
ในประเทศพัฒนาแล้ว สาเหตุหลักคือการดูดซึมผิดปกติ (เช่น IBD, ตับอ่อนไม่เพียงพอ, หลังผ่าตัดบายพาสกระเพาะอาหาร) หรือการรับประทานอาหารที่จำกัดมาก
ในระยะกระจกตา แห้ง การให้วิตามินเอขนาดสูงสามารถฟื้นฟูการมองเห็น ได้อย่างสมบูรณ์
หากดำเนินไปถึงระยะกระจกตา อ่อนนุ่ม อาจทำให้กระจกตา ทะลุภายในไม่กี่วันและทำให้ตาบอดถาวร
ในญี่ปุ่นพบได้น้อยมาก แต่อาจเกิดขึ้นร่วมกับความผิดปกติทางการกินหรือโรคพิษสุราเรื้อรัง
โรคตาแห้ง (Xerophthalmia) เป็นคำรวมสำหรับกลุ่มโรคตาที่เกิดจากการขาดวิตามินเออย่างรุนแรง (VAD) วิตามินเอเป็นวิตามินที่ละลายในไขมันซึ่งจำเป็นต่อการแบ่งตัวตามปกติของเยื่อบุกระจกตา และเยื่อบุตา และการขาดวิตามินเอนำไปสู่ความผิดปกติที่ดำเนินไปในเยื่อบุตา กระจกตา และจอประสาทตา
ตามการประมาณการของ WHO เด็กประมาณ 228 ล้านคนทั่วโลกเป็นโรค VAD และเด็ก 250,000–500,000 คนสูญเสียการมองเห็น ในแต่ละปีจากโรคตาแห้ง 3) ในประเทศพัฒนาแล้วพบได้ยาก โดยความชุกในสหรัฐอเมริกาอยู่ที่ 0.3% (การสำรวจของ CDC ปี 2013) 1) .
อย่างไรก็ตาม ความชุกของ VAD สูงในผู้ป่วยที่มีโรคประจำตัวบางอย่าง 1) .
เด็กที่เป็นโรคลำไส้อักเสบ (IBD) : 16% (สูงกว่าในโรคโครห์นมากกว่าลำไส้ใหญ่อักเสบชนิดมีแผล)ตับแข็ง (รอปลูกถ่าย) : 70%ภาวะตับอ่อนไม่เพียงพอเรื้อรัง : 35% (แม้จะได้รับการบำบัดด้วยเอนไซม์ทดแทน)
ในญี่ปุ่น การขาดวิตามินเอแทบไม่พบ แต่เป็นที่ทราบกันว่าอาจเกิดขึ้นได้ยากเนื่องจากความผิดปกติทางการกินหรือการติดสุรา
Q
โรคต้อแห้ง (xerophthalmia) สามารถเกิดขึ้นในญี่ปุ่นได้หรือไม่?
A
ในญี่ปุ่น VAD จากการขาดสารอาหารนั้นพบได้น้อยมาก แต่อาจเกิดขึ้นได้เนื่องจากความผิดปกติทางการกิน การดูดซึมผิดปกติในลำไส้จากการติดสุรา หรือการดูดซึมวิตามินที่ละลายในไขมันบกพร่องหลังการผ่าตัดกระเพาะอาหาร ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานกรณีที่เกิดจากการเลือกกินอย่างรุนแรงในโรคออทิซึมสเปกตรัม ด้วย
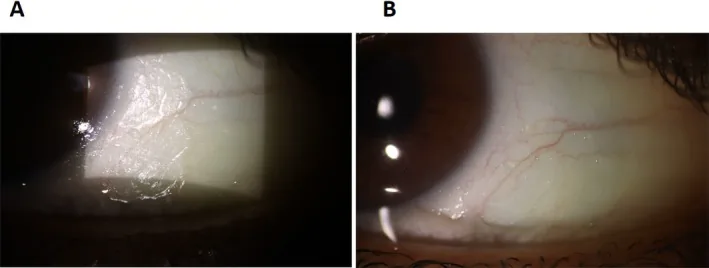
ภาพจากกล้องจุลทรรศน์ชนิดกรีดแสดงจุดบิทอตในโรคต้อแห้ง Shoeibi N, et al. Xerophthalmia and Nyctalopia as Presenting Signs of Vitamin A Deficiency in a Patient With Rapid Intentional Weight Loss: A Case Report and Literature Review. Clinical Case Reports. 2025;13(9):e70896. Figure 1. PM
CI D: PMC12441006. License: CC BY.
ทั้ง A และ B แสดงจุดบิทอตสีขาวเป็นฟองบนผิวเยื่อบุตา ส่วนลูกตา แสดงการเปลี่ยนแปลงของผิวกระจกตา และเยื่อบุตา แห้งที่พบในการขาดวิตามินเอ
อาการแตกต่างกันไปตามความรุนแรงของ VAD
ตาบอดกลางคืน การมองเห็น ในที่มืดลดลงอาการระคายเคืองตา : ตาแห้ง รู้สึกมีสิ่งแปลกปลอม กลัวแสงการมองเห็น ลดลงกระจกตา ขุ่นมากขึ้นปวดตา แผลที่กระจกตา
ในเด็ก แผลที่กระจกตา อาจเกิดขึ้นอย่างกะทันหันหลังโรคหัดหรือท้องเสีย โดยไม่มีสัญญาณเริ่มต้นของ VAD การเปลี่ยนแปลงพฤติกรรม เช่น เฉื่อยชาหรือกลัวในที่มืด อาจเป็นสัญญาณของ VAD
องค์การอนามัยโลกจำแนกภาวะตาแห้ง ออกเป็นระยะต่างๆ ดังนี้ (1982).
การจำแนกของ WHO พยาธิสภาพ ความเสี่ยงต่อการตาบอด XN ตาบอดกลางคืน ไม่มี X1A / X1B เยื่อบุตา แห้ง / จุดบิทอทไม่มี X2 กระจกตา แห้งมี X3A / X3B แผลที่กระจกตา / กระจกตา อ่อนตัวสูง XS / XF แผลเป็นที่กระจกตา / การเปลี่ยนแปลงของจอตา ขึ้นอยู่กับแผลเป็น
ระยะเริ่มต้น (XN~X1B)
ตาบอดกลางคืน (XN)เซลล์รูปแท่ง บกพร่อง เริ่มปรากฏเมื่อเรตินอลในซีรั่มต่ำกว่า 1.0 ไมโครโมล/ลิตร3) .
เยื่อบุตา แห้ง (X1A)เยื่อบุตา เนื่องจากการสูญเสียเซลล์กอบเล็ตและการหลั่งเมือกลดลง
จุดบิทอท (X1B) : การสะสมของเซลล์เยื่อบุผิวที่กลายเป็นเคราตินและแบคทีเรียคอรีนีแบคทีเรียม ซีโรซิส ปรากฏเป็นคราบสีขาวฟองรูปสามเหลี่ยมที่เยื่อบุตา ส่วนหัวตา
ระยะลุกลามถึงรุนแรง (X2~X3B)
กระจกตา แห้ง (X2)กระจกตา สูญเสียความมันวาวและขุ่นมัว แสดงภาวะกระจกตาอักเสบแบบจุดตื้น และสามารถลุกลามอย่างรวดเร็วเป็นแผลที่กระจกตา
กระจกตา อ่อนนิ่ม (X3A/B)กระจกตา เนื่องจากเนื้อตายแบบเหลว สามารถนำไปสู่การทะลุของกระจกตา ภายในไม่กี่วัน เป็นรูปแบบที่รุนแรงที่สุด
แผลเป็นที่กระจกตา (XS) : แผลเป็นหลังแผลที่กระจกตา มักสมมาตรและเป็นสองข้าง
กรณีที่ลุกลามทำให้เกิดภาวะแทรกซ้อนที่ไม่สามารถกลับคืนได้ รายงานเด็กออทิสติก 3 รายที่มี VAD รุนแรง (วิตามินเอในซีรั่ม ≤0.12 ไมโครโมล/ลิตร) พบการทะลุของกระจกตา นำไปสู่การควักลูกตา หรือฝ่อของเส้นประสาทตา ที่ทำให้สูญเสียการมองเห็น ถาวร (การมองเห็น ที่ดีที่สุดคือ hand motion ถึง 0.01)2) .
Khan และคณะ (2021) รายงานการตัดชิ้นเนื้อเยื่อบุตา ของหญิงอายุ 24 ปีหลังการตัดลำไส้ พบการเปลี่ยนแปลงเป็นเยื่อบุผิวแบบสความัสและการก่อตัวของไข่มุกเคราติน5) นี่เป็นหลักฐานทางจุลกายวิภาคของการเปลี่ยนแปลงผิวตาจาก VAD
Q
จุดบิทอทจะหายไปเมื่อรักษาหรือไม่?
A
จุดบิทอทดีขึ้นภายในประมาณ 2 สัปดาห์หลังการให้วิตามินเอทดแทน1) อย่างไรก็ตาม การฟื้นตัวของตาบอดกลางคืน อาจใช้เวลามากกว่า 4 สัปดาห์ หากเริ่มการรักษาในระยะกระจกตา แห้ง คาดว่าการมองเห็น จะฟื้นคืนสมบูรณ์ แต่ถ้าลุกลามเป็นกระจกตา อ่อนนิ่ม อาจเกิดแผลเป็นได้
ในประเทศกำลังพัฒนา ภาวะทุพโภชนาการในชีวิตประจำวันเป็นสาเหตุใหญ่ที่สุด ในประเทศพัฒนาแล้ว ปัญหาต่อไปนี้เป็นสาเหตุ:
การกินอาหารที่เลือกมากเกินไป : พบได้บ่อยในเด็กที่มีความผิดปกติของสเปกตรัมออทิซึม เกิดขึ้นเมื่อกินอาหารจำกัดเพียงบางชนิด เช่น เส้นก๋วยเตี๋ยวหรือเฟรนช์ฟรายส์2) 3) โรคพิษสุราเรื้อรัง : ทำให้คลังเก็บในตับหมดลงและการดูดซึมในลำไส้บกพร่องพร้อมกันความผิดปกติทางการกิน : เช่น โรคเบื่ออาหาร (anorexia nervosa)
โรคของตับอ่อน ตับ และลำไส้ที่ทำให้การดูดซึมวิตามินเอผิดปกติเป็นสาเหตุหลักในประเทศพัฒนาแล้ว
โรคลำไส้อักเสบเรื้อรัง (IBD) : โดยเฉพาะโรคโครห์น พบได้บ่อย1) หลังการผ่าตัดตัดตับอ่อน : ภาวะตับอ่อนไม่เพียงพอภายหลังการผ่าตัด Frey อาจทำให้เกิด VAD4) หลังการผ่าตัดบายพาสกระเพาะอาหาร : หลังการผ่าตัดบายพาสกระเพาะอาหารแบบ Roux-en-Y มีรายงาน VAD ร้อยละ 35 ที่ 6 สัปดาห์ และร้อยละ 18 ที่ 1 ปี7) กลุ่มอาการลำไส้สั้น / หลังการตัดลำไส้ 5)
การขาดสังกะสี : ยับยั้งการสังเคราะห์โปรตีนจับเรตินอล (RBP) ในตับ ทำให้การขนส่งวิตามินเอบกพร่อง1) โรคหัด : ลดระดับเรตินอลในซีรัมลงร้อยละ 30 หรือมากกว่า กลไกเชื่อว่าเกิดจากการยับยั้งการสังเคราะห์ RBP1) อัตราการเสียชีวิตของเด็กที่มีอาการตาบอดกลางคืน และจุดบิทอต สูงถึง 9 เท่าของเด็กที่มีภาวะขาดวิตามินเอแบบไม่แสดงอาการ 3)
รับประทานอาหารที่สมดุลซึ่งมีวิตามินเอสูง (ตับ ไข่แดง เนย แครอท ผักใบเขียวเข้ม น้ำมันตับปลา ฯลฯ) หากคุณกำลังรักษาโรค IBD หรือโรคตับอ่อน ควรตรวจระดับวิตามินเอในเลือดเป็นประจำ หากมีพฤติกรรมการกินที่เลือกมาก ควรปรึกษาแพทย์
Q
เด็กที่กินเลือกมีความเสี่ยงต่อการขาดวิตามินเอหรือไม่?
A
การกินเลือกอย่างรุนแรง (รับประทานเฉพาะอาหารบางชนิด) ที่เกี่ยวข้องกับโรคออทิซึมสเปกตรัม หรือดาวน์ซินโดรมเป็นปัจจัยเสี่ยงสำคัญของภาวะขาดวิตามินเอ 2) 3) แนะนำให้ตรวจระดับวิตามินเอในเลือดเป็นประจำในเด็กที่กินเลือก
การตรวจพื้นฐานคือการใช้กล้องจุลทรรศน์ชนิดกรีดภายใต้การขยายม่านตา ประเมินการสูญเสียความมันวาวของเยื่อบุตา จุดบิทอต และความขุ่นของกระจกตา ประวัติการรับประทานอาหาร ประวัติการดูดซึมผิดปกติ และประวัติการดื่มแอลกอฮอล์มีความสำคัญ
วิตามินเอในเลือด (เรตินอล) : ค่าปกติ 20–60 ไมโครกรัม/เดซิลิตร อาการทางตาปรากฏเมื่อน้อยกว่า 10 ไมโครกรัม/เดซิลิตร อย่างไรก็ตาม เนื่องจากระดับในเลือดอาจคงที่ได้จากปริมาณสำรองในตับ จึงไม่สามารถแยกภาวะขาดวิตามินเอออกได้แม้ค่าจะปกติโปรตีนจับเรตินอล (RBP) ในเลือด : ค่าปกติ 30–75 ไมโครกรัม/มิลลิลิตรสังกะสีในเลือด : ค่าปกติ 75–120 ไมโครกรัม/เดซิลิตร ตรวจสอบภาวะขาดสังกะสีร่วมด้วย
เซลล์วิทยาแบบประทับ : ประเมินจำนวนเซลล์กุณโฑในตัวอย่างเยื่อบุตา การลดลงเป็นตัวบ่งชี้ที่มีประสิทธิภาพของภาวะขาดวิตามินเอการตัดชิ้นเนื้อเยื่อบุตา : สามารถยืนยันการเปลี่ยนแปลงเป็นเซลล์สความัสและเม็ดเคราตินทางจุลพยาธิวิทยา 5) การตรวจคลื่นไฟฟ้าจอตา (ERG ) : ในจอตาผิดปกติจากการขาดวิตามินเอ จะพบความกว้างของคลื่นลดลงเครื่องวัดการปรับตัวในที่มืด : ใช้ประเมินระดับการมองเห็น ในเวลากลางคืนอย่างเป็นกลาง
ภาวะกระจกตา อ่อนนุ่มเป็นอาการแสดงของการขาดวิตามินเออย่างรุนแรง ต้องรักษาเป็นกรณีฉุกเฉินทางอายุรกรรม
การรับประทานวิตามินเอเป็นการรักษาพื้นฐาน
วิตามินเอชนิดรับประทาน : เริ่มด้วย Chocola A 200,000 หน่วย/วัน แล้วค่อยๆ ลดขนาดลงใช้ยาหยอดตาปฏิชีวนะร่วมด้วยเพื่อป้องกันการติดเชื้อ
ในระยะ X1 ถึง X2 การเสริมวิตามินเอทั้งทางระบบและเฉพาะที่ช่วยให้ความผิดปกติของเยื่อบุกระจกตา และเยื่อบุตา ดีขึ้นอย่างชัดเจน
WHO แนะนำให้รับประทานวิตามินเอขนาดสูงสำหรับภาวะตาแห้ง (รวมถึงกรณีที่ร่วมกับภาวะทุพโภชนาการรุนแรงและโรคหัด) 1) .
กลุ่มอายุ ขนาดครั้งเดียว (IU) 0–5 เดือน 50,000 6–11 เดือน 100,000 ≥12 เดือน 200,000
กำหนดการให้ยา 3 ครั้ง: วันที่ 1, วันที่ 2 และวันที่ 14 1) . ในกรณีที่มีการดูดซึมผิดปกติ แนะนำให้ฉีดเข้ากล้ามเนื้อ 1) 4) . หากมีภาวะขาดสังกะสีร่วมด้วย จำเป็นต้องเสริมสังกะสีพร้อมกัน.
หล่อลื่นผิวตาด้วยน้ำตาเทียม และยาหยดกรดไฮยาลูโรนิก ในกรณีที่กระจกตา ทะลุ อาจพิจารณาผ่าตัดปลูกถ่ายกระจกตา ทั้งชั้น ในกรณีที่ซับซ้อนร่วมกับภาวะเซลล์ต้นกำเนิดลิมบัส ไม่เพียงพอ เช่น ภาวะไม่มีม่านตา นอกจากการให้วิตามินเอขนาดสูง (200,000 IU) แล้ว ยังให้ยาต้านต้อหิน และยาปฏิชีวนะเฉพาะที่ร่วมด้วย 6) .
Sharma และคณะ (2021) รายงานเด็กหญิงอายุ 12 ปีหลังการผ่าตัด Frey ซึ่งอาการที่กระจกตา และเยื่อบุตา หายไปอย่างสมบูรณ์ภายใน 2 สัปดาห์หลังฉีดวิตามินเอเข้ากล้ามและรับประทาน และการมองเห็น กลับมาเป็น 20/20 4) . ระดับรีตินอลในซีรัมกลับสู่ปกติภายใน 12 สัปดาห์.
จุดบิทอตจะดีขึ้นประมาณ 2 สัปดาห์หลังจากเริ่มการรักษา แต่การฟื้นตัวของตาบอดกลางคืน ต้องใช้เวลาอย่างน้อย 4 สัปดาห์ 1) หากเกิดภาวะกระจกตา อ่อนนุ่ม การฟื้นตัวทำได้ยาก และอาจเกิดแผลเป็นและความบกพร่องทางการมองเห็น ถาวร เด็กประมาณ 2 ใน 3 ที่เกิดภาวะกระจกตา อ่อนนุ่มเสียชีวิตภายในไม่กี่เดือน
วิตามินเอเป็นวิตามินที่ละลายในไขมัน การให้เกินขนาดอาจทำให้เกิดผลข้างเคียง เช่น ความดันในกะโหลกศีรษะสูงและทำให้ทารกพิการ ในสตรีวัยเจริญพันธุ์ หลีกเลี่ยงการให้ขนาดสูง 200,000 IU ให้ขนาดต่ำ 10,000 IU/วัน หรือ 25,000 IU/สัปดาห์ อย่างน้อย 3 เดือน ระหว่างการรักษา จำเป็นต้องติดตามระดับรีตินอลในซีรัมอย่างสม่ำเสมอ
Q
เมื่อเริ่มการรักษา จะใช้เวลานานเท่าใดจึงจะดีขึ้น?
A
ในระยะจนถึงภาวะกระจกตา แห้ง (X2) การเสริมวิตามินเอจะทำให้อาการทางตาดีขึ้นภายใน 2 สัปดาห์ และคาดว่าจะฟื้นฟูการมองเห็น ได้สมบูรณ์ 4) จุดบิทอตก็ดีขึ้นในประมาณ 2 สัปดาห์เช่นกัน แต่ตาบอดกลางคืน อาจใช้เวลามากกว่า 4 สัปดาห์ 1) หากถึงระยะกระจกตา อ่อนนุ่ม อาจเกิดแผลเป็นที่ไม่สามารถกลับคืนได้
วิตามินเอเป็นคำรวมสำหรับรีตินอล รีตินัล และกรดรีติโนอิก ซึ่งได้รับจากอาหารในรูปวิตามินเอสำเร็จรูป (ผลิตภัณฑ์จากสัตว์) หรือโปรวิตามินเอแคโรทีนอยด์ (ผักใบเขียวและสีเหลือง) หลังการดูดซึมที่ลำไส้เล็กส่วนต้น 80-90% ของปริมาณทั้งหมดในร่างกายถูกเก็บในเซลล์สเตเลตของตับ ถูกปล่อยสู่เลือดในรูปแบบที่จับกับพรีอัลบูมิน (ทรานส์ไทรีติน) และโปรตีนจับรีตินอล (RBP)
หน้าที่หลักของวิตามินเอในดวงตามีสองประการ:
การรักษาเยื่อบุผิวผิวตา : ควบคุมการเปลี่ยนแปลงตามปกติของเยื่อบุผิวเยื่อบุตา และกระจกตา วิตามินเอกระตุ้นการสังเคราะห์มิวซิน 4 (MUC4) และส่งเสริมการหลั่งมิวซินจากเยื่อบุผิวเยื่อบุตา 7) วงจรการมองเห็น ของจอตา : รีตินอลเป็นโคแฟกเตอร์ที่จำเป็นสำหรับการสร้างโรดอปซินในเซลล์รูปแท่ง การขาดวิตามินเอทำให้การทำงานของเซลล์รูปแท่ง บกพร่องและทำให้เกิดตาบอดกลางคืน
เมื่อเกิดการขาดวิตามินเอ จะมีการแสดงออกมากเกินไปของทรานส์กลูตามิเนสของเคราติโนไซต์ในเยื่อบุผิวกระจกตา และเยื่อบุตา ทำให้เกิดการสร้างเคราตินผิดปกติมากขึ้น 7) ในกระบวนการนี้ เซลล์ก๊อบเล็ตจะหายไป และการหลั่งมิวซินลดลง
พยาธิสภาพดำเนินไปทีละขั้นตามลำดับต่อไปนี้:
ความผิดปกติของเซลล์รูปแท่ง : การสร้างโรดอปซินไม่เพียงพอ → ตาบอดกลางคืน (XN)การเกิดเคราตินของเยื่อบุตา : การสูญเสียเซลล์กุณโฑ → เยื่อบุตา แห้ง (X1A) → การเกิดจุดบิทอท (X1B)การเกิดเคราตินของเยื่อบุกระจกตา : กระจกตา ขุ่น → กระจกตา แห้ง (X2)เนื้อตายของสโตรมากระจกตา : เนื้อตายแบบเหลว → กระจกตา อ่อนนิ่ม (X3A/B)การซ่อมแซมเนื้อเยื่อและการเกิดแผลเป็น : แผลเป็นที่กระจกตา (XS)
ในระยะกระจกตา อ่อนนิ่ม การทำงานของคอลลาจีเนสที่เพิ่มขึ้นทำให้สโตรมากระจกตา ละลายอย่างรวดเร็ว และอาจนำไปสู่การทะลุได้ภายในไม่กี่วัน
ตามรายงานของ TFOS DEWS III การเสริมวิตามินเอทางปากช่วยปรับปรุงคุณภาพน้ำตาในผู้ป่วยตาแห้ง แต่ไม่มีผลต่อปริมาณน้ำตา 8) ยาหยอดตาวิตามินเอเฉพาะที่แสดงให้เห็นถึงการปรับปรุงที่เสถียรกว่าในความเสถียรของฟิล์มน้ำตาและผิวตา และกำลังมีการศึกษาการรักษาแบบผสมผสานกับไซโคลสปอริน เอ 8)
Azmi และคณะ (2023) รายงานผู้ป่วยตาแห้ง รุนแรง 3 รายจาก VAD ในเด็กออทิสติก และเน้นย้ำถึงการมีอยู่ของกรณีที่ไม่สามารถฟื้นฟูได้ซึ่งนำไปสู่การฝ่อของเส้นประสาทตา 2) มีการเสนอความสำคัญของการตรวจคัดกรองระดับวิตามินเอในเลือดเป็นระยะในเด็กที่มีความเสี่ยงสูงต่อการกินเลือก เช่น โรคออทิซึมสเปกตรัม และดาวน์ซินโดรม
หลังการผ่าตัดลดน้ำหนัก เช่น การผ่าตัดบายพาสกระเพาะอาหารแบบ Roux-en-Y ความเสี่ยงของ VAD สูง และได้มีการเน้นย้ำถึงความจำเป็นในการติดตามการเปลี่ยนแปลงของผิวตาหลังการผ่าตัด 7) มีรายงานว่า 35% ของผู้ป่วยมี VAD ภายใน 6 สัปดาห์หลังการผ่าตัด ซึ่งจำเป็นต้องสร้างระบบการตรวจพบตั้งแต่เนิ่นๆ และการแทรกแซงตั้งแต่เนิ่นๆ
Khan Z, Cox V, Creagmile J, Oboh-Weilke A. Nyctalopia and Xerophthalmia in a Patient With Crohn’s Induced Vitamin A Deficiency. Cureus. 2023;15(8):e42961.
Azmi AZ, Patrick S, Isa MIB, Ab. Ghani S. A Multifaceted Presentation of Xerophthalmia in Autistic Patients. Cureus. 2023;15(11):e49172.
Ifwat A, Liew OH, Abdul Hamid H, Patrick S, Ab.Ghani S. Xerophthalmia in Picky Eater Children. Cureus. 2022;14(3):e22846.
Sharma S, Murthy SI, Bhate M, Rathi V. Xerophthalmia due to vitamin A deficiency following Frey’s procedure for chronic calcific pancreatitis. BMJ Case Rep. 2021;14:e242710.
Khan SI, Kumar A, Panda PK, Gupta N. Xerophthalmia with secondary malabsorption syndrome in a young lady. J Family Med Prim Care. 2021;10:3515-8.
Magdum R, Rao RK, Ganesh A, Chaudhary N, Vatkar V. Unravelling the Enigma of Ocular Complexity: Delving into Aniridia, Xerophthalmia, Corneal Ulcer, Keratomalacia, and Beyond. Cureus. 2024;16(7):e64631.
Markoulli M, Ahmad S, Engel L, Golebiowski B, Gomes JAP, Nichols K, et al. TFOS Lifestyle: Impact of nutrition on the ocular surface. Ocul Surf. 2023;29:226-271.
Stapleton F, Abad JC, Engel L, Gomes JAP, Nichols KK, Schaumberg DA, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;262:1-55.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต