اختلال حرکات چشم
فلج عصب حرکتی چشم (III): انحراف چشم به سمت پایین و خارج، گشادی مردمک، و افتادگی پلک.
فلج عصب تروکلئر (IV): دوبینی عمودی یا چرخشی.
فلج عصب ابدوسنس (VI): دوبینی افقی به دلیل محدودیت ابداکشن.

نوریت عصب جمجمهای (cranial neuritis) اصطلاحی کلی برای التهاب اعصاب جمجمهای است که منجر به تخریب عصبی یا دمیلیناسیون میشود. ممکن است تنها یک عصب جمجمهای یا چندین عصب به طور همزمان درگیر شوند. حالت دوم پلینوریت کرانیالیس (polyneuritis cranialis: PNC) نامیده میشود.
PNC به عنوان یک زیرگروه نادر از سندرم گیلن-باره (GBS) در نظر گرفته میشود. در طبقهبندی GBS که توسط Wakerley و همکاران در سال 2014 ارائه شد، PNC به عنوان وضعیتی تعریف شد که با اختلال حرکات چشم و علائم بولبار بدون ضعف یا آتاکسی اندامها همراه است1).
در مرور متون PNC، از 20 مورد گزارش شده، میانه سنی 40 سال و 75% مرد بودند3). ضعف صورت در 70% و رفلکسهای تاندونی عمقی طبیعی در 50% مشاهده شد3). هنگامی که اعصاب جمجمهای مسئول حرکات چشم (اعصاب III، IV، VI) آسیب میبینند، دوبینی و فلج عضلات چشم علائم اصلی هستند.
نوریت عصب جمجمهای اصطلاحی کلی برای التهاب اعصاب جمجمهای است. اگر یک عصب جمجمهای منفرد آسیب ببیند، نوریت عصب جمجمهای و اگر چندین عصب جمجمهای همزمان آسیب ببینند، نوریت چندگانه عصب جمجمهای (polyneuritis cranialis) نامیده میشود. نوریت چندگانه عصب جمجمهای به عنوان زیرگروه نادر سندرم گیلن-باره (GBS) طبقهبندی میشود.
علائم ذهنی نوریت عصب جمجمهای بسته به عصب جمجمهای آسیبدیده متفاوت است. علائم اصلی به شرح زیر است:
اختلال حرکات چشم
فلج عصب حرکتی چشم (III): انحراف چشم به سمت پایین و خارج، گشادی مردمک، و افتادگی پلک.
فلج عصب تروکلئر (IV): دوبینی عمودی یا چرخشی.
فلج عصب ابدوسنس (VI): دوبینی افقی به دلیل محدودیت ابداکشن.
اختلال اعصاب جمجمهای تحتانی
فلج عصب صورت (VII): عدم تقارن صورت، بسته نشدن کامل چشم، و اختلال چشایی. شدت با طبقهبندی House-Brackmann ارزیابی میشود 2).
فلج عصب هیپوگلوسال (XII): آتروفی زبان، انحراف زبان، و فاسیکولاسیون مشاهده میشود 1).
فلج پیازی (IX و X): دیسفاژی، خشونت صدا، و انحراف کام نرم.
در نوریتهای متعدد اعصاب جمجمهای، کاهش یا فقدان رفلکسهای عمقی تاندون اغلب مشاهده میشود 1)3). همراهی با علائم تحریک مننژ، وجود مننژیت را به عنوان بیماری زمینهای مطرح میکند.
علل نوریت اعصاب جمجمهای متنوع است. علل اصلی به شرح زیر طبقهبندی میشوند.
| طبقهبندی | علل شاخص |
|---|---|
| عفونی | ویروس واریسلا زوستر، EBV، بیماری لایم، سل، سیفلیس، SARS-CoV-2 |
| خودایمنی | GBS/MFS، سارکوئیدوز، SLE، بیماری بهجت، MOG-AD |
| نئوپلاستیک | تومورهای لپتومننژ، تومورهای متاستاتیک، مهارکنندههای ایست بازرسی ایمنی |
| عروقی | دیابت، آنوریسم |
| ایدیوپاتیک | نوروپاتی کرانیال ایدیوپاتیک متعدد، پانمننژیت هیپرتروفیک |
در میان علل عفونی، بیماری لایم (عفونت Borrelia burgdorferi) مهم است. نوروبورلیوز در ۱۰ تا ۱۵٪ از بیماران مبتلا به لایم درماننشده رخ میدهد و با سهگانه مننژیت لنفوسیتی، نوریت کرانیال و رادیکولیت ظاهر میشود4).
نوریت کرانیال پس از عفونت SARS-CoV-2 نیز گزارش شده است. در دو مورد از پلینوریت کرانیال با درگیری عمدتاً عصب هیپوگلوسال پس از پنومونی شدید COVID-19، بهبود قابل توجهی پس از تجویز IVIG مشاهده شد1). مکانیسم بیماری بیشتر به جای تهاجم مستقیم عصبی، واسطهای ایمنی پیشنهاد شده است1).
در PNC به عنوان زیرگروه GBS، آنتیبادی IgG ضد GQ1b در ۴۷٪ موارد در سرم یافت میشود3). شایعترین عفونت قبلی Mycoplasma pneumoniae است3).
یک مورد از PNC در یک نوجوان ۱۶ ساله پس از واکسیناسیون COVID-19 (BNT162b2) نیز گزارش شده است2). با این حال، خطر عوارض عصبی مرتبط با واکسن بسیار کمتر از خود عفونت COVID-19 است2).
چندین مورد از بروز نوریت عصب جمجمهای (به ویژه نوریت چندگانه عصب جمجمهای) پس از عفونت SARS-CoV-2 گزارش شده است 1)5). مکانیسم ایجاد آن عمدتاً واکنش ایمنی پس از عفونت در نظر گرفته میشود تا تهاجم مستقیم ویروس. مواردی پس از واکسن COVID-19 نیز گزارش شده است، اما خطر آن کمتر از خود عفونت است 2).
برای تشخیص نوریت عصب جمجمهای، علاوه بر یافتههای بالینی، از ترکیب تصویربرداری، آزمایش مایع مغزی-نخاعی و آزمایشهای الکتروفیزیولوژیک استفاده میشود.
MRI با کنتراست مهمترین آزمایش است. در نوریت عصب جمجمهای، افزایش کنتراست عصب جمجمهای درگیر یک یافته مشخص است. توالیهای MRI با استفاده از روش CISS (تداخل سازنده در حالت پایدار) میتوانند عصب جمجمهای را واضحتر نشان دهند.
نکات کلیدی در تصویربرداری MRI به شرح زیر است:
در صورت مشکوک بودن به علت عروقی، CTA، MRA و آنژیوگرافی کاتتری اضافه میشود. CT به عنوان غربالگری در موارد اورژانسی مفید است.
آزمایش مایع مغزی-نخاعی از طریق پونکسیون کمری برای شناسایی بیماری زمینهای ضروری است.
| آزمایش | اهمیت اصلی |
|---|---|
| MRI با کنتراست | افزایش کنتراست در اعصاب مغزی مبتلا |
| بررسی مایع مغزی-نخاعی | تفکیک پروتئین-سلول، رد عفونت |
| بررسی هدایت عصبی | ارزیابی دمیلیناسیون و آسیب آکسونی |
| آزمایش آنتیبادی | تشخیص آنتیبادیهای ضد گانگلیوزید |
در بررسی سرعت هدایت عصبی، ناپدید شدن موج F به عنوان نشانه اولیه دمیلیناسیون پروگزیمال مهم است2). در بررسی رفلکس پلک زدن، ناهنجاریهای پاسخهای R1 و R2 ارزیابی میشود3).
اندازهگیری آنتیبادیهای ضد گانگلیوزید (ضد GM1، ضد GQ1b، ضد GD1a و غیره) برای تشخیص زیرگروههای GBS مفید است3). با این حال، منفی بودن آنتیبادی تشخیص PNC را رد نمیکند.
برای جستجوی علل عفونی، آزمایشهای سرولوژیک بیماری لایم، واکنش سفلیس، آنتیبادی ضد AQP4 و آنتیبادی ضد MOG نیز در صورت لزوم اندازهگیری میشوند.
درمان نوریت عصب جمجمهای اساساً بر اساس درمان اختصاصی بیماری زمینهای است.
قبل از تجویز سیستمیک استروئیدها، رد عفونتهایی مانند هپاتیت B ضروری است.
با شناسایی بیماری زمینهای و درمان مناسب، در بسیاری از موارد علائم عصبی بهبود مییابند. در PNC که زیرگروه GBS است، گزارشهای زیادی از بهبود قابل توجه پس از تجویز IVIG وجود دارد1)3). با این حال، در موارد همراه با اختلال بینایی، بهبود عملکرد بینایی ممکن است ناقص باشد3).
پاتوفیزیولوژی نوریت عصب جمجمهای بسته به علت متفاوت است، اما مکانیسمهای اصلی شامل موارد زیر است.
دمیلیناسیون تخریب غلاف میلین اطراف آکسون اعصاب میلیندار است. تخریب غلاف میلین باعث اختلال در هدایت جهشی و در نتیجه اختلال در هدایت عصبی میشود. در PNC زیرگروه GBS، نوع دمیلینه غالب است و از نظر الکتروفیزیولوژیک، ناپدید شدن موج F، بلوک هدایت و افزایش تأخیر دیستال مشاهده میشود2)5). در مقابل، در نوع آکسونی، کاهش دامنه پتانسیل عمل عضلانی مرکب مشخص است5).
در نوریت عصب جمجمهای پس از عفونت، تقلید مولکولی (molecular mimicry) یک پاتوژنز مهم است. شباهت ساختاری بین گلیکولیپیدهای موجود در پاتوژن عفونت قبلی و گانگلیوزیدهای موجود در غلاف میلین اعصاب جمجمهای منجر به تولید آنتیبادیهای خودایمنی واکنشدهنده متقاطع میشود3).
آنتیبادی اصلی ضد گانگلیوزید شناسایی شده در PNC، IgG ضد GQ1b (47%) است و پس از آن آنتیبادیهای IgG ضد GT1a و ضد GD1a شایعتر هستند3). این آنتیبادیها غلاف میلین اعصاب جمجمهای را هدف قرار داده و باعث دمیلیناسیون با واسطه کمپلمان میشوند.
مکانیسم بروز نوریت عصب جمجمهای پس از COVID-19 به طور کامل شناخته نشده است.
De Gennaro و همکاران (2021) دو مورد پلینوریت عصب جمجمهای پس از پنومونی شدید COVID-19 را گزارش کردند. در هر دو مورد، علائم عصبی حدود یک ماه پس از عفونت ظاهر شد و آزمایش PCR SARS-CoV-2 منفی شده بود. بهبود قابل توجه پس از تجویز IVIG نشان داد که مکانیسم ایمنی پس از عفونت عامل اصلی است، نه تهاجم مستقیم عصبی1).
مکانیسمهای احتمالی به شرح زیر است1).
در نوریت اعصاب مغزی پس از عفونت، تقلید مولکولی مکانیسم اصلی در نظر گرفته میشود. شباهت ساختاری بین گلیکولیپیدهای پاتوژن و گانگلیوزیدهای غلاف میلین اعصاب مغزی منجر به تولید آنتیبادیهای خودایمنی واکنشدهنده متقابل و دمیلیناسیون اعصاب مغزی میشود3). پاسخ خوب به درمان با IVIG نیز از این مکانیسم ایمنی حمایت میکند1).
Manganotti و همکاران (2021) در 5 بیمار مبتلا به COVID-19، عارضه GBS/PNC را گزارش کردند. به 4 نفر IVIG (0.4 g/kg به مدت 5 روز) داده شد و بهبود علائم عصبی حاصل شد. افزایش IL-8 در مایع مغزی-نخاعی در 3 بیمار مشاهده شد که نشاندهنده وجود نوروپاتی محیطی با واسطه ایمنی همراه با عفونت SARS-CoV-2 است5).
Kulsirichawaroj و همکاران (2022) مورد یک زن 16 ساله تایلندی را گزارش کردند که 3 ساعت پس از اولین دوز واکسن mRNA BNT162b2 به PNC مبتلا شد. او با اختلال اعصاب مغزی V، VII، IX و X سمت راست، عدم وجود موج F و افزایش کنتراست عصب صورت راست مراجعه کرد. پس از درمان با IVIG، تمام علائم به جز فلج صورت در عرض 4 هفته بهبود یافتند2).
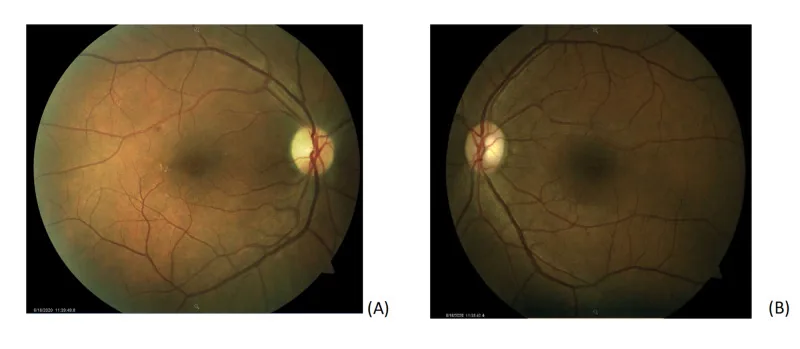
Li و همکاران (2023) مورد نادری از یک مرد 54 ساله با PNC همراه با اختلال بینایی را گزارش کردند. آنتیبادیهای IgG ضد GM1 و ضد GD1a در سرم مثبت بودند و پس از درمان با IVIG بهبود سریع علائم عصبی مشاهده شد. برای بهبود بینایی، ترکیب استروئید نیز لازم بود، اما پس از یک ماه، بینایی هر دو چشم به 6/6 بازگشت کامل یافت3). در مرور مقالات، از 32 مورد ترکیب GBS و نوریت اپتیک، پیشآگهی بینایی در 47% ضعیف بود، در حالی که پیشآگهی علائم عصبی عموماً خوب بود.