Rối loạn vận động mắt
Liệt dây thần kinh vận nhãn (III): Mắt lệch xuống dưới và ra ngoài, giãn đồng tử, sụp mi.
Liệt dây thần kinh ròng rọc (IV): Gây song thị dọc hoặc xoay.
Liệt dây thần kinh giạng (VI): Gây song thị ngang do hạn chế dạng.

Viêm dây thần kinh sọ là thuật ngữ chung cho các bệnh trong đó tình trạng viêm xảy ra ở các dây thần kinh sọ, dẫn đến phá hủy thần kinh hoặc mất myelin. Chỉ một dây thần kinh sọ có thể bị ảnh hưởng, hoặc nhiều dây thần kinh sọ có thể bị tổn thương đồng thời. Trường hợp sau được gọi là viêm đa dây thần kinh sọ (PNC).
PNC được phân loại là một phân nhóm hiếm của hội chứng Guillain-Barré (GBS). Trong phân loại GBS do Wakerley và cộng sự đề xuất năm 2014, PNC được định nghĩa là tình trạng chỉ biểu hiện rối loạn vận động mắt và triệu chứng hành não mà không có yếu chi hoặc mất điều hòa 1).
Trong một tổng quan y văn về PNC, tuổi trung vị của 20 ca được báo cáo là 40 tuổi, và 75% là nam giới 3). Yếu cơ mặt gặp ở 70%, và phản xạ gân xương bình thường ở 50% 3). Khi các dây thần kinh sọ liên quan đến vận động mắt (dây III, IV, VI) bị tổn thương, song thị và liệt vận nhãn trở thành triệu chứng chính.
Viêm dây thần kinh sọ là thuật ngữ chung chỉ tình trạng viêm các dây thần kinh sọ. Khi một dây thần kinh sọ đơn lẻ bị tổn thương, được gọi là viêm dây thần kinh sọ; khi nhiều dây thần kinh sọ bị tổn thương đồng thời, được gọi là viêm đa dây thần kinh sọ (polyneuritis cranialis). Viêm đa dây thần kinh sọ được phân loại là một phân nhóm hiếm của GBS.
Các triệu chứng chủ quan của viêm dây thần kinh sọ khác nhau tùy theo dây thần kinh sọ bị tổn thương. Các triệu chứng chính như sau:
Rối loạn vận động mắt
Liệt dây thần kinh vận nhãn (III): Mắt lệch xuống dưới và ra ngoài, giãn đồng tử, sụp mi.
Liệt dây thần kinh ròng rọc (IV): Gây song thị dọc hoặc xoay.
Liệt dây thần kinh giạng (VI): Gây song thị ngang do hạn chế dạng.
Rối loạn dây thần kinh sọ dưới
Liệt dây thần kinh mặt (VII): Gây mất đối xứng mặt, nhắm mắt không kín, rối loạn vị giác. Mức độ nặng được đánh giá bằng phân loại House-Brackmann 2).
Liệt dây thần kinh hạ thiệt (XII): Quan sát thấy teo lưỡi, lệch lưỡi, và co giật bó cơ 1).
Liệt hành não (IX, X): Gây khó nuốt, khàn giọng, lệch vòm miệng mềm.
Trong viêm đa dây thần kinh sọ, thường thấy giảm hoặc mất phản xạ gân xương 1)3). Nếu kèm dấu hiệu kích thích màng não, gợi ý sự hiện diện của viêm màng não như bệnh nền.
Nguyên nhân của viêm dây thần kinh sọ rất đa dạng. Các nguyên nhân chính được phân loại dưới đây.
| Phân loại | Nguyên nhân điển hình |
|---|---|
| Nhiễm trùng | Virus varicella-zoster, EBV, bệnh Lyme, lao, giang mai, SARS-CoV-2 |
| Tự miễn | GBS/MFS, sarcoidosis, SLE, bệnh Behçet, MOG-AD |
| U tân sinh | U màng não mềm, u di căn, thuốc ức chế điểm kiểm soát miễn dịch |
| Mạch máu | Đái tháo đường, phình động mạch |
| Vô căn | Bệnh đa dây thần kinh sọ vô căn, viêm màng cứng dày |
Trong số các nguyên nhân nhiễm trùng, bệnh Lyme (nhiễm Borrelia burgdorferi) rất quan trọng. Bệnh thần kinh do Lyme xảy ra ở 10-15% bệnh nhân Lyme không được điều trị, với bộ ba: viêm màng não lympho, viêm dây thần kinh sọ và viêm rễ thần kinh 4).
Viêm dây thần kinh sọ sau nhiễm SARS-CoV-2 cũng đã được báo cáo. Trong hai trường hợp viêm đa dây thần kinh sọ tập trung ở dây thần kinh hạ thiệt sau viêm phổi COVID-19 nặng, đã thấy cải thiện rõ rệt sau khi dùng IVIG 1). Cơ chế được cho là qua trung gian miễn dịch hơn là xâm nhập thần kinh trực tiếp 1).
Trong PNC như một phân nhóm của GBS, kháng thể IgG kháng GQ1b trong huyết thanh được phát hiện ở 47% trường hợp 3). Nhiễm trùng trước đó phổ biến nhất là Mycoplasma pneumoniae 3).
Một trường hợp bé trai 16 tuổi phát triển PNC sau khi tiêm vắc-xin COVID-19 (BNT162b2) cũng đã được báo cáo 2). Tuy nhiên, nguy cơ biến chứng thần kinh liên quan đến vắc-xin thấp hơn nhiều so với bản thân nhiễm COVID-19 2).
Một số trường hợp viêm dây thần kinh sọ (đặc biệt là viêm đa dây thần kinh sọ) sau nhiễm SARS-CoV-2 đã được báo cáo1)5). Cơ chế chính được cho là phản ứng miễn dịch sau nhiễm trùng, chứ không phải do virus xâm nhập trực tiếp. Các trường hợp sau tiêm vắc-xin COVID-19 cũng đã được báo cáo, nhưng nguy cơ thấp hơn so với bản thân nhiễm trùng2).
Chẩn đoán viêm dây thần kinh sọ kết hợp các triệu chứng lâm sàng, hình ảnh học, xét nghiệm dịch não tủy và các xét nghiệm điện sinh lý.
MRI có tiêm thuốc cản quang là xét nghiệm quan trọng nhất. Trong viêm dây thần kinh sọ, sự bắt thuốc cản quang của dây thần kinh bị ảnh hưởng là dấu hiệu đặc trưng. Trình tự MRI sử dụng phương pháp CISS (giao thoa xây dựng ở trạng thái ổn định) có thể hiển thị các dây thần kinh sọ rõ ràng hơn.
Các điểm quan trọng trong chụp MRI như sau:
Nếu nghi ngờ nguyên nhân mạch máu, hãy thêm CTA, MRA hoặc chụp mạch máu bằng ống thông. CT hữu ích như một xét nghiệm sàng lọc khẩn cấp.
Xét nghiệm dịch não tủy bằng chọc dò thắt lưng là cần thiết để xác định bệnh nền.
| Xét nghiệm | Ý nghĩa chính |
|---|---|
| MRI có tiêm thuốc cản quang | Tăng cường tín hiệu của các dây thần kinh sọ bị ảnh hưởng |
| Xét nghiệm dịch não tủy | Phân ly đạm-tế bào, loại trừ nhiễm trùng |
| Nghiên cứu dẫn truyền thần kinh | Đánh giá hủy myelin và tổn thương sợi trục |
| Xét nghiệm kháng thể | Phát hiện kháng thể kháng ganglioside |
Trong nghiên cứu tốc độ dẫn truyền thần kinh, mất sóng F là dấu hiệu sớm quan trọng của hủy myelin đoạn gần2). Xét nghiệm phản xạ chớp mắt đánh giá bất thường của đáp ứng R1 và R23).
Đo kháng thể kháng ganglioside (kháng GM1, kháng GQ1b, kháng GD1a, v.v.) hữu ích trong chẩn đoán phân nhóm GBS3). Tuy nhiên, âm tính kháng thể không loại trừ chẩn đoán PNC.
Là một phần của việc tìm kiếm nguyên nhân nhiễm trùng, các xét nghiệm huyết thanh học bệnh Lyme, xét nghiệm giang mai, kháng thể kháng AQP4 và kháng thể kháng MOG được đo khi thích hợp.
Điều trị viêm dây thần kinh sọ não dựa trên điều trị riêng cho từng bệnh nguyên nhân.
Trước khi dùng steroid toàn thân, cần loại trừ nhiễm trùng như viêm gan B.
Với việc xác định nguyên nhân và điều trị thích hợp, hầu hết các trường hợp đều cải thiện triệu chứng thần kinh. Ở phân nhóm PNC của GBS, nhiều báo cáo cho thấy cải thiện rõ rệt sau IVIG1)3). Tuy nhiên, ở những trường hợp có suy giảm thị lực, sự phục hồi chức năng thị giác có thể không hoàn toàn3).
Sinh lý bệnh của viêm dây thần kinh sọ khác nhau tùy theo nguyên nhân, nhưng các cơ chế chính bao gồm những điều sau.
Mất myelin là sự phá hủy bao myelin bao quanh sợi trục của dây thần kinh có myelin. Khi bao myelin bị phá hủy, dẫn truyền nhảy cóc không thể thực hiện được, gây rối loạn dẫn truyền thần kinh. Ở phân nhóm PNC của GBS, thể mất myelin chiếm ưu thế, và về điện sinh lý thấy mất sóng F, block dẫn truyền và kéo dài thời gian tiềm tàng xa2)5). Mặt khác, ở thể sợi trục, đặc điểm là giảm biên độ điện thế hoạt động cơ phức hợp5).
Trong viêm dây thần kinh sọ sau nhiễm trùng, hiện tượng bắt chước phân tử (molecular mimicry) là một cơ chế bệnh sinh quan trọng. Do sự tương đồng về cấu trúc giữa glycolipid của tác nhân gây nhiễm trùng trước đó và ganglioside có trong bao myelin của dây thần kinh sọ, các tự kháng thể phản ứng chéo được sản xuất3).
Các kháng thể kháng ganglioside chính được phát hiện trong PNC là IgG kháng GQ1b (47%), tiếp theo là IgG kháng GT1a và GD1a3). Các kháng thể này nhắm vào bao myelin của dây thần kinh sọ và gây mất myelin qua trung gian bổ thể.
Cơ chế viêm dây thần kinh sọ sau COVID-19 chưa được làm sáng tỏ hoàn toàn.
De Gennaro và cộng sự (2021) đã báo cáo hai trường hợp viêm đa dây thần kinh sọ sau viêm phổi COVID-19 nặng. Cả hai đều xuất hiện triệu chứng thần kinh khoảng một tháng sau nhiễm trùng, và xét nghiệm PCR SARS-CoV-2 đã âm tính. Do cải thiện rõ rệt sau IVIG, họ kết luận rằng cơ chế qua trung gian miễn dịch sau nhiễm trùng là nguyên nhân chính, thay vì xâm nhập thần kinh trực tiếp1).
Các cơ chế ứng cử viên bao gồm những điều sau1).
Trong viêm dây thần kinh sọ sau nhiễm trùng, cơ chế chính được cho là bắt chước phân tử. Sự tương đồng về cấu trúc giữa glycolipid của mầm bệnh và ganglioside của vỏ myelin dây thần kinh sọ dẫn đến sản xuất các tự kháng thể phản ứng chéo, gây khử myelin các dây thần kinh sọ3). Đáp ứng tốt với IVIG cũng ủng hộ cơ chế qua trung gian miễn dịch này1).
Manganotti và cộng sự (2021) báo cáo 5 bệnh nhân COVID-19 có biến chứng GBS/PNC. Bốn bệnh nhân được dùng IVIG (0,4 g/kg trong 5 ngày) và cải thiện triệu chứng thần kinh. Tăng IL-8 trong dịch não tủy được ghi nhận ở 3 bệnh nhân, cho thấy sự tồn tại của bệnh lý thần kinh ngoại biên qua trung gian miễn dịch liên quan đến nhiễm SARS-CoV-25).
Kulsirichawaroj và cộng sự (2022) báo cáo trường hợp một phụ nữ Thái Lan 16 tuổi bị PNC 3 giờ sau liều đầu tiên của vắc-xin mRNA BNT162b2. Cô có biểu hiện rối loạn các dây thần kinh sọ V, VII, IX, X bên phải, mất sóng F và tăng cường tương phản dây thần kinh mặt phải. Sau khi dùng IVIG, tất cả các triệu chứng ngoại trừ liệt mặt đã hồi phục trong 4 tuần2).
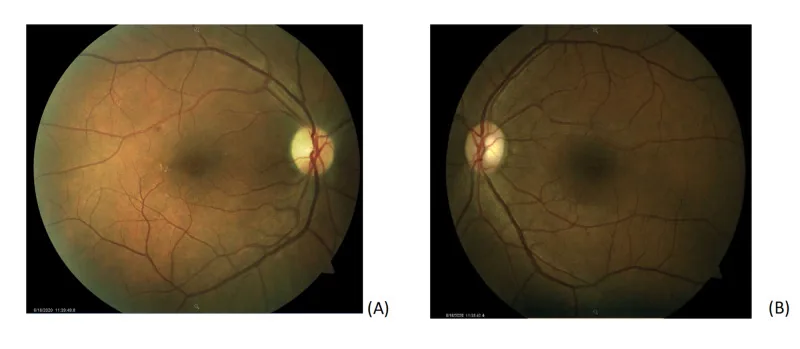
Li và cộng sự (2023) báo cáo một trường hợp hiếm gặp ở nam giới 54 tuổi bị PNC kèm suy giảm thị lực. Kháng thể IgG kháng GM1 và kháng GD1a trong huyết thanh dương tính, và các triệu chứng thần kinh cải thiện nhanh chóng sau IVIG. Phục hồi thị lực cần thêm steroid, nhưng sau một tháng, thị lực hồi phục hoàn toàn 6/6 ở cả hai mắt3). Trong tổng quan y văn, trong số 32 trường hợp GBS kết hợp viêm thần kinh thị giác, tiên lượng thị lực xấu ở 47%, trong khi tiên lượng triệu chứng thần kinh nhìn chung tốt.