إعتام عدسة العين الخلقي الآخر
الشكل: القطبي الأمامي، القطبي الخلفي، الطبقي، الكامل، إلخ.
نقطة التمييز: تختلف موقع وشكل ولون العتامة.
الفحص: فحص المصباح الشقي، أخذ التاريخ العائلي.

إعتام عدسة العين الأزرق (cerulean cataract) هو إعتام تطوري وراثي يتميز بعتامة بيضاء مزرقة منتشرة في نواة العدسة وقشرتها. ويسمى أيضًا “blue dot cataract”. تصنف عتامة النواة حسب الشكل إلى مسحوقية، قنديل البحر، شجرية، إلخ، لكن إعتام عدسة العين الأزرق هو تصنيف يعتمد على لون العتامة.
يتبع نمط الوراثة الجسدية السائدة. التقدم بطيء، وغالبًا لا يؤثر على الرؤية حتى سن البلوغ. ومع ذلك، في بعض المرضى، يحدث ضعف بصري مبكر، وإذا ترك دون علاج، فقد يؤدي إلى الغمش أو الرأرأة.
من المعروف أن له علاقة بمتلازمة داون. يمكن للأطفال المصابين بمتلازمة داون أن يصابوا بإعتام عدسة العين الخلقي أو المكتسب، وقد تم الإبلاغ عن ارتباط إعتام عدسة العين الأزرق (الناتج عن ترسب الأميلويد) بشكل خاص1).
يمكن للأطفال المصابين بمتلازمة داون أن يصابوا بإعتام عدسة العين الخلقي أو المكتسب. وقد تم الإبلاغ عن ارتباط إعتام عدسة العين الأزرق الناتج عن ترسب الأميلويد1). من المعروف أيضًا أن متلازمة داون ترتبط بالقرنية المخروطية (تصل إلى 15% من البالغين)، وقد تم الإبلاغ عن حالات يتعايش فيها توسع القرنية وإعتام عدسة العين الأزرق لدى نفس المريض1).
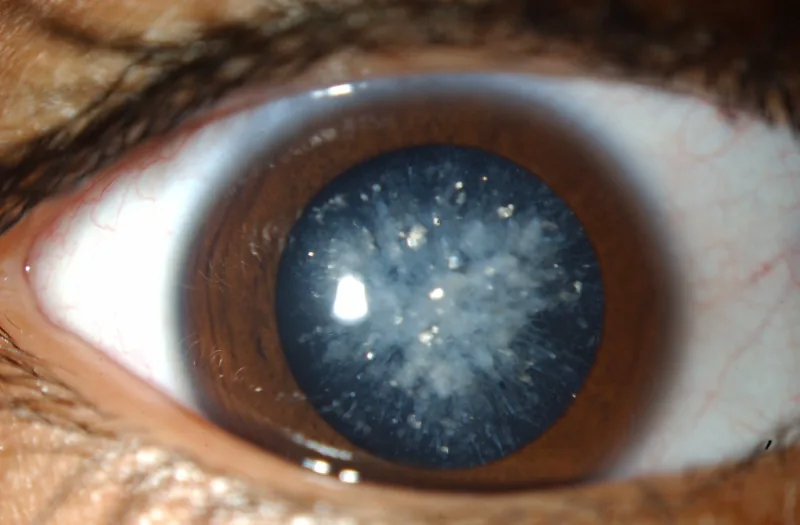
يكشف فحص المصباح الشقي عن عتامات زرقاء أو بيضاء دقيقة في الطبقة السطحية لنواة العدسة. تبدأ العتامات في النواة الجنينية وتنتشر في النواة والقشرة. عادة ما تكون ثنائية الجانب.
في الحالات المصاحبة لمتلازمة داون، قد توجد أيضًا علامات القرنية المخروطية مثل حلقة فلايشر وبروز مخروطي للقرنية 1). كما تم الإبلاغ عن حالات مصحوبة بوذمة قرنية حادة 1).
في التصنيف الشكلي لإعتام عدسة العين الخلقي، تشمل الأنواع: إعتام عدسة العين الكبسولي، القطبي، النووي، الطبقي، النقطي، الخيطي، والكامل. يُصنف إعتام عدسة العين الأزرق كنوع فرعي من إعتام عدسة العين النووي.
إعتام عدسة العين الأزرق يتبع نمط الوراثة الجسدية السائدة. تم تحديد أربعة مواقع جينية على الأقل.
| الموقع الجيني | موقع الكروموسوم |
|---|---|
| CCA1 | 17q24 |
| CCA2 | 22q11.2-q12.2 |
| CCA3 | 2q33-q35 |
| CC4 | 16q22-q23 |
تم تحديد طفرات في جينات الكريستالين β-B2 (CRYBB2)، والكريستالين γ-D (CRYGD)، والجين المتماثل للفيروس الليفي العضلي الطيري V-MAF (MAF)، والبروتين الرئيسي الداخلي لألياف العدسة (MIP) كجينات مسببة.
أما بالنسبة لمسببات إعتام عدسة العين الخلقي بشكل عام، فإن الأكثر شيوعًا هو مجهول السبب (30-50%)، يليه الوراثي (السائد الصبغي الجسدي هو الأكثر شيوعًا)، والعدوى داخل الرحم، والاضطرابات الأيضية، والشذوذ الصبغي، وأمراض العين المصاحبة، والأمراض أو المتلازمات الجهازية المصاحبة.
تم تحديد طفرات في CRYBB2 (β-B2-كريستالين)، وCRYGD (γ-D-كريستالين)، وMAF، وMIP (البروتين الرئيسي الداخلي لألياف العدسة). هذه الجينات تشفر بروتينات هيكلية للعدسة وعوامل نسخ، وتؤدي الطفرات إلى فقدان شفافية العدسة. المواقع الجينية المعروفة هي أربع مناطق: 17q24، 22q11.2-q12.2، 2q33-q35، 16q22-q23.
هذا هو الفحص الأساسي للتشخيص. يتم ملاحظة عتامات صغيرة زرقاء أو بيضاء على سطح نواة العدسة. يتم اكتشافها عند الولادة أو أثناء فحص العيون الروتيني.
إعتام عدسة العين الخلقي الآخر
الشكل: القطبي الأمامي، القطبي الخلفي، الطبقي، الكامل، إلخ.
نقطة التمييز: تختلف موقع وشكل ولون العتامة.
الفحص: فحص المصباح الشقي، أخذ التاريخ العائلي.
إعتام عدسة العين التطوري
الشكل: عتامة تتطور بعد الولادة.
نقطة التمييز: سرعة التقدم ووجود مضاعفات جهازية.
الفحص: فحص المصباح الشقي المتكرر مع مرور الوقت.
إعتام عدسة العين الرضحي
الشكل: عتامة تالية للإصابة.
نقطة التمييز: وجود تاريخ إصابة.
الفحص: أخذ التاريخ المرضي، فحص الجزء الأمامي من العين.
أخذ التاريخ العائلي مهم للتشخيص التفريقي. يمكن للاختبار الجيني تحديد الطفرة المسببة في بعض الحالات.
لا يوجد حالياً علاج يمنع تكون أو تقدم إعتام عدسة العين الأزرق. يتم إجراء تقييمات دورية للعين لمراقبة تقدم ضعف البصر.
عندما يتقدم ضعف البصر ويؤثر على الحياة اليومية، تكون جراحة إعتام عدسة العين (استحلاب العدسة) وزرع العدسة داخل العين مناسبة. الوظيفة البصرية بعد زرع العدسة جيدة، ويتم إجراء الجراحة بنشاط إذا تقرر أن تحسين الرؤية مؤكد.
في حالات إعتام عدسة العين الخلقي أحادي الجانب مع ضعف بصري شديد، تكون الجراحة المبكرة ضرورية. من منظور الوقاية من الغمش، التدخل في الوقت المناسب مهم. في الحالات المصحوبة بمضاعفات عينية شديدة أو أمراض الجهاز العصبي المركزي، لا يمكن توقع تحسن الوظيفة البصرية، لذلك يتم تحديد مؤشرات الجراحة بحذر.
تكون جراحة إعتام عدسة العين مناسبة عندما يتقدم ضعف البصر ويؤثر على الحياة اليومية أو تطور البصر. في معظم المرضى، لا يؤثر على الرؤية حتى سن البلوغ، لذلك يتم إدارته بمراقبة دورية حتى ذلك الحين. في الأطفال الذين يعانون من ضعف بصري مبكر، يكون التدخل الجراحي في الوقت المناسب مهماً للوقاية من الغمش.
ينجم إعتام عدسة العين الأزرق عن طفرات في جينات الكريستالين. الكريستالين هو البروتين الهيكلي الرئيسي للعدسة، وهو ضروري للحفاظ على شفافية العدسة ووظيفتها الانكسارية.
طفرات CRYBB2 و CRYGD تعطل الطي الطبيعي لبروتينات العدسة. يؤدي تجمع البروتينات غير الطبيعية إلى فقدان شفافية العدسة، مما يسبب عتامة زرقاء-بيضاء مميزة. جين MAF يشفر عامل نسخ يشارك في تطور العدسة وتمايزها. جين MIP يشفر البروتين الغشائي الرئيسي لألياف العدسة، ويساهم في الحفاظ على توازن العدسة.
في إعتام عدسة العين الأزرق المصاحب لمتلازمة داون، تم الإبلاغ عن أن العتامة تتكون من رواسب الأميلويد 1). ومن المعروف أيضًا أن متلازمة داون مرتبطة بالقرنية المخروطية، وقد أُشير إلى أن قصور الغدة الدرقية المصاحب قد يساهم في تطور توسع القرنية 1).