กระดูกเบ้าตา ส่วนล่างแตก (blow-out fracture) เกิดจากการบาดเจ็บแบบทื่อที่ดวงตา อาการหลักคือ เห็นภาพซ้อน ตาลึก และการเคลื่อนไหวตาผิดปกติ
ผนังด้านล่างและผนังด้านในของเบ้าตา บางมาก มักแตกไปทางโพรงอากาศข้างจมูกเมื่อถูกแรงกระแทกแบบทื่อ (blow-out fracture)
กระดูกหักแบบปิดที่มีกล้ามเนื้อนอกลูกตา ติดค้าง (trapdoor fracture) พบมากในเด็กและวัยรุ่น ต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ
ในกระดูกหักแบบปิด อาจเกิดอาการปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน หมดสติ และหัวใจเต้นช้าจากรีเฟล็กซ์เวกัส ซึ่งมักถูกวินิจฉัยผิดว่าเป็นรอยโรคในกะโหลกศีรษะ
การตรวจ CT scan เบ้าตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน โดยต้องถ่ายทั้งภาพกระดูกและเนื้อเยื่ออ่อน และประเมินภาพตัดแนวโคโรนัลและแนวทัล
ในช่วง 2 สัปดาห์แรกหลังบาดเจ็บ ห้ามสั่งน้ำมูกเพราะอาจทำให้ถุงลมในเบ้าตา แย่ลง
การทบทวนอย่างเป็นระบบรายงานว่าการผ่าตัดช่วยให้อาการเห็นภาพซ้อน ดีขึ้น 74.8% และตาลึกดีขึ้น 85.2% 2)
กระดูกเบ้าตา ส่วนล่างแตก (orbital floor fracture) หรือเรียกอีกอย่างว่า blow-out fracture หมายถึงการแตกของพื้นเบ้าตา โดยที่ขอบเบ้าตา ด้านล่างยังคงอยู่
เมื่อมีแรงกระแทกแบบทื่อมากระทบดวงตา กระดูกเบ้าตา อาจแตกได้ ผนังด้านล่างและผนังด้านในของเบ้าตา บางมากและเป็นตำแหน่งที่พบบ่อยของโรคนี้ โดยมักมีการเคลื่อนของกระดูกอย่างมากไปทางโพรงอากาศข้างจมูก เนื่องจากลักษณะนี้จึงเรียกว่า blow-out fracture
ประมาณ 10% ของกระดูกใบหน้าหักทั้งหมดเป็นกระดูกผนังเบ้าตา แตกเดี่ยวๆ และส่วนใหญ่เกิดที่พื้นเบ้าตา เบ้าตา มีส่วนเกี่ยวข้องใน 30-40% ของกระดูกใบหน้าหักทั้งหมด กระดูกพื้นเบ้าตาแตก เดี่ยวๆ คิดเป็น 22-47% ของกระดูกเบ้าตา หักทั้งหมด 2)
จากการวิเคราะห์ผู้ป่วย 268 ราย พบว่าเป็นเพศชาย 72% เพศหญิง 28% อายุเฉลี่ย 36 ปี 2)
ลักษณะโครงสร้างของพื้นเบ้าตา : ความหนาของกระดูกบริเวณทางเดินของกลุ่มเส้นประสาทและหลอดเลือดใต้เบ้าตา เพียง 0.23 มม. และความหนาของกระดูกด้านหลังด้านในเฉลี่ย 0.37 มม. ซึ่งบางมาก ด้านข้างมีความหนาเฉลี่ย 1.25 มม. มากกว่าห้าเท่า ผนังด้านในของเบ้าตา และร่องใต้เบ้าตา ก็บางเป็นพิเศษและเป็นตำแหน่งที่เกิดกระดูกหักบ่อย
กระดูกหักแบ่งตามภาพถ่ายรังสีเป็นชนิดเปิดและชนิดปิด
ชนิดเปิด : ชิ้นส่วนกระดูกและเนื้อเยื่ออ่อนเคลื่อนตัวเข้าสู่โพรงอากาศข้างจมูกอย่างมากชนิดปิด (ชนิดกับดัก) : การเปลี่ยนแปลงทางภาพรังสีน้อย มีลักษณะเฉพาะคือเนื้อเยื่ออ่อนถูกหนีบที่ตำแหน่งกระดูกหักที่เคลื่อนตัวเล็กน้อย (missing rectus sign) ชนิดปิดพบได้บ่อยในวัยรุ่นและเด็ก
ในเด็ก ผนังกระดูกบางจึงมีความถี่สูง สาเหตุหลักคือการล้ม การกระแทกด้วยเข่า (ของตนเองหรือผู้อื่น) อุบัติเหตุจราจร และการชกด้วยกำปั้น ตำแหน่งที่พบบ่อยคือกระดูกขากรรไกรบนและกระดูกเอทมอยด์ โดยพื้นเบ้าตา เป็นส่วนใหญ่
Q
กระดูกหักพื้นเบ้าตาและกระดูกหักแบบ blowout เหมือนกันหรือไม่?
A
โดยพื้นฐานแล้วมีความหมายเหมือนกัน “กระดูกหักแบบ blowout” หมายถึงความดันภายในเบ้าตา ที่เพิ่มขึ้นจากการกระแทกที่ตา ทำให้พื้นเบ้าตา ที่บางที่สุดแตกออก กระดูกหักพื้นเบ้าตา เป็นชื่อที่บ่งบอกตำแหน่งกระดูกหักโดยทั่วไป และใช้เป็นคำแปลของ blowout fracture
ภาพซ้อน และลูกตาจมเป็นอาการหลัก
ภาพซ้อน ลูกตาจม : พัฒนาหลังจากได้รับบาดเจ็บหลายวันถึงหลายสัปดาห์เมื่ออาการบวมลดลงปวดตา ชาหรือรู้สึกผิดปกติ : ในกระดูกหักผนังด้านล่าง อาจเกี่ยวข้องกับร่องใต้เบ้าตา เนื่องจากอัมพาตของเส้นประสาทไทรเจมินัล แขนงที่สอง ทำให้เกิดอาการชาหรือรู้สึกผิดปกติที่แก้มและริมฝีปากบนด้านที่ได้รับผลกระทบอาการทางเปลือกตา : เกิดการฟกช้ำของเปลือกตา, บวมของเปลือกตา, และเลือดออกใต้ผิวหนังเปลือกตาภาวะลมในเบ้าตา : การสั่งน้ำมูกทำให้อากาศจากโพรงอากาศเข้าสู่เบ้าตา ทำให้เปลือกตาบวมและข้อจำกัดการเคลื่อนไหวของลูกตาแย่ลง
อาการแสดงทางคลินิกก่อนผ่าตัด (จาก 262 ราย): ตาเบ้าลึก 33.6%, เห็นภาพซ้อน 65.8%, ข้อจำกัดการเคลื่อนไหวของลูกตา 55.1%, ความรู้สึกใต้เบ้าตา ลดลง 46.2% 2)
ลักษณะอาการแสดงตามชนิดของกระดูกหักแสดงไว้ด้านล่าง
กระดูกหักแบบเปิด
การเคลื่อนของชิ้นกระดูก : ชิ้นกระดูกและเนื้อเยื่ออ่อนเคลื่อนตัวอย่างมากเข้าไปในโพรงอากาศ
ตาเบ้าลึก : ลูกตาเคลื่อนไปทางด้านหลังเนื่องจากปริมาตรเบ้าตา ขยายใหญ่ขึ้น ตาเบ้าลึกจะชัดเจนขึ้นเมื่ออาการบวมลดลงหลังการบาดเจ็บ
การพยากรณ์โรค : หากไม่มีการติดขัด การพยากรณ์โรคของการเคลื่อนไหวลูกตาค่อนข้างดี
กระดูกหักแบบปิด
การเปลี่ยนแปลงทางภาพน้อย : การเคลื่อนเพียงเล็กน้อยบริเวณกระดูกหัก หรือ missing rectus sign เป็นลักษณะเฉพาะ
มีอาการทางระบบร่วมด้วย : การติดขัดของเนื้อเยื่อทำให้เกิดรีเฟล็กซ์เวกัส ส่งผลให้ปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้า บางครั้งอาจถูกวินิจฉัยผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง
มีความเร่งด่วนสูง : หากมีการรัดรึงของกล้ามเนื้อนอกลูกตา มีความเสี่ยงต่อการตายของกล้ามเนื้อ และเป็นข้อบ่งชี้ในการผ่าตัดฉุกเฉิน
ในกระดูกหักแบบปิด แรงกระทำทำให้เกิดรอยแตกในกระดูก และเมื่อกระดูกที่เคลื่อนพยายามกลับสู่รูปร่างเดิม กล้ามเนื้อนอกลูกตา และเนื้อเยื่ออ่อนรอบข้างจะถูกหนีบในรอยแตก ลักษณะเด่นคือมีอาการทางระบบ เช่น ปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้าจากรีเฟล็กซ์เวกัสได้ง่าย หากมีการติดขัดของเนื้อเยื่อบริเวณกระดูกหัก การเคลื่อนไหวลูกตาในแนวตั้งอาจทำให้เกิดคลื่นไส้และหัวใจเต้นช้า (รีเฟล็กซ์ตา-หัวใจ)
Q
ทำไมจึงเกิดภาพซ้อนในกระดูกพื้นเบ้าตาหัก?
A
สาเหตุหลักคือการจำกัดการเคลื่อนไหวเนื่องจากการติดค้างของกล้ามเนื้อนอกลูกตา และเนื้อเยื่อเบ้าตา ในบริเวณที่กระดูกหัก แม้เพียงการกักกั้นผนังกั้นเบ้าตา ภายในไขมันเบ้าตา ใกล้กล้ามเนื้อนอกลูกตา ก็สามารถทำให้เกิดการจำกัดการเคลื่อนไหวของลูกตาได้ ภาพซ้อน ไม่ได้เกิดจากกระดูกหักเพียงอย่างเดียว แต่เกิดจากปัจจัยร่วม เช่น การบาดเจ็บ การทำลายเนื้อเยื่ออ่อน พังผืด และการฟกช้ำของเส้นประสาท 1)
Q
ทำไมกระดูกหักแบบปิดจึงทำให้อาเจียนและเป็นลม?
A
ในกระดูกหักแบบปิด (trapdoor fracture) กล้ามเนื้อนอกลูกตา จะถูกบีบรัดและติดค้างในบริเวณที่กระดูกหัก เมื่อพยายามขยับตา กล้ามเนื้อที่ติดค้างจะถูกดึงอย่างแรง ทำให้เกิดรีเฟล็กซ์ของเส้นประสาทเวกัส ผลที่ตามมาคือปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้า อาจถูกวินิจฉัยผิดว่าเป็นรอยโรคในกะโหลกศีรษะหรือโรคทางเดินอาหาร จึงต้องระมัดระวังในการวินิจฉัยแยกโรค
สาเหตุคือการบาดเจ็บแบบทื่อต่อดวงตาและบริเวณรอบเบ้าตา การวิเคราะห์ 268 ราย: ถูกทำร้าย 35.1% (มากที่สุด), หกล้ม 21.6%, กีฬา 19.0%, อุบัติเหตุจราจร 13.8%, อุบัติเหตุจากการทำงาน 1.1% 2)
มีสองทฤษฎีเกี่ยวกับกลไกการเกิดกระดูกหัก:
ทฤษฎีไฮดรอลิก : หมัดหรือลูกบอลกระแทกดวงตาโดยตรง ทำให้ความดันในเบ้าตา เพิ่มขึ้นอย่างฉับพลันและทำให้ส่วนที่อ่อนแอที่สุด (เหนือคลองเส้นประสาทและหลอดเลือดใต้เบ้าตา โดยตรง) แตกออก กระดูกหักจากความดันในเบ้าตา ที่เพิ่มขึ้นจัดอยู่ในทฤษฎีนี้ทฤษฎีการโก่งงอ (buckling) : การกระแทกที่แก้มทำให้คลื่นความดันแพร่ไปทางด้านหลัง บีบอัดกระดูกในแนวหน้าหลัง ทำให้ส่วนที่อ่อนแอที่สุดโก่งตัวและชิ้นส่วนกระดูกถูกดันลงด้านล่าง กระดูกหักทางอ้อม (กระดูกหักในตำแหน่งที่ห่างจากจุดกระทบ) จัดอยู่ในทฤษฎีนี้
การศึกษาในศพยืนยันว่าทั้งสองทฤษฎีใช้ได้
หลังจากได้รับบาดเจ็บกระดูกผนังเบ้าตา หัก การสั่งน้ำมูกอาจทำให้อากาศจากโพรงอากาศเข้าไปในเบ้าตา ทำให้เกิดภาวะลมในเบ้าตา หลีกเลี่ยงการสั่งน้ำมูกเป็นเวลา 4–6 สัปดาห์หลังการบาดเจ็บ โดยเฉพาะอย่างยิ่งใน 2 สัปดาห์แรก การสั่งน้ำมูกจะทำให้ภาวะลมในเบ้าตา แย่ลง ใช้อุปกรณ์ป้องกันดวงตาและใบหน้าที่เหมาะสมขณะเล่นกีฬาเพื่อป้องกันกระดูกหักบางประเภท
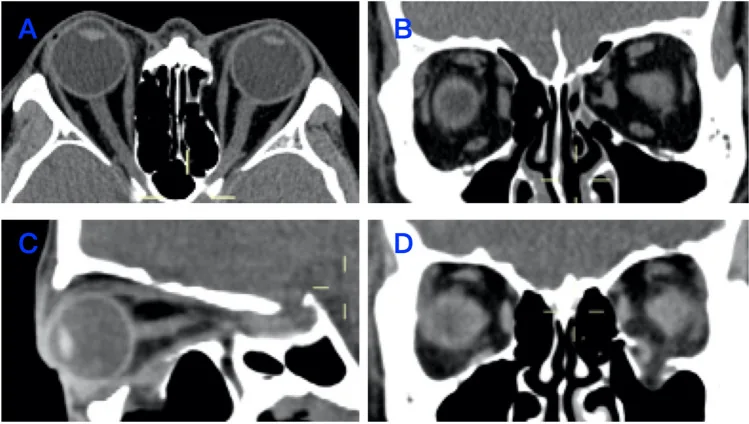
ภาพ CT เบ้าตาของกระดูกพื้นเบ้าตาหักแบบ blow-out ภาพตัดแนวขวาง แนวโคโรนา และแนวทัลแสดงตำแหน่งกระดูกหักและการยื่นของเนื้อเยื่ออ่อน Yang J, et al. Insights into orbital morphological features and fracture patterns in medial and inferior wall fracture: a retrospective cohort study. Sci Rep. 2023. Figure 1. PM
CI D: PMC10681974. License: CC BY 4.0.
ภาพ CT แบบฉบับของกระดูกผนังเบ้าตา หัก (A) ภาพตัดแนวขวางของกระดูกผนังด้านในหัก (B) ภาพตัดแนวโคโรนาของกระดูกผนังด้านในหัก (C) ภาพตัดแนวทัลของกระดูกพื้นเบ้าตา หัก (D) ภาพตัดแนวโคโรนาของกระดูกพื้นเบ้าตา หัก สอดคล้องกับการวินิจฉัย CT เบ้าตา ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
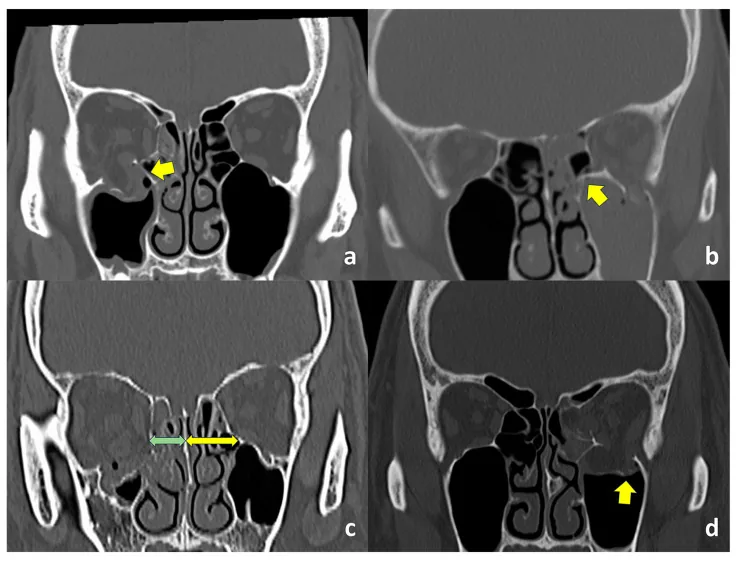
ภาพ CT ของกระดูกพื้นเบ้าตาหัก แสดงกระดูกพื้นและผนังด้านในหัก รวมถึงความผิดรูปของโครงกระดูก Someda SK, et al. Clinical Significance of the Inferomedial Orbital Strut in Orbital Blowout Fractures: Incidence of Symptomatic Diplopia in a Fractured vs. Intact Strut. J Clin Med. 2024. Figure 1. PM
CI D: PMC11242313. License: CC BY.
ในภาพ CT (a) แสดงเสาค้ำยันด้านใน-ล่างของเบ้าตา ที่ไม่มีการแตกหัก (b) เสาค้ำยันเดียวกันที่มีการแตกหัก (c) ระยะห่างระหว่างรอยต่อพื้น-ผนังด้านในของเบ้าตา กับผนังกั้นจมูกสั้นกว่าด้านที่ได้รับผลกระทบ (ลูกศรสีเขียว) เมื่อเทียบกับด้านที่ไม่ได้รับผลกระทบ (ลูกศรสีเหลือง) (d) การแตกหักของพื้นเบ้าตา ด้านข้างของร่องใต้เบ้าตา แสดงความสัมพันธ์ทางคลินิกระหว่างการแตกหักของเสาค้ำยันด้านใน-ล่างและภาพซ้อน
การตรวจตาอย่างสมบูรณ์เป็นสิ่งจำเป็น ขั้นตอนแรกคือการแยกภาวะแทรกซ้อนที่คุกคามการมองเห็น เช่น ลูกตาทะลุ หรือจอประสาทตาลอก
CT scan เบ้าตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน เมื่อทำ CT ควรสั่งให้แผนกรังสีวิทยาใช้ทั้งหน้าต่างกระดูกและหน้าต่างเนื้อเยื่ออ่อน
หน้าต่างกระดูก CT : มีประโยชน์ในการสังเกตการแตกหักขนาดเล็ก ช่วยให้ประเมินรูปร่างของการแตกหักได้อย่างแม่นยำหน้าต่างเนื้อเยื่ออ่อน CT : มีประโยชน์ในการสังเกตความสัมพันธ์ระหว่างกระดูกและเนื้อเยื่ออ่อนอย่างละเอียด รวมถึงการเคลื่อน การเลื่อนไหล การติดค้าง และการรัดรึงภาพตัดแนวโคโรนัลและแนวทัล : จำเป็นสำหรับการประเมินการแตกหักของผนังด้านล่างอย่างละเอียด ภาพตัดแนวขวางเพียงอย่างเดียวไม่เพียงพอ ภาพตัดแนวโคโรนัลและแนวทัลที่สร้างขึ้นใหม่มีประโยชน์MRI : ใช้เสริมเมื่อต้องการตรวจเนื้อเยื่ออ่อนอย่างละเอียด
เมื่อปริมาตรเบ้าตา เพิ่มขึ้น 13% หรือมากกว่า ความเสี่ยงของลูกตาจมจะสูง ควรสังเกตว่าการเลื่อนไหลของกล้ามเนื้อเรกตัสด้านล่างในภาพรังสีไม่ได้ทำนายความผิดปกติของการเคลื่อนไหวทางคลินิกเสมอไป
แผนภูมิ Hess และการทดสอบลานสายตาเดี่ยวภาพซ้อน อย่างเป็นกลางการทดสอบดึงลูกตา : ข้อบ่งชี้ในการผ่าตัดสามารถกำหนดได้อย่างเพียงพอจากภาพและผลการตรวจทางคลินิก ไม่ควรทำการทดสอบนี้อย่างจริงจังเนื่องจากเจ็บปวดในผู้ป่วยที่รู้สึกตัว
การวินิจฉัยแยกรวมถึงภาวะเลือดคั่งในเบ้าตา อัมพาตของกล้ามเนื้อนอกลูกตา อัมพาตของเส้นประสาท ภาพซ้อน จากการสูญเสียการรวมภาพ และการแตกหักของผนังด้านในของเบ้าตา ควรสังเกตว่าการติดค้างเป็นการวินิจฉัยทางคลินิกเท่านั้น ไม่ใช่การวินิจฉัยทางรังสี
ขึ้นอยู่กับชนิดของกระดูกหักและการมีเนื้อเยื่อถูกหนีบ แผนการรักษาจะถูกกำหนดตามแนวทางดังนี้:
สถานการณ์ การจัดการที่แนะนำ ชนิดปิดที่มีการหนีบของกล้ามเนื้อนอกลูกตา ผ่าตัดจัดตำแหน่งฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ (เสี่ยงต่อกล้ามเนื้อตาย) มีการหนีบของเนื้อเยื่ออ่อน ผ่าตัดโดยเร็วที่สุด (โดยปกติภายใน 2 สัปดาห์) ชนิดเปิดที่มีการเปลี่ยนแปลงแบบไม่สามารถกลับคืนเป็นสาเหตุหลัก จัดตำแหน่งตั้งแต่เนิ่นๆ ก่อนเกิดแผลเป็นของเนื้อเยื่อ ภาพซ้อน เล็กน้อยและการเปลี่ยนแปลงทางภาพเล็กน้อยสังเกตอาการ (คาดหวังการฟื้นตัวตามธรรมชาติ)
กระดูกหักชนิดปิดที่มีการหนีบของกล้ามเนื้อนอกลูกตา (trapdoor fracture) มีความเสี่ยงต่อกล้ามเนื้อตาย และจำเป็นต้องจัดตำแหน่งฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ ในทางกลับกัน ในกระดูกหักชนิดเปิดเล็กน้อยซึ่งการเปลี่ยนแปลงที่สามารถกลับคืนได้เป็นหลัก ให้เลือกสังเกตอาการ
ในกระดูกหักชนิดเปิดขนาดใหญ่ อาการบวมน้ำอาจทุเลาลงหลังจากประมาณ 2 สัปดาห์หลังบาดเจ็บ และภาวะลูกตาจมอาจชัดเจนขึ้น สิ่งสำคัญคือต้องอธิบายให้ผู้ป่วยทราบล่วงหน้า
ดำเนินการภายใต้การดมยาสลบ เข้าถึงเยื่อหุ้มกระดูกของขอบเบ้าตา ทางผิวหนังหรือทางเยื่อบุตา หลังจากกรีดเยื่อหุ้มกระดูกแล้ว ขยายพื้นที่ผ่าตัดไปทางด้านหลังของเบ้าตา โดยเฉพาะอย่างยิ่ง เข้าถึงขอบล่างของเบ้าตา ผ่านการกรีดผิวหนังใต้ขนตาล่างหรือการกรีดเยื่อบุตา ส่วนล่าง (แนวทางผ่านเยื่อบุตา )
เนื้อเยื่ออ่อนทั้งหมดที่เคลื่อนออกไปทางไซนัสพารานาซัลเนื่องจากการแตกหักจะถูกจัดกลับเข้าไปในเบ้าตา ชิ้นส่วนกระดูกที่เคลื่อนถูกนำกลับไปยังตำแหน่งเดิม และสร้างใหม่ด้วยวัสดุสร้างกระดูกหรือกระดูกเทียม เยื่อหุ้มกระดูกที่เสียหายถูกสร้างใหม่ด้วยแผ่นซิลิโคนหรือแผ่นที่ดูดซับได้
ในเด็ก จะใช้แนวทางผ่านการกรีดเยื่อบุตา ส่วนล่างด้วย การซ่อมแซมบริเวณที่แตกหักทำได้โดยใช้ชิ้นส่วนกระดูกหากเป็นไปได้ และในกรณีกระดูกแตกเป็นชิ้นเล็กชิ้นน้อยจะใช้วัสดุสร้างเสริม แนวทางผ่านไซนัสแม็กซิลลารี (ไซนัสพารานาซัล) ก็เป็นทางเลือกหนึ่งเช่นกัน
ลักษณะของวัสดุสร้างใหม่หลักและอัตราภาวะแทรกซ้อนแสดงไว้ด้านล่าง
วัสดุ ลักษณะ อัตราภาวะแทรกซ้อนที่เกี่ยวข้องกับวัสดุ ตาข่ายไทเทเนียม ความแข็งและความสามารถในการขึ้นรูปดี เหมาะสำหรับข้อบกพร่องขนาดใหญ่ 2.4% (741 ราย) 3) โพลีเอทิลีนที่มีรูพรุน (Medpor) ยึดติดโดยการเจริญของเนื้อเยื่อเข้าไป ติดเชื้อน้อย ไม่มีรายงาน (326 ราย) 3) วัสดุที่ดูดซับได้ (Poly-L/D-lactide) เหมาะสำหรับข้อบกพร่องขนาดเล็กถึงปานกลาง ภาวะแทรกซ้อนต่ำ 3.4% (176 ราย) 3) กระดูกตนเอง (กะโหลกศีรษะ, เชิงกราน ฯลฯ) เข้ากันได้ทางชีวภาพสูง แต่การดูดซึมเป็นปัญหา ภาวะแทรกซ้อนบริเวณที่เก็บกระดูก 3) ซิลิโคน ราคาถูกและจัดการง่าย 17.5% (530 ราย, ค่าสูงสุด) 3)
สเตียรอยด์ ยาปฏิชีวนะ : อาจจ่ายในระยะเฉียบพลัน การให้ยาปฏิชีวนะป้องกันระหว่างผ่าตัดเป็นเรื่องปกติ และอะม็อกซีซิลลิน-คลาวูลาเนตเป็นยาที่ใช้บ่อยที่สุด 2)
ภายใน 2 สัปดาห์แรกหลังได้รับบาดเจ็บ การสั่งน้ำมูกอาจทำให้ภาวะถุงลมโป่งพองแย่ลง ดังนั้นจึงแนะนำให้ผู้ป่วยไม่สั่งน้ำมูกแรง
ในการทบทวนอย่างเป็นระบบจาก 444 ราย รายงานว่าการผ่าตัดช่วยให้ภาวะตาลึกดีขึ้น 85.2%, ภาพซ้อน 74.8%, การจำกัดการเคลื่อนไหวของลูกตา 61.6% และความผิดปกติทางประสาทสัมผัส 61.1% 2)
หากทำการผ่าตัดจัดตำแหน่งตั้งแต่เนิ่นๆ ด้วยเทคนิคที่เหมาะสม การพยากรณ์โรคมักจะดี การพยากรณ์โรคแตกต่างกันไปตามระดับความเสียหายของเนื้อเยื่อ ช่วงเวลาผ่าตัด และเทคนิคการผ่าตัด
Q
กระดูกเบ้าตาส่วนล่างแตกจำเป็นต้องผ่าตัดเสมอหรือไม่?
A
ไม่จำเป็นต้องผ่าตัดเสมอไป ภาพซ้อน เล็กน้อยและการเคลื่อนไหวผิดปกติมักดีขึ้นเอง และอาจเลือกสังเกตอาการ การติดของกล้ามเนื้อนอกลูกตา ในกระดูกหักแบบปิด ภาพซ้อน เรื้อรัง หรือลูกตาจมเป็นข้อบ่งชี้หลักในการผ่าตัด
มีสองกลไกที่เสนอสำหรับกระดูกเบ้าตา ส่วนล่างแตก ซึ่งทั้งสองได้รับการยืนยันในการศึกษาศพ
ทฤษฎีแรงดันน้ำ
ความดันในเบ้าตา เพิ่มขึ้นจากการกระแทก : หมัดหรือลูกบอลกระทบลูกตาโดยตรง ทำให้ลูกตาเคลื่อนไปด้านหลัง
การแตกของจุดอ่อนที่สุด : ความดันในเบ้าตา ที่เพิ่มขึ้นอย่างฉับพลันทำให้บริเวณที่บางที่สุด (ผนังด้านล่างและด้านใน) แตกทะลุ
การเลื่อนของเนื้อเยื่ออ่อน : เนื้อหาในเบ้าตา (ไขมันและกล้ามเนื้อ) เลื่อนผ่านรอยแตกไปยังโพรงอากาศข้างจมูก
ทฤษฎีการโก่งงอ
การแพร่กระจายคลื่นความดัน : คลื่นความดันจากการกระแทกทื่อที่แก้มแพร่ผ่านกระดูกไปด้านหลัง
การกดและการโก่งงอของกระดูก : การกดกระดูกในแนวหน้าหลังทำให้เกิดการโก่งงอที่จุดอ่อนที่สุดของพื้นเบ้าตา ดันชิ้นกระดูกลงด้านล่าง (กระดูกหักทางอ้อม)
การเสียรูปของกระดูกโดยตรง : ไม่จำเป็นต้องมีการกระแทกโดยตรงที่ลูกตา แตกต่างจากทฤษฎีแรงดันน้ำ
กลไกของภาพซ้อน และการเคลื่อนไหวตาผิดปกติมีดังนี้:
การจำกัดการยืดของกล้ามเนื้อนอกลูกตา : การติดของกล้ามเนื้อนอกลูกตา ที่ตำแหน่งกระดูกหักเป็นสาเหตุหลัก ความเสียหายของกล้ามเนื้อเองหรือการติดอาจทำให้เกิดความผิดปกติของการหดตัวอย่างรุนแรงการกัก Septa วงโคจร : Septa วงโคจร (ผนังกั้น) วิ่งตามแนวตั้งและแนวนอนภายในไขมันวงโคจร และการกัก septa ใกล้กล้ามเนื้อนอกลูกตา ที่ตำแหน่งกระดูกหักเพียงอย่างเดียวก็สามารถทำให้เกิดข้อจำกัดในการเคลื่อนไหวของลูกตาได้ปัจจัยร่วม : สาเหตุของภาพซ้อน ไม่ใช่เพียงกระดูกหักเพียงอย่างเดียว แต่เกิดจากปัจจัยร่วม เช่น การบาดเจ็บ การบาดเจ็บของเนื้อเยื่ออ่อน พังผืด และการฟกช้ำของเส้นประสาท 1)
กลไกของลูกตาจมมีดังนี้ การยื่นของเนื้อเยื่อวงโคจรเข้าไปในโพรงอากาศข้างจมูกเนื่องจากกระดูกหักทำให้ปริมาตรวงโคจรขยายใหญ่ขึ้น ทำให้ลูกตาเคลื่อนไปทางด้านหลังและเกิดลูกตาจม
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การใช้รากเทียมที่ออกแบบเฉพาะตามลักษณะกระดูกหักของแต่ละบุคคลจากภาพ CT กำลังก้าวหน้า
มีรายงานผลการลดระยะเวลาการผ่าตัด โดยมีการลดลงอย่างมีนัยสำคัญในวิธีการขึ้นรูปก่อน (57.3±23.4 นาที) เมื่อเทียบกับวิธีการขึ้นรูปด้วยมือเปล่า (99.8±28.9 นาที) 2)
วิธีการส่องกล้องผ่านทางจมูกและผ่านโพรงอากาศขากรรไกรบนกล่าวว่าทำให้เกิดการบาดเจ็บของเนื้อเยื่ออ่อนน้อยกว่าและความรู้สึกใต้เบ้าตา ลดลงน้อยกว่าเมื่อเทียบกับวิธีการผ่านผิวหนังแบบดั้งเดิม 2)
ในการทบทวนแบบบรรยายโดย Sivam & Enninghorst (2022) จาก 66 การศึกษาและ 3870 ราย กรณี พบการสร้างกระดูกใหม่ (neobone) หลังจากการดูดซับ Poly-L/D-lactide อย่างสมบูรณ์ และรายงานการปรับปรุงที่สำคัญในการเคลื่อนไหวของลูกตา ภาพซ้อน และลูกตาจมในการศึกษากับ 94 ราย 3)
ในการทบทวนอย่างเป็นระบบโดย de Santana et al. (2024) หลักฐานที่แน่ชัดเกี่ยวกับความสัมพันธ์โดยตรงระหว่างกระดูกพื้นเบ้าตา หักและความผิดปกติของการเคลื่อนไหวของลูกตาถือว่าไม่เพียงพอในขณะนี้ 1) จำเป็นต้องมีการอธิบายพยาธิสรีรวิทยาผ่านการศึกษาแบบร่วมมือหลายศูนย์ในอนาคต
de Santana IHG, Viana MRM, Dias JCP, et al. Orbital floor fracture (blow out) and its repercussions on eye movement: a systematic review. Eur J Med Res. 2024;29:427.
Miran B, Toneatti DJ, Schaller B, Kalaitsidou I. Management Strategies for Isolated Orbital Floor Fractures: A Systematic Review of Clinical Outcomes and Surgical Approaches. Diagnostics. 2025;15:3024.
Sivam A, Enninghorst N. The Dilemma of Reconstructive Material Choice for Orbital Floor Fracture: A Narrative Review. Medicines. 2022;9:6.