경과 관찰

당뇨병성 유두병증
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 당뇨병성 유두병증이란?
섹션 제목: “1. 당뇨병성 유두병증이란?”당뇨병성 유두병증(Diabetic Papillopathy; DP)은 당뇨병 환자에서 발생하는 비교적 드문 시신경유두부종이다. 1971년 Lubow와 Makley가 1형 당뇨병 젊은 환자에서 처음 보고했다. 발생률은 약 0.5%로 낮지만, 1형·2형을 불문하고 모든 연령층에서 발생한다.
DP의 본질은 시신경유두전층(ONH) 영역에서의 경도이고 가역적인 허혈로 생각된다2). 유두허혈의 스펙트럼의 일부로서, 기능 장애를 동반하지 않는 유두부종부터 NA-AION의 명확한 경색까지 연속된 병태가 존재한다는 견해도 제기되고 있다2).
DP의 특징은 현저한 유두부종을 보이면서도 시력·시야에 미치는 영향이 최소한에 그친다는 점이다. RAPD(상대구심동공운동장애)는 경미하며, 고도의 시야결손은 일반적으로 나타나지 않는다2). 유두부종은 자연 소실되며, 시신경위축을 거의 남기지 않는다2).
일부 저자는 DP를 NA-AION의 한 형태로 보지만, 그 병태적 위치에 대해서는 아직 결론이 나지 않았다. 진단은 배제 진단이며, 다른 질환과의 감별이 필요하다(「진단과 검사 방법」 항 참조).
명확한 관련은 없다. 당뇨망막병증(DR)이 없어도 DP는 발생할 수 있다. 한편, 63~80%의 증례에서 DR이 동반된다는 보고도 있어, 두 질환의 병발은 빈번하게 관찰된다. DR의 중증도와 DP의 발생 사이에는 상관관계가 인정되지 않았다1).
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”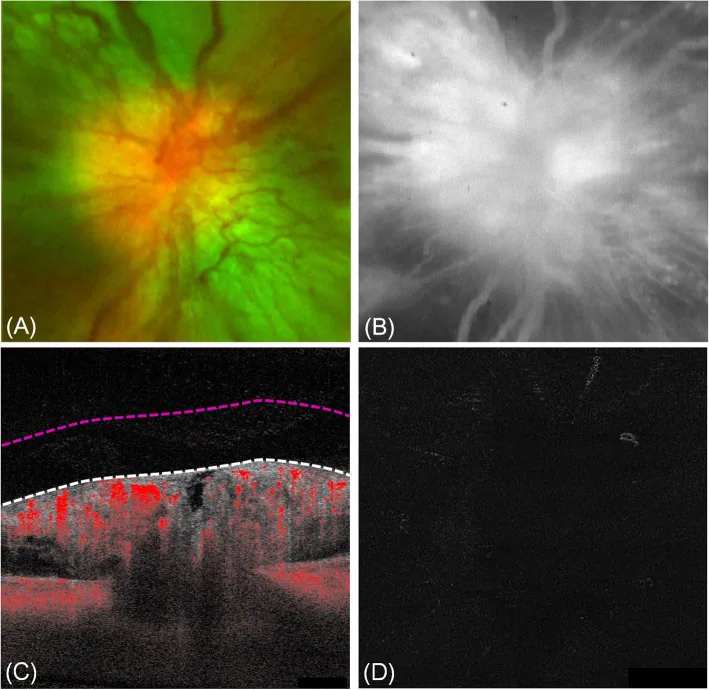
자각 증상
섹션 제목: “자각 증상”많은 환자가 무증상이며, 당뇨병 정기 안과 검진에서 우연히 발견됩니다. 증상을 호소하는 경우에도 경미합니다.
- 무증상: 대다수에서 자각 증상이 없습니다.
- 시야 흐림: 일부 환자에서 호소할 수 있습니다.
- 시력 저하(경도): 현저한 시력 저하 없이 호전되는 경우가 많습니다.
임상 소견
섹션 제목: “임상 소견”유두 부종의 정도와 시력·시야에 미치는 영향의 괴리가 DP의 특징입니다. 다음은 DP의 주요 임상 소견입니다.
| 소견 항목 | 특징 |
|---|---|
| 시신경유두 부종 | 충혈성·표면 혈관 확장 |
| 초진 시력 | 20/20 ~ 20/200 |
| RAPD | 경미함 |
| 색각 이상 | 보통 없음 |
| 시야 | 맹점 확대만 있음 |
| 유두 부종 지속 | 최대 12개월 후 자연 소실 |
약 50%의 증례에서 유두 표면에 확장된 미세혈관이 관찰됩니다. 이 유두 표면의 혈관 확장은 유리체 내로 진행되지 않으며, 증식성 당뇨망막병증의 시신경유두 신생혈관(NVD)과 구별되는 중요한 점입니다.
황반부종(ME)은 50% 이상의 증례에서 동반됩니다1). 또한, 반대안에 좁은 시신경유두(crowded optic disc)가 높은 빈도로 보고됩니다2). 유두 부종은 최대 12개월 지속된 후 자연 소실되는 경우가 많으며, 시신경 위축을 거의 남기지 않습니다2).
Arapi 등(2021)이 보고한 증례 1(60세 여성, 2형 당뇨병, HbA1c 10.9%)에서는 우안 시력 6/360, 중증 유두 부종과 함께 선상 출혈(splinter hemorrhage)이 관찰되었습니다. 치료 후 7주에 시력은 20/30까지 회복되었습니다1).
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”DP의 병인은 완전히 밝혀지지 않았지만, 당뇨병성 미세혈관병증이 기저에 있는 것으로 생각됩니다. 1형 및 2형 당뇨병 모두에서 발생합니다.
주요 위험 요인은 다음과 같습니다.
- 불량한 혈당 조절: 높은 HbA1c 증례에서 자주 보고됩니다(HbA1c 10.9%, 11.2% 등)1).
- 급격한 혈당 조절: 인슐린 새로 시작 등으로 인한 급격한 혈당 개선이 발병에 기여하는 것으로 알려져 있습니다.
- 좁은 시신경유두(crowded optic disc): 유두 내 신경 섬유의 밀집이 혈관 압박의 위험이 됩니다2).
- 시신경유두 드루젠: 유두 내 비정상 침착물이 위험 인자로 지적되고 있습니다.
NA-AION의 위험 인자로 DM이 거론되며, DP와 NA-AION은 공통된 병태 기반을 가질 가능성이 있습니다2).
급속한 혈당 조절(인슐린 새로 시작 등)이 DP 발병에 기여하는 것으로 알려져 있습니다. 혈당의 급격한 저하로 시신경유두 주변에 수분이 축적되어 유두 부종을 일으키는 기전이 추정됩니다. 인슐린 치료 시작 시 안과에서의 추적 관찰이 중요합니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”DP는 제외 진단입니다. 다음 진단 기준에 부합하고 다른 질환을 배제하는 것이 필요합니다2).
DP 진단 기준 (Salvetat et al. 2023)2):
주요 검사법
섹션 제목: “주요 검사법”- 형광안저조영술(FA/FFA): DP에서는 very early leakage(초기 유두 표면 확장 혈관에서의 형광 누출)가 특징적입니다2). 충만 지연이 없는 점에서 NA-AION과의 감별에 도움이 됩니다1). 유두 신생혈관에서는 유리체 내로의 무작위 누출이 보이는 반면, DP에서는 유리체로의 진행이 없습니다.
- OCT(광간섭단층촬영): 망막신경섬유층(RNFL) 두께 증가와 황반부종(ME) 확인에 유용합니다1).
- 안저자가형광(FAF): 유두 주변의 저자가형광 소견을 보입니다1).
- 시야검사: 맹점 확대만이 전형적입니다. 수평 반맹이 있는 경우 NA-AION을 의심합니다.
- MRI: 양안성 유두부종에서는 두개내압 항진 배제 목적으로 시행을 고려합니다.
DP와 NA-AION의 감별점은 아래와 같습니다.
| 감별점 | 당뇨병성 유두병증 | NA-AION |
|---|---|---|
| RAPD | 경미함/없음 | 명확함 |
| 시야결손 | 맹점 확대만 | 수평 반맹 |
| FA 소견 | 조기 누출 | 충만 지연 있음 |
5. 표준 치료법
섹션 제목: “5. 표준 치료법”경과 관찰이 기본입니다. DP는 3~6개월(최대 12개월) 내에 자연 관해되는 경우가 많으며, 시력을 유지한 채 유두 부종이 소실됩니다.
스테로이드 요법
테논낭 하 주사(STTAI): triamcinolone 40mg/mL 사용. IVTA보다 안압 상승 위험이 낮습니다. Subtenon betamethasone 투여로 자연 경과 5개월을 3주로 단축한 보고가 있습니다1). IVTA(유리체내 주사)는 STTAI에 비해 안압 상승 위험(>21mmHg)이 약 3배 높습니다.
항VEGF + 스테로이드 병용
IAI(aflibercept 2mg/0.05mL) + STTAI(TA 40mg/mL): 중증례에 대한 병용 보고가 있습니다1).
효과: 5~7주 이내에 유두부종과 시력이 회복됩니다. 12개월 추적 관찰 동안 안정적으로 유지됩니다1).
기타: 라니비주맙이나 베바시주맙을 사용한 항VEGF 단독 요법의 보고도 있습니다.
Arapi 등(2021)은 중증 DP 2예에 대해 IAI(아플리버셉트 2mg)와 STTAI(트리암시놀론 40mg/mL) 병용 요법을 시행했습니다1). 증례 1(HbA1c 10.9%)은 우안 6/360에서 7주 후 20/30, 좌안 6/60에서 5주 후 20/25로 호전되었습니다. 증례 2(HbA1c 11.2%)는 좌안 6/120에서 5주 후 20/30으로 회복되었습니다. 두 증례 모두 12개월 추적 관찰에서 안정적인 경과를 보였습니다.
많은 증례가 3~6개월(최대 12개월) 내에 자연 관해되며, 92%에서 시력이 유지됩니다. 경과 관찰이 첫 번째 선택입니다. 중증이거나 현저한 황반부종을 동반한 경우 스테로이드나 항VEGF 치료가 회복을 촉진할 수 있습니다1).
6. 병태생리학 및 상세한 발병 기전
섹션 제목: “6. 병태생리학 및 상세한 발병 기전”DP의 병태는 당뇨병성 미세혈관병증을 기반으로 합니다. 현재 제안되는 주요 기전은 다음과 같습니다.
- 유두주위 미세혈관병증: 유두 주변 모세혈관 손상으로 혈관 투과성이 항진되어 유두부종을 유발합니다1).
- 심부 사상판 순환 장애와 축삭류 파괴: 사상판 수준의 혈류 장애가 축삭 수송을 방해하여 시신경 섬유의 종창을 초래합니다1).
- 급속한 혈당 조절에 의한 수분 축적: 혈당의 급격한 감소로 조직 내 삼투압이 변화하여 시신경 유두 주변에 수분이 축적됩니다. 이는 사상판을 압박하여 축삭류 감소를 초래하는 것으로 생각됩니다.
- 유두전층 ONH의 경도·가역적 허혈: DP는 ONH 허혈 스펙트럼의 경증 말단에 위치합니다2). 중증화되면 NA-AION으로 이행할 수 있는 연속적인 병태로 보는 견해가 있습니다2).
- 염증성 사이토카인과 VEGF의 상호작용: 당뇨병성 미세혈관병증에서 VEGF의 과잉 생성이 혈관 투과성 증가에 관여합니다1).
7. 최신 연구 및 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구 및 향후 전망 (연구 단계 보고)”항VEGF + 스테로이드 병용 요법의 확립
섹션 제목: “항VEGF + 스테로이드 병용 요법의 확립”DP에 대한 항VEGF 요법(aflibercept, ranibizumab, bevacizumab)과 스테로이드 병용 요법은 중증 사례에서 유효성이 증례 보고 수준에서 보고되었습니다. Arapi 등은 병용 요법이 중증 DP의 시력 회복과 유두 부종 소실을 촉진함을 보여주었습니다1). 그러나 현재는 증례 보고에 그치고 있으며, 치료 프로토콜의 표준화에는 대규모 전향적 연구가 필요합니다1).
DP와 NA-AION의 병태적 연속성
섹션 제목: “DP와 NA-AION의 병태적 연속성”Salvetat 등(2023)은 DP를 ONH 허혈 스펙트럼의 경증 말단으로 위치시키고, DP와 NA-AION이 병태적으로 연속된 질환군을 형성할 가능성을 논의하고 있습니다2). 이 관점은 DP의 예후 인자 동정 및 치료 개입 시기를 결정하는 데 중요한 의미를 갖습니다. 두 질환의 경계를 규정하는 바이오마커 및 영상 진단 지표의 개발이 향후 과제입니다2).
8. 참고문헌
섹션 제목: “8. 참고문헌”- Arapi I, Neri P, Giovannini A, Grezda A. Combined therapy with intravitreal aflibercept and subtenon corticosteroids in eyes with severe diabetic papillopathy: two case reports. J Med Case Reports. 2021;15:518.
- Salvetat ML, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy. Vision. 2023;7(4):72.
