Papillopathy จากเบาหวาน (DP) คือภาวะบวมของจานประสาทตา ที่เกิดในผู้ป่วยเบาหวาน สามารถเกิดได้ทั้งชนิดที่ 1 และชนิดที่ 2
ส่วนใหญ่ไม่มีอาการ และมักพบโดยบังเอิญจากการตรวจสุขภาพเป็นประจำ
ผลกระทบต่อการมองเห็น และลานสายตาน้อยมาก และจานประสาทตา บวมจะหายเองภายใน 3-6 เดือน (สูงสุด 12 เดือน)
ไม่มีความสัมพันธ์ชัดเจนกับความรุนแรงของจอประสาทตาเสื่อมจากเบาหวาน และสามารถเกิดได้แม้ไม่มีจอประสาทตาเสื่อมจากเบาหวาน
การแยกจากภาวะเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ (NA-AION) เป็นสิ่งสำคัญ
จอประสาทตา บวมน้ำเกิดขึ้นในมากกว่า 50% ของกรณี และควรพิจารณาการรักษาหากมีผลต่อการมองเห็น เชื่อว่าภาวะขาดเลือดเล็กน้อยและสามารถกลับคืนได้จากความผิดปกติของหลอดเลือดขนาดเล็กในชั้นก่อนหัวประสาทตาเป็นพื้นฐานของพยาธิสภาพ
ภาวะหัวประสาทตาบวมจากเบาหวาน (Diabetic Papillopathy; DP) เป็นภาวะหัวประสาทตาบวมที่พบได้ค่อนข้างน้อยในผู้ป่วยเบาหวาน รายงานครั้งแรกในปี 1971 โดย Lubow และ Makley ในผู้ป่วยอายุน้อยที่เป็นเบาหวานชนิดที่ 1 อุบัติการณ์ประมาณ 0.5% แต่เกิดขึ้นได้ทุกช่วงอายุทั้งชนิดที่ 1 และ 2
สาระสำคัญของ DP เชื่อว่าเป็นภาวะขาดเลือดเล็กน้อยและสามารถกลับคืนได้ในบริเวณชั้นก่อนหัวประสาทตา (ONH) 2) ในฐานะส่วนหนึ่งของสเปกตรัมของภาวะขาดเลือดที่หัวประสาทตา ยังมีแนวคิดที่เสนอว่ามีสเปกตรัมต่อเนื่องตั้งแต่หัวประสาทตาบวมโดยไม่มีความผิดปกติของการทำงานไปจนถึงภาวะกล้ามเนื้อตายชัดเจนของ NA-AION 2)
ลักษณะเฉพาะของ DP คือมีหัวประสาทตาบวมอย่างชัดเจนแต่ส่งผลกระทบต่อการมองเห็น และลานสายตาเพียงเล็กน้อย ความบกพร่องของรูม่านตา ตอบสนองต่อแสงสัมพัทธ์ (RAPD ) มีเพียงเล็กน้อย และมักไม่พบความบกพร่องของลานสายตา รุนแรง 2) หัวประสาทตาบวมจะหายไปเองและแทบไม่เหลือฝ่อของเส้นประสาทตา 2)
ผู้เขียนบางคนถือว่า DP เป็นรูปแบบหนึ่งของ NA-AION แต่ตำแหน่งทางพยาธิวิทยายังไม่เป็นที่สรุป การวินิจฉัยเป็นการวินิจฉัยแยกโรค จำเป็นต้องแยกจากโรคอื่น (ดูหัวข้อ “การวินิจฉัยและวิธีการตรวจ”)
Q
ภาวะหัวประสาทตาบวมจากเบาหวานสัมพันธ์กับความรุนแรงของจอประสาทตาเสื่อมจากเบาหวานหรือไม่?
A
ไม่มีความสัมพันธ์ที่ชัดเจน DP สามารถเกิดขึ้นได้โดยไม่มีจอประสาทตาเสื่อมจากเบาหวาน (DR) ในทางกลับกัน มีรายงานว่า 63-80% ของกรณีมี DR ร่วมด้วย ดังนั้นทั้งสองภาวะจึงพบบ่อยร่วมกัน ไม่พบความสัมพันธ์ระหว่างความรุนแรงของ DR กับการเกิด DP 1)
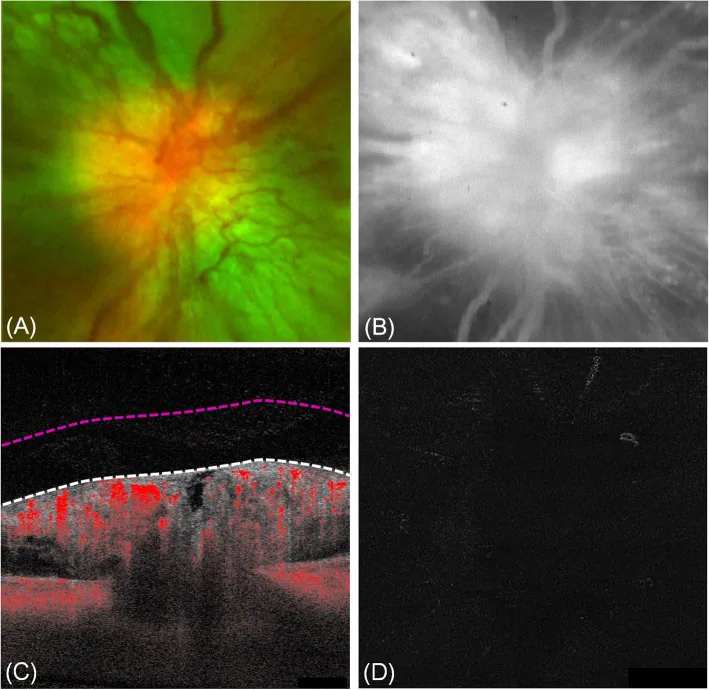
ภาพภาวะหัวประสาทตาบวมจากเบาหวาน Ji Min Choi; Hye Jin Lee; Dae Joong Ma. Swept-source optical coherence tomography angiography of diabetic papillopathy: a case report. BMC Ophthalmol. 2020 May 15; 20:194. Figure 2. PM
CI D: PMC7229636. License: CC BY.
Diabetic papillopathy. a การถ่ายภาพจอประสาทตา เผยให้เห็นหัวประสาทตาบวม มีเลือดออกเป็นเส้น และหลอดเลือดขยายตัวเหนือหัวประสาทตา b การตรวจหลอดเลือดด้วยฟลูออเรสซีน แสดงการเรืองแสงที่เพิ่มขึ้นในช่วงต้นเนื่องจากการรั่วของฟลูออเรสซีน จากหลอดเลือดที่หัวประสาทตา c ภาพ B-scan แสดงสัญญาณการไหลเวียนของเลือดในชั้นใยประสาทจอประสาทตา ที่หนาตัวของหัวประสาทตา และไม่มีสัญญาณการไหลเหนือรอยต่อวุ้นตา -จอประสาทตา (VRI, เส้นประสีขาว) d ภาพชิ้น VRI ที่สัมพันธ์กัน (ระหว่างเส้นประสีขาวและสีแดงใน c) ไม่แสดงสัญญาณการไหล
ผู้ป่วยส่วนใหญ่ไม่มีอาการ และตรวจพบโดยบังเอิญในการตรวจตาเป็นประจำสำหรับโรคเบาหวาน แม้จะมีอาการร้องเรียนก็มักไม่รุนแรง
ไม่มีอาการ : ส่วนใหญ่ไม่มีอาการที่ผู้ป่วยรับรู้ตามัว : ผู้ป่วยบางรายอาจมีอาการนี้การมองเห็น ลดลง (เล็กน้อย)การมองเห็น ที่ชัดเจน
ลักษณะเฉพาะของ DP คือความแตกต่างระหว่างระดับของหัวประสาทตาบวมกับผลกระทบต่อการมองเห็น และลานสายตา ต่อไปนี้คืออาการแสดงทางคลินิกหลักของ DP
รายการอาการแสดง ลักษณะ หัวประสาทตาบวม มีเลือดคั่ง, หลอดเลือดผิวขยาย การมองเห็น ครั้งแรก20/20 ถึง 20/200 RAPD เพียงเล็กน้อย ความผิดปกติของการมองเห็นสี โดยปกติไม่มี ลานสายตา เฉพาะจุดบอดขยายใหญ่ขึ้น ภาวะหัวประสาทตาบวมที่คงอยู่ หายไปเองภายในสูงสุด 12 เดือน
พบหลอดเลือดขนาดเล็กขยายบนผิวของหัวประสาทตาในประมาณ 50% ของกรณี การขยายของหลอดเลือดบนผิวหัวประสาทตานี้ไม่ลุกลามเข้าไปในวุ้นตา และสิ่งสำคัญคือต้องแยกความแตกต่างจากเส้นเลือดใหม่ (NVD) ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative
จอประสาทตา บวมน้ำ (ME) เกิดร่วมในมากกว่า 50% ของกรณี 1) นอกจากนี้ มักมีรายงานพบ crowded optic disc (หัวประสาทตาเล็กและคับแคบ) ในตาข้างตรงข้าม 2) ภาวะหัวประสาทตาบวมมักคงอยู่นานถึง 12 เดือนแล้วหายไปเอง โดยแทบไม่เหลือฝ่อของเส้นประสาทตา 2)
ในกรณีที่ 1 ที่รายงานโดย Arapi และคณะ (2021) (หญิงอายุ 60 ปี เบาหวานชนิดที่ 2 HbA1c 10.9%) พบหัวประสาทตาบวมรุนแรงร่วมกับเลือดออกแบบ splinter hemorrhage ในตาขวา การมองเห็น 6/360 หลังการรักษา 7 สัปดาห์ การมองเห็น ดีขึ้นเป็น 20/30 1)
พยาธิกำเนิดของ DP ยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ แต่เชื่อว่ามีพื้นฐานมาจากโรคหลอดเลือดเล็กจากเบาหวาน เกิดได้ทั้งในเบาหวานชนิดที่ 1 และชนิดที่ 2
ปัจจัยเสี่ยงหลักมีดังนี้:
การควบคุมระดับน้ำตาลในเลือดไม่ดี : มีรายงานในกรณีที่มี HbA1c สูง (เช่น HbA1c 10.9%, 11.2%) 1) การควบคุมระดับน้ำตาลในเลือดอย่างรวดเร็ว : การปรับปรุงระดับน้ำตาลอย่างรวดเร็ว เช่น การเริ่มใช้อินซูลินใหม่ เชื่อว่ามีส่วนทำให้เกิดโรคหัวประสาทตาเล็ก (crowded optic disc) : ความหนาแน่นของเส้นใยประสาทภายในหัวประสาทตาเพิ่มความเสี่ยงต่อการกดทับหลอดเลือด 2) ดรูเซน ของหัวประสาทตา
โรคเบาหวานเป็นปัจจัยเสี่ยงของ NA-AION และ DP กับ NA-AION อาจมีพื้นฐานทางพยาธิวิทยาร่วมกัน 2)
เพื่อป้องกันภาวะจอประสาทตา จากเบาหวานและภาวะแทรกซ้อนทางตาอื่นๆ จากเบาหวาน การควบคุมระดับน้ำตาลในเลือดในระยะยาวเป็นพื้นฐาน ตั้งเป้าหมายให้ HbA1c คงที่ เมื่อเริ่มการรักษาด้วยอินซูลินใหม่ หลีกเลี่ยงการลดน้ำตาลในเลือดอย่างรวดเร็ว และติดตามผลทางจักษุวิทยาอย่างสม่ำเสมอ
Q
การลดน้ำตาลในเลือดอย่างรวดเร็วทำให้เสี่ยงต่อการเกิดโรคมากขึ้นหรือไม่?
A
การควบคุมน้ำตาลในเลือดอย่างรวดเร็ว (เช่น การเริ่มอินซูลินใหม่) เชื่อว่ามีส่วนทำให้เกิด DP การลดลงของน้ำตาลในเลือดอย่างรวดเร็วทำให้เกิดการสะสมของของเหลวรอบหัวประสาทตา ทำให้เกิดอาการบวมน้ำของหัวประสาทตา การติดตามผลทางจักษุวิทยามีความสำคัญเมื่อเริ่มการรักษาด้วยอินซูลิน
DP เป็นการวินิจฉัยโดยการแยกโรค ต้องเข้าเกณฑ์การวินิจฉัยต่อไปนี้และแยกโรคอื่นออก 2)
เกณฑ์การวินิจฉัย DP (Salvetat et al. 2023) 2) :
มีโรคเบาหวานชนิดที่ 1 หรือชนิดที่ 2
อาการบวมน้ำของหัวประสาทตาข้างเดียวหรือทั้งสองข้าง (มีเลือดคั่ง, เส้นเลือดฝอยผิวขยาย)
มีเพียงความบกพร่องของรูม่านตา ชนิด Relative Afferent Pupillary Defect (RAPD ) เล็กน้อย
ไม่มีข้อบกพร่องของลานสายตาที่รุนแรง
แยกโรคอักเสบและภาวะความดันในกะโหลกศีรษะสูงออก
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA /FFA ) : ใน DP การรั่วเร็วมาก (การรั่วของฟลูออเรสซีน จากหลอดเลือดที่ขยายบนพื้นผิวของจานประสาทตา ) เป็นลักษณะเฉพาะ 2) การไม่มีความล่าช้าในการเติมช่วยแยกจาก NA-AION 1) ในเส้นเลือดใหม่ที่จานประสาทตา จะเห็นการรั่วแบบสุ่มเข้าไปในวุ้นตา ในขณะที่ DP ไม่มีการลุกลามเข้าไปในวุ้นตา OCT (เครื่องตรวจชั้นจอประสาทตา ด้วยแสง)RNFL ) และจอประสาทตา บวมน้ำ (ME) 1) การเรืองแสงเองของจอตา (FAF ) : แสดงการเรืองแสงเองลดลงรอบจานประสาทตา 1) การตรวจลานสายตา MRI : พิจารณาทำในกรณีจานประสาทตา บวมทั้งสองข้างเพื่อแยกภาวะความดันในกะโหลกศีรษะสูง
ต่อไปนี้คือจุดแยกความแตกต่างระหว่าง DP และ NA-AION
จุดแยก เบาหวานขึ้นจอประสาทตา NA-AION RAPD เล็กน้อย/ไม่มี ชัดเจน ความบกพร่องของลานสายตา เฉพาะจุดบอดขยาย hemianopsia แนวราบ ผลตรวจ FA การรั่วซึมระยะแรก มีการเติมช้า
Q
แตกต่างจาก NA-AION (ภาวะเส้นประสาทตาขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ) อย่างไร?
A
DP มีลักษณะเฉพาะคือ RAPD เป็นลบ, ความบกพร่องของลานสายตา น้อยที่สุด, และการฟื้นตัวได้เอง ใน NA-AION จะเกิด hemianopsia แนวนอน, RAPD ชัดเจน, และฝ่อของเส้นประสาทตา ผลตรวจ FA พบว่า DP มีการรั่วซึมเร็วมากจากผิวของจานประสาทตา ในขณะที่ NA-AION แสดงการเติมช้า2) ทั้งสองถือเป็นภาวะต่อเนื่องในสเปกตรัมของ ONH ขาดเลือด2) .
การสังเกตอาการเป็นพื้นฐาน DP มักจะทุเลาได้เองภายใน 3–6 เดือน (สูงสุด 12 เดือน) โดยอาการบวมของจานประสาทตา หายไปในขณะที่การมองเห็น ยังคงอยู่
การสังเกตอาการ
ทางเลือกแรก : ผู้ป่วยหลายรายอาการบวมของจานประสาทตา หายไปเองหลังสังเกตอาการ 3–6 เดือน
การตรวจติดตามเป็นระยะ : ติดตามการเปลี่ยนแปลงของอาการบวมของจานประสาทตา และจอประสาทตา บวมด้วย OCT และการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน
การควบคุมระดับน้ำตาลในเลือด : รักษาการควบคุมให้คงที่ หลีกเลี่ยงความผันผวนของระดับน้ำตาลในเลือดอย่างรุนแรง
การรักษาด้วยสเตียรอยด์
การฉีดใต้เยื่อหุ้ม Tenon (STTAI) : ใช้ triamcinolone 40 มก./มล. ความเสี่ยงต่อความดันลูกตา สูงต่ำกว่า IVTA มีรายงานการฉีด betamethasone ใต้เยื่อหุ้ม Tenon ช่วยลดระยะเวลาการดำเนินโรคตามธรรมชาติจาก 5 เดือนเหลือ 3 สัปดาห์1) IVTA (การฉีดเข้าน้ำวุ้นตา ) มีความเสี่ยงต่อความดันลูกตา สูงมากกว่า STTAI ประมาณ 3 เท่า (>21 มม.ปรอท)
การให้ Anti-VEGF ร่วมกับสเตียรอยด์
IAI (aflibercept 2 มก./0.05 มล.) + STTAI (TA 40 มก./มล.) : มีรายงานการใช้ร่วมกันในกรณีรุนแรง1) .
ผล : อาการบวมของหัวประสาทตาและการมองเห็น ดีขึ้นภายใน 5–7 สัปดาห์ คงที่ตลอดการติดตามผล 12 เดือน 1)
อื่นๆ : มีรายงานการรักษาด้วย anti-VEGF เพียงอย่างเดียวด้วย ranibizumab หรือ bevacizumab
Arapi และคณะ (2021) ทำการรักษาแบบผสมผสานด้วย IAI (aflibercept 2mg) และ STTAI (triamcinolone 40mg/mL) ในผู้ป่วย DP รุนแรง 2 ราย 1) รายที่ 1 (HbA1c 10.9%) ตาขวาดีขึ้นจาก 6/360 เป็น 20/30 หลัง 7 สัปดาห์ ตาซ้ายจาก 6/60 เป็น 20/25 หลัง 5 สัปดาห์ รายที่ 2 (HbA1c 11.2%) ตาซ้ายฟื้นจาก 6/120 เป็น 20/30 หลัง 5 สัปดาห์ ทั้งสองรายมีอาการคงที่ตลอดการติดตามผล 12 เดือน
Q
โรคนี้สามารถหายเองได้โดยไม่ต้องรักษาหรือไม่?
A
ผู้ป่วยส่วนใหญ่หายเองได้ภายใน 3–6 เดือน (สูงสุด 12 เดือน) และ 92% รักษาการมองเห็น ไว้ได้ การสังเกตอาการเป็นทางเลือกแรก ในรายที่รุนแรงหรือมีจอประสาทตา บวมน้ำชัดเจน การรักษาด้วยสเตียรอยด์ หรือ anti-VEGF อาจช่วยให้ฟื้นตัวเร็วขึ้น 1)
พยาธิกำเนิดของ DP เกิดจากโรคหลอดเลือดเล็กจากเบาหวาน กลไกหลักที่เสนอในปัจจุบันมีดังนี้:
โรคหลอดเลือดเล็กบริเวณรอบหัวประสาทตา (epi/peripapillary microangiopathy) : ความเสียหายของเส้นเลือดฝอยรอบหัวประสาทตาทำให้การซึมผ่านของหลอดเลือดเพิ่มขึ้น ทำให้เกิดอาการบวมของหัวประสาทตา 1) ความผิดปกติของการไหลเวียนในชั้นลึกและการหยุดชะงักของการขนส่งตามแอกซอน : การไหลเวียนเลือดที่บกพร่องในระดับ lamina cribrosa ขัดขวางการขนส่งตามแอกซอน ทำให้เส้นใยประสาทตาบวม 1) การสะสมของน้ำเนื่องจากการควบคุมระดับน้ำตาลในเลือดอย่างรวดเร็ว : การลดลงของระดับน้ำตาลในเลือดอย่างรวดเร็วทำให้ความดันออสโมติกในเนื้อเยื่อเปลี่ยนแปลง ทำให้น้ำสะสมรอบหัวประสาทตา เชื่อว่าสิ่งนี้กดทับ lamina cribrosa และทำให้การขนส่งตามแอกซอนลดลงภาวะขาดเลือดเล็กน้อยและสามารถกลับคืนได้ของ ONH ก่อน lamina : DP อยู่ที่ปลายด้านไม่รุนแรงของสเปกตรัมของภาวะขาดเลือดของ ONH 2) มีมุมมองที่ถือว่าเป็นภาวะต่อเนื่องที่อาจเปลี่ยนเป็น NA-AION หากแย่ลง 2) ปฏิสัมพันธ์ระหว่างไซโตไคน์อักเสบและ VEGF : การผลิต VEGF มากเกินไปในโรคหลอดเลือดเล็กจากเบาหวานมีส่วนทำให้การซึมผ่านของหลอดเลือดเพิ่มขึ้น 1)
การรักษาแบบผสมผสาน Anti-VEGF (aflibercept, ranibizumab, bevacizumab) ร่วมกับสเตียรอยด์ สำหรับโรคจอประสาทตาเสื่อมจากเบาหวาน (DP) มีรายงานประสิทธิภาพในกรณีรุนแรงในระดับรายงานผู้ป่วย Arapi และคณะแสดงให้เห็นว่าการรักษาแบบผสมผสานช่วยฟื้นฟูการมองเห็น และลดอาการบวมของจานประสาทตา ใน DP ชนิดรุนแรง 1) อย่างไรก็ตาม ปัจจุบันยังจำกัดอยู่เพียงรายงานผู้ป่วย และจำเป็นต้องมีการศึกษาไปข้างหน้าขนาดใหญ่เพื่อกำหนดมาตรฐานของโปรโตคอลการรักษา 1)
Salvetat และคณะ (2023) จัดให้ DP เป็นปลายด้านที่ไม่รุนแรงของสเปกตรัมการขาดเลือดของ ONH และอภิปรายถึงความเป็นไปได้ที่ DP และ NA-AION จะก่อตัวเป็นกลุ่มโรคที่ต่อเนื่องทางพยาธิวิทยา 2) มุมมองนี้มีความสำคัญในการระบุปัจจัยพยากรณ์โรคของ DP และกำหนดเวลาของการแทรกแซงการรักษา การพัฒนาไบโอมาร์กเกอร์และตัวชี้วัดการวินิจฉัยด้วยภาพที่กำหนดขอบเขตระหว่างทั้งสองเป็นความท้าทายในอนาคต 2)
Arapi I, Neri P, Giovannini A, Grezda A. Combined therapy with intravitreal aflibercept and subtenon corticosteroids in eyes with severe diabetic papillopathy: two case reports. J Med Case Reports. 2021;15:518.
Salvetat ML, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy . Vision. 2023;7(4):72.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต