시신경 병변

교모세포종의 신경안과적 징후
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 교모세포종의 신경안과적 징후
섹션 제목: “1. 교모세포종의 신경안과적 징후”교모세포종(GBM)은 WHO 4등급으로 분류되는 성상세포종으로, 성인에서 가장 흔한 원발성 악성 뇌종양입니다. 미국에서 발생률은 인구 10만 명당 약 3명이며, 연간 10,000예 이상이 진단됩니다. 전체 뇌종양의 12~15%, 악성 CNS 종양의 45.2%를 차지합니다3). 진단 시 평균 연령은 64세이며, 남녀 비는 1.5:1입니다.
신경안과적 징후는 다음 세 가지 기전 중 하나 또는 복합적으로 발생합니다.
- 직접 발생/침윤: 시신경, 시교차, 시삭으로의 종양 직접 발생 또는 침윤
- 압박: 주변 구조물의 종괴 효과로 인한 시로 압박
- 두개내압 항진: 종양으로 인한 뇌압 상승에 동반된 유두부종
시신경 원발 GBM은 매우 드물며, 전체 뇌종양의 0.6~1.2%, 문헌 보고는 약 70예에 불과합니다1). 성인형 시신경교종은 악성도가 높으며 중년 남성에 호발합니다. 생존 예후는 약 6개월로, 소아형과는 완전히 다른 경과를 보입니다.
시로를 침범할 경우 평균 생존 기간은 약 8개월로, 비시로성 GBM의 14.6개월에 비해 짧습니다.
원발성 시신경 교모세포종은 전체 뇌종양의 0.6~1.2%를 차지하며, 전 세계적으로 약 70예만 보고되었습니다1). 매우 드문 질환으로, 진단이 지연되기 쉬우므로 주의가 필요합니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”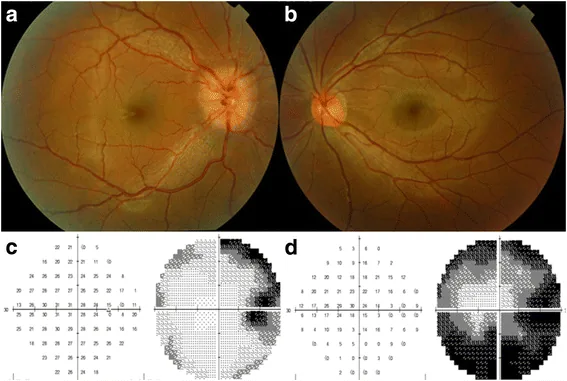
자각 증상
섹션 제목: “자각 증상”- 시력 저하: 한쪽 또는 양쪽. 시신경 또는 시교차 침범으로 발생합니다. 성인형 시신경교종은 한쪽 눈의 시력 장애로 발병하여 수주 내에 시교차로 침윤되어 양안 실명에 이를 수 있습니다.
- 시야 결손: 종양 위치에 해당하는 패턴을 보입니다(아래 참조).
- 안구 돌출: 시신경에 종양이 발생할 때 나타납니다. Brokāns 증례에서는 6개월 전부터 좌안 안구 돌출, 시력 저하, 상방 주시 제한을 주소로 하였습니다1).
- 두통: 두개내압 항진 또는 종양의 직접 효과로 인해 발생합니다.
- 복시: 동안신경 마비 또는 외전신경 마비로 인한 안구 운동 장애로 발생합니다.
임상 소견
섹션 제목: “임상 소견”시각 경로의 침범 부위에 따라 특징적인 신경안과 소견이 나타납니다.
시교차 및 시교차후
두개내압 항진으로 인한 울혈유두는 초기에는 안개시와 Mariotte 맹점 확대만 나타납니다. 장기간 지속되면 시신경 위축이 발생하여 시야 협착과 시력 저하가 진행됩니다.
MRI 촬영 방향은 병변 부위에 따라 다릅니다. 시교차 전방 병변에서는 안와 관상단면이 필수적이며, 후방 병변에서는 뇌 수평단면이 유용합니다.
시야 결손 패턴은 종양 위치에 따라 다릅니다. 시신경 침범 시 동측 중심암점 및 주변 시야 결손, 시교차 침범 시 양측 이측 반맹, 시교차 후방(시삭 또는 시방사) 침범 시 반대측 동측 반맹이 발생합니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”GBM의 약 95%는 산발성이며, 유전성 증후군과 관련된 것은 약 5%에 불과합니다. 발생은 원발성과 이차성으로 크게 나뉘며, 분자 프로파일이 다릅니다.
원발성과 이차성의 주요 분자 변화는 아래와 같습니다.
| 유형 | 주요 분자 변화 |
|---|---|
| 원발성 | EGFR 증폭, MDM2 증폭, PTEN 돌연변이, CDKN2A 결실 |
| 이차성 | IDH1 돌연변이, p53 돌연변이, MET 증폭 |
| 공통 | RAS/PI3K 경로 활성화 |
두개외 전이 위험과 관련된 인자로는 TP53, TERT, PTEN 돌연변이, 염색체 +7/−10, 육종양 조직형이 있습니다6). 연수막 파종의 위험 인자로는 뇌실 개방, 반복 수술, 남성, 뇌실막 침윤이 보고되었습니다3).
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”영상 진단
섹션 제목: “영상 진단”- MRI (일차 선택): T1 조영 증강과 T2/FLAIR 고신호의 조합이 특징적입니다. 시교차 앞쪽 병변의 경우 안와 관상 단면을 추가합니다1).
- CT: 선별 검사나 뼈·석회화 검출에 사용합니다1).
안과 검사
섹션 제목: “안과 검사”- OCT: 망막 신경섬유층과 신경절세포층의 얇아짐을 검출합니다. 미세한 시신경 위축의 검출 능력이 높아 조기 병변 파악에 유용합니다.
- 시야 검사: 종양 부위에 대응하는 시야 결손 패턴을 평가합니다. 양측 반맹이나 동측 반맹 등 병변 부위 추정에 기여합니다.
- RAPD 평가: 시신경 병변을 강력히 시사하며, 간편하고 중요한 소견입니다.
확진을 위해서는 생검이 필수적입니다. 평가 항목은 IDH1/2 돌연변이, GFAP, Ki-67입니다1).
부위별 감별 질환을 제시합니다.
| 부위 | 주요 감별 질환 |
|---|---|
| 시신경 | 시신경초종, 시신경초수막종, 시신경림프종 |
| 시교차 | 뇌하수체선종, 두개인두종, 수막종 |
5. 표준 치료법
섹션 제목: “5. 표준 치료법”목표는 최대한 안전한 범위 내에서 절제하는 것입니다. 시신경 원발성 GBM은 시각 구조에 인접해 있어 완전 절제가 어려운 경우가 많습니다1). 일본에서는 종양의 위치와 진행 정도에 따라 경과 관찰, 수술, 항암 치료, 방사선 치료를 선택합니다.
시교차 압박을 해소하면 시력이 개선될 수 있습니다. 그러나 시신경 위축이 진행된 경우에는 압박 해소 후에도 시력 회복을 기대하기 어려우며 예후가 좋지 않습니다.
방사선 치료
섹션 제목: “방사선 치료”표준 조사 프로토콜은 60 Gy/30회/6주입니다1).
항암 화학 요법 (테모졸로마이드; TMZ)
섹션 제목: “항암 화학 요법 (테모졸로마이드; TMZ)”- 동시 조사기: 75 mg/m²/일을 방사선 조사와 병행하여 투여합니다3).
- 보조요법기: 200 mg/m²/일을 5일간 투여하고, 28일 주기로 지속합니다3).
수술+방사선+TMZ의 Stupp 프로토콜에 따라 중앙 생존기간은 약 14.6개월입니다.
연수막 파종(LMS) 대응
섹션 제목: “연수막 파종(LMS) 대응”GBM의 24%(최대 1525%)에서 연수막 파종이 발생하며, 생존기간은 0.2~9.7개월로 매우 짧습니다2). 일차성 LMS는 매우 드뭅니다. 표준 치료는 확립되지 않았으며, 척수강 내 화학요법이나 추가 방사선의 효과는 제한적입니다.
시신경 원발성 GBM은 시각 구조에 인접해 있어 기능 보존을 우선시하면 완전 절제가 어려운 경우가 많습니다1). 최대한 안전한 절제 후 방사선 및 화학 요법을 추가하는 것이 일반적입니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”GBM의 증식, 침윤, 혈관 신생의 중심 경로는 EGFR 증폭에 의한 RAS/PI3K 경로 활성화입니다. 또한 종양 미세환경의 면역 억제가 특징적이며, T세포 침윤 부족, 조절 T세포(Treg) 및 골수 유래 억제 세포(MDSC) 증가가 면역 회피를 촉진합니다4).
파종의 주요 경로는 지주막하 공간을 통한 경로입니다3). 부검 시 25%에서 척수 파종이 관찰됩니다.
시각 경로에 대한 영향은 다음 세 가지 기전으로 발생합니다.
- 직접 발생/침윤: 시신경, 시교차, 시삭, 시방사로의 종양 직접 발생 또는 침윤 확산
- 압박: 인접한 종양 덩어리에 의한 시각 경로의 압박 및 변형
- 두개내압 항진: 종양으로 인한 뇌압 상승 → 울혈유두 → 시신경 위축
7. 최신 연구와 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구와 향후 전망 (연구 단계 보고)”레이저 간질 열치료(LITT)와 면역 활성화
섹션 제목: “레이저 간질 열치료(LITT)와 면역 활성화”LITT는 46°C 이상에서 응고 괴사를 유발하는 반면, 33~43°C에서는 BBB(혈액뇌장벽)를 열고 면역원성 세포 사멸을 유도합니다4).
Chandar 외(2023)는 새로 진단된 GBM 환자 1예에 LITT를 시행하고 치료 후 CD8+ T 세포와 PD-L1의 현저한 증가를 확인하였다4). 해당 환자는 9년간 무재발 생존을 달성하였다.
수술 전 삼중 면역관문억제제 치료(신보강 ICI)
섹션 제목: “수술 전 삼중 면역관문억제제 치료(신보강 ICI)”Long 등(2025)은 새로 진단된 GBM 환자에서 수술 전 니볼루맙, 이필리무맙, 렐라틀리맙을 포함한 3제 ICI 요법을 시행했습니다5). 치료 후 종양 침윤 CD3+ T 세포는 9.8%에서 32.7%로 증가했고, 활성화된 T 세포는 8.5배 증가했습니다. 한 증례에서 17개월 무재발 생존이 확인되었으며, 현재 GIANT 시험이 계획되어 있습니다.
현재 표준 치료로서의 면역요법은 확립되지 않았습니다. 그러나 수술 전 3제 ICI 투여로 종양 내 T세포 침윤이 현저히 증가하는 것이 확인되었으며5), 향후 임상시험에서의 검증이 기대됩니다.
두개외 전이의 분자 표지자
섹션 제목: “두개외 전이의 분자 표지자”두개외 전이는 GBM의 0.4~2.0%에서 발생하며, 전이 후 중앙 생존기간은 1.5개월로 매우 짧습니다6). 전이 사례의 분자적 특징으로 TP53, TERT, PTEN 돌연변이가 보고되었으며, 이들은 전이 위험의 바이오마커로 연구되고 있습니다6).
8. 참고문헌
섹션 제목: “8. 참고문헌”- Brokāns A, Dolgopolova J, Saulītis A, et al. Optic Nerve Glioblastoma with Optic Chiasm Involvement: A Case Report and a Brief Literature Review. Medicina. 2024;60(10):1687.
- Mondia MWL, Hooks RE, Maragkos GA, et al. Primary diffuse leptomeningeal glioblastoma: a case report and literature review. J Neuro-Oncol. 2025;172:265-272.
- Zhang K, Yang Y, Zhuang J, et al. Intracranial dissemination of glioblastoma multiforme: a case report and literature review. J Int Med Res. 2022;50(7):03000605221112047.
- Chandar JS, Bhatia S, Ingle S, et al. Laser Interstitial Thermal Therapy Induces Robust Local Immune Response for Newly Diagnosed Glioblastoma with Long Term Survival and Disease Control. J Immunother. 2023;46(9):351-354.
- Long GV, et al. Neoadjuvant triplet immune checkpoint blockade in newly diagnosed glioblastoma. Nat Med. 2025;31:1557-1566.
- Yuen CA, Pekmezci M, Bao S, Kong XT. Metastatic glioblastoma to the lungs: a case report and literature review. CNS Oncol. 2024;13(1):2351789.
